Введение
Острые респираторные вирусные инфекции (ОРВИ), вызывающие поражение дыхательных путей у детей множественной и неуточненной локализации, были и остаются самой частой причиной обращения к врачу и госпитализации [1]. Заболеваемость ОРВИ традиционно характеризуется сформировавшейся сезонностью с увеличением частоты госпитализаций в определенные периоды года. Однако пандемия новой коронавирусной инфекции (COVID-19), по данным разных авторов, повлияла на эпидемиологическую ситуацию во всем мире [2]. Так, с начала 2020 г. на фоне пандемии во всем мире отмечалась необычно низкая частота госпитализаций по поводу ОРВИ, сохранявшаяся до осенне-зимнего периода 2021 г. В октябре–декабре 2021 г. число госпитализаций увеличилось в первую очередь за счет респираторно-синцитиальной вирусной инфекции (РСВИ). При этом сезонность, характерная для РСВИ в допандемические годы, отсутствовала [3]. В последние 2 года в России отмечена тенденция к росту частоты случаев ОРВИ. В 2022 г. по сравнению с 2021 г. отмечен рост заболеваемости ОРВИ на 10,7% и показатель заболеваемости ОРВИ превысил среднемноголетний на 40%. При этом основную часть заболевших составили дети [4]. Согласно Государственному докладу о состоянии санитарно-эпидемиологического благополучия населения РФ в 2022 г., эпидемический сезон по гриппу и ОРВИ 2022–2023 гг. характеризовался ранним началом подъема заболеваемости, широким географическим охватом с одновременным вовлечением всех возрастных групп населения, высокой интенсивностью эпидемического процесса. Пик заболеваемости гриппом пришелся на декабрь 2022 г., при этом в циркуляции превалировали вирусы гриппа А (H1N1) pdm09, в декабре 2022 г. выявлялись вирусы гриппа В (линия Виктория), в единичных случаях – вирусы гриппа A (H3N2). Заболеваемость гриппом в 2022 г. была выше показателя 2021 г. в 4 раза. Заболеваемость гриппом детского населения оказалась в 2,9 раза выше показателя 2021 г. Наибольшая заболеваемость наблюдалась в возрастной группе 1–2 года (312,5 на 100 тыс.) и у детей до 1 года (291,4 на 100 тыс.) [4].
В связи с высоким уровнем заболеваемости в ноябре–декабре 2022 г. 544-коечная ГБУЗ ДГКБ Св. Владимира ДЗМ была перепрофилирована для приема больных исключительно с клиническими признаками ОРВИ. Часть отделений сохраняла инфекционный профиль в январе и феврале 2023 г. В тот период поступающим пациентам проводилась экспресс-диагностика на COVID-19 и грипп типов А и В, верификация COVID-19 методом полимеразной цепной реакции (ПЦР), а также молекулярно-биологическая диагностика гриппа и ОРВИ по стандартизированному для всех стационаров Москвы набору верифицируемых возбудителей.
Цель исследования: проанализировать эпидемиологическую характеристику острых вирусных инфекций дыхательных путей у госпитализированных пациентов в детский перепрофилированный стационар в осенне-зимний сезон 2022–2023 гг.
Методы
В исследование были включены все дети, госпитализированные с признаками острых инфекций дыхательных путей с 15.11.2022 по 31.12.2022 в перепрофилированные отделения ДГКБ Св. Владимира, а также пациенты неонатологического и 2-го педиатрического отделений больницы за первые 2 месяца 2023 г., продолжавших принимать исключительно детей с ОРВИ с 01.01.2023 вплоть до 28.02.2023.
В приемном отделении стационара были проведены иммунохроматографические экспресс-тесты на COVID-19, грипп типов А и В. В первые сутки госпитализации в стационаре были взяты мазки со слизистой оболочки носа и ротоглотки для проведения ПЦР в реальном времени (ПЦР-РВ) на SARS-СoV-2, а также для исследования в лаборатории ГБУЗ «Диагностический центр лабораторных исследований» ДЗМ с применением следующих наборов реагентов для ПЦР-РВ производства АмплиСенс® (ФБУН ЦНИИ эпидемиологии Роспотребнадзора):
- Influenza virus A/B-FL (для выявления РНК вирусов гриппа A и B);
- Influenza virus A-тип-FL (для идентификации субтипов H1N1 и H3N2 вируса гриппа А);
- Influenza virus A H5N1-FL (для выявления РНК вируса гриппа А и идентификации субтипа H5N1);
- ОРВИ-скрин-FL (для выявления РНК респираторно-синцитиального вируса (human Respiratory Syncytial virus – hRSv), метапневмовируса (human Metapneumovirus – hMpv), вирусов парагриппа 1–4-го типов (human Parainfluenza virus-1–4 – hPiv), коронавирусов видов ОС43, Е229, NL63, HKUI (human Coronavirus – hCov), риновирусов (human Rhinovirus – hRv), ДНК аденовирусов групп B, C и E (human Adenovirus – hAdv) и бокавируса (human Bocavirus – hBov).
По показаниям в рамках дифференциальной диагностики проводили ПЦР-РВ для выявления ДНК Human herpes virus (HHV) 6-го типа, Epstein-Barr Virus (EBV) и Bordetella pertussis, а также серологическую диагностику методом иммуноферментного анализа и бактериологические исследования.
Результаты обследования оценивались ретроспективно.
Статистическая обработка данных проводилась с помощью программы SPSS, версия 23. Для определения типа распределения использовался тест Колмогорова–Смирнова. Описательные статистики представлялись в виде среднего значения и стандартного отклонения в случае нормальной выборки, медианы, 25-го и 75-го квартилей при ненормальном распределении. Сравнительные характеристики рассчитывались с помощью Т-критерия Стьюдента, критерия Манна–Уитни. Для сравнения номинальных и порядковых переменных использовался χ2-критерий Пирсона.
Результаты
За период наблюдения в ДГКБ Св. Владимира всего были госпитализированы 2105 пациентов, из них 1144 (54,3%) мальчика и 961 (45,7%) девочка. Среди них детей до 1 года было 380 (18%), от 1 года до 3 лет – 586 (27,8%), 683 (32,4%) дошкольника, 295 (14%) детей младшего школьного возраста, 161 (7,6%) ребенок старшего школьного возраста. Возрастная медиана составила 3,0 [1,0; 6,0]. Период госпитализации в среднем составил 3,6±2,6 койко-дня. Дети поступали с 1-го по 13-й день от начала заболевания, медиана – 4,0 [2,0; 6,0]. В отделение реанимации и интенсивной терапии (ОРИТ) были госпитализированы 79 (3,8%) пациентов.
Вирусологическая диагностика методом ПЦР-РВ в отделяемом из носа и ротоглотки проведена в 2015 случаях, у 90 пациентов по техническим причинам были взяты только экспресс-тесты. На рис. 1 представлена этиологическая расшифровка ОРВИ по результатам идентификации респираторных вирусов.
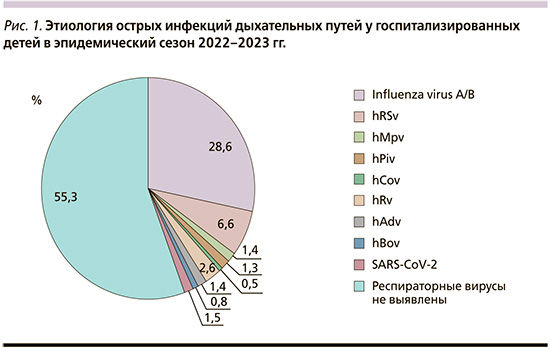
COVID-19 диагностирован у 32 (1,5%) пациентов. Сезонные коронавирусы Coronavirus HKU-1, OC 43 методом ПЦР-РВ были выявлены у 10 (0,5%) детей. Диагноз гриппа установлен у 603 (28,6%) пациентов. При этом вирус гриппа А (H1N1) pmd09 был обнаружен методом ПЦР-РВ у 396 пациентов (65,7% от всех случаев гриппа). На основании положительного экспресс-теста грипп А был диагностирован в 55 (9,1%) случаях. Положительная ПЦР-РВ позволила подтвердить грипп В в 34 (5,6%) случаях, при этом на основании экспресс-теста диагностировали грипп В у 80 (13,3%) детей. У 2 (0,3%) пациентов методом ПЦР-РВ был выделен одновременно генетический материал вирусов гриппа А и В. Положительный экспресс-тест на оба вируса гриппа был зарегистрирован у 36 (6%) детей.
РСВИ подтверждена в 139 (6,6%) случаях. Метапневмовирус был идентифицирован у 30 (1,4%) пациентов. Аденовирусная инфекция подтверждена у 29 (1,4%) пациентов. Генетический материал вируса парагриппа 3-го типа найден у 24 (1,1%) детей, парагриппа 2-го типа – в 3 (0,1%) случаях. РНК риновируса выявлена у 54 (2,6%) детей. ДНК бокавируса определена в 16 (0,8%) случаях.
Результаты диагностики на респираторные вирусы в различных возрастных группах представлены в таблице.
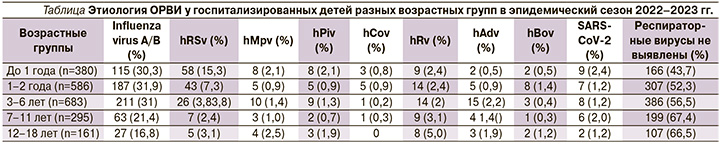
На рис. 2 представлены основные диагнозы в исследуемой когорте. Острая ОРВИ (J06.9) стала основным клиническим диагнозом в 1127 (53,5%) случаях, из которых этиологически расшифрованы 305 (27,1%). Грипп (J09, J10, J11) диагностирован у 603 (28,6%) детей. У 244 (11,6%) детей пневмония (J15, J18) была основным клиническим диагнозом, в 11 (0,5%) случаях – вирусная пневмония (J12). В 32 (1,5%) случаях установлен диагноз новой коронавирусной инфекции (U07), У 40 (1,9%) подтвержден EBV, вызвавший Эпштейна–Барр-вирусную инфекцию, или инфекционный мононуклеоз (B27), в 41 (1,9%) случае – инфекция, вызванная HHV-6 (В00.8), у 4 детей выделена Bordetella pertussis как причина коклюша (A37, 0,2%), скарлатина (А38) подтверждена этиологически в 3 (0,1%) случаях. Этиологически нерасшифрованными с учетом идентификации респираторных вирусов при пневмониях остались 48,4% случаев заболеваний.
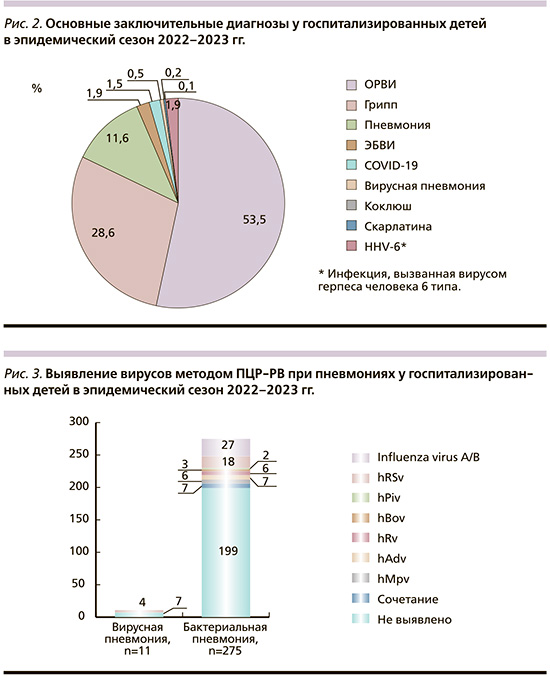
Пневмония была подтверждена у 286 (13,6%) больных. В 244 случаях диагноз пневмонии стал основным клиническим диагнозом. При этом по результатам комплексного обследования у 11 детей была диагностирована вирусная пневмония, однако этиологический фактор (респираторно-синцитиальный вирус [hRSv]) идентифицирован только у 4 детей, в других случаях результаты вирусологического исследования были отрицательными. В остальных 275 случаях по комплексу клинических данных и результатов обследования определялись признаки бактериальной пневмонии, в 76 (27,6%) из которых удалось идентифицировать вирусы при проведении ПЦР-РВ как этиологические агенты, вероятно исходной респираторной инфекции, вносившие собственный вклад в развитие пневмонии или способствовавшие реализации бактериального процесса. В качестве провоцирующей вирусной инфекции у 27 из этих детей был подтвержден грипп (рис. 3).
В 18 случаях получен положительный ПЦР-РВ-тест на hRSv, у 6 детей – на риновирус, в 6 случаях – на метапневмовирус, вирус парагриппа 3-го типа идентифицирован у 2 детей, аденовирус – в 7 случаях, бокавирус – у 3. У 2 пациентов выявлено сочетание положительных ПЦР-РВ-тестов на вирусы гриппа А(H1N1) и hRSv, по одному случаю – на матапневмовирус и грипп, метапневмовирус и hRSv, аденовирус и hRSv, грипп и парагрипп 3-го типа, hRSv и SARS-CoV-2.
У 42 (15,3% от всех случаев бактериальной пневмонии) детей диагностирована деструктивная пневмония с плевральными осложнениями; они были госпитализированы в отделение торакальной хирургии. У 38 из этих детей вирусы идентифицированы не были. В 2 случаях выделен вирус гриппа А(H1N1), в 2 – риновирус (суммарно 9,5%). В 33 (12% от всех случаев бактериальной пневмонии и 78,6% от деструктивных пневмоний) случаях детям потребовался этап лечения в ОРИТ.
Характеристикой течения гриппа у 42 (7%) детей стало поражение нижних дыхательных путей в виде бронхита. Помимо пневмонии в 31 (в 27 случаях из которых вирус гриппа выделен изолированно, в 4 – в сочетании с другими вирусами) случае, что составило 5% среди всех пациентов с подтвержденным гриппом, при гриппе выявлены следующие очаги бактериальной инфекции: отит – у 41 (6,8%), острый тонзиллит – у 3 (0,5%), инфекция мочевых путей – у 9 (1,5%), стоматит – у 1 (0,2%) ребенка. Фебрильные судороги были ассоциированы с течением гриппа в 34 (5,6%) случаях. Конъюнктивит сопровождал грипп у 7 (1,2%) детей. Острый обструктивный ларингит при гриппе был диагностирован у 17 (2,8%) пациентов. Миокардит осложнил течение гриппа в 1 (0,2%) случае, артрит – в 2 (0,3%). Функциональные нарушения желудочно-кишечного тракта были отмечены в 13 (2,2%) случаях.
Среди всех обследованных методов ПЦР-РВ среди 2015 госпитализированных детей идентифицированы ассоциации вирусов у 51 (2,5%) пациента, при этом встречались сочетания не более 2 вирусов у 1 пациента. Наиболее распространенным оказалось выявление гриппа и hRSv у 7 детей, гриппа и SARS-CoV-2 – у 5, гриппа и HHV-6 – у 5, гриппа и hMpv – у 4, гриппа и hPiv – у 4 пациентов.
Обсуждение
В этой статье мы приводим анализ результатов этиологической вирусологической диагностики ОРВИ у детей в осенне-зимнем периоде 2022–2023 гг.
Этот период можно рассматривать как последний сезон периода пандемии COVID-19, когда число вновь заболевающих новой коронавирусной инфекцией значительно сократилось. В нашей когорте доля пациентов с подтвержденным COVID-19 составила 1,5%. Доля детей с выявленным сезонным коронавирусом – 0,5%. Таким образом, подтвердилось предположение о том, что SARS-CoV-2 по показателям заболеваемости постепенно приблизится к сезонным коронавирусам.
В течение нескольких лет перед началом пандемии новой коронавирусной инфекции эпидемиологическая ситуация по гриппу и ОРВИ оставалась спокойной, отмечались сезонные подъемы заболеваемости без превышения эпидемических пороговых величин. С момента начала пандемии COVID-19 во всем мире значительно сократилось число случаев заражения сезонным гриппом и другими респираторными инфекциями. По мнению большинства исследователей, это было связано с карантинными мероприятиями [5]. Меры длительной изоляции заболевших и контактных лиц, организационно-правовые решения по разобщению населения, переводу многих видов деятельности в обществе в on-line-формат, принятые во многих странах, нарушили типичную сезонную циркуляцию респираторных вирусов в 2019–2021 гг. [6].
Противоэпидемические мероприятия, проводившиеся с разной интенсивностью в период пандемии COVID-19, повлияли на частоту заболеваемости ОРВИ у детей в разные ее периоды. По данным литературы, эпидемиологические изменения были схожими по уровню заболеваемости и разнонаправленными по структуре в разных странах мира. На фоне снижения общего числа заболевших при реализации карантинных мер изменялась частота выявления различных респираторных вирусов. Например, в Индии во время волн пандемии частота выявления hRSv снижалась, в то время как вирус гриппа обнаруживался примерно в том же проценте случаев, что и до пандемии. Рино- и бокавирусы выявлялись в большем проценте случаев [7]. В Германии допандемическому уровню соответствовало только выявление риновирусов [6]. В Китае отмечено резкое снижение выявления вирусов гриппа А и В в 2020–2021 гг. со смещением сезонности [8]. В стационарах Новосибирска были отмечены резкие колебания распространенности респираторных вирусов, зарегистрированные при обследовании госпитализированных детей в пред- и пандемический периоды. Доминирующими вирусами в разные периоды были Influenza virus в 2019–2020 гг., hMpv в 2020–2021-х и hRSv в 2021–2022 гг. [9].
В дальнейшем мы столкнулись с увеличением заболеваемости респираторными инфекциями и, соответственно, повышением частоты госпитализаций. Грипп и РСВИ оказались наиболее частой причиной госпитализации детей в поздний пандемический период [10]. Причем нередко отмечались случаи тяжелого течения этих инфекций [6]. H.J. Ang et al. выявили увеличение числа восприимчивых к РСВИ людей в позднем периоде пандемии [11]. E.J. Nam et al. сообщили о выявлении повышенной частоты заболеваемости метапневмовирусом, превысившей допандемический уровень в Южной Корее [12]. Причины эпидемиологических сдвигов сложны и включают как иммунологические эффекты на уровне популяции, так и экологическую и генетическую адаптацию патогенов и требуют дальнейшего изучения [13]. Особенностью описываемого респираторного сезона явилось одновременное выявление сразу трех патогенов, получившее название «тридемия»: SARS-CoV-2, вирус гриппа и hRSv [14]. Ведущими возбудителями в нашем исследовании оказались вирус гриппа и hRSv.
Сезон гриппа 2022–2023 гг. характеризовался более ранним подъемом и более ранним пиком заболеваемости по сравнению с четырьмя предыдущими сезонами, а также более длительным периодом широкой распространенности гриппа [15]. Во время пандемии COVID-19 глобальная циркуляция вирусов гриппа оставалась низкой, кроме того, снизился охват вакцинации против гриппа. Это привело к снижению популяционного иммунитета и повышению восприимчивости к инфекции [16]. Следует отметить, что возбудители гриппа сезона 2022–2023 гг. совпадали с вакцинными штаммами [4].
По данным нашего стационара, в сезоне 2022–2023 гг. среди респираторных вирусов также в большем проценте случаев выделяли вирусы гриппа (28,6%) и hRSv (6,6%). При анализе различий частоты выявления причинно-значимых возбудителей в зависимости от возраста обнаружено, что у госпитализированных детей до 3 лет частота выявления гриппа оказалась выше таковой у старших (31,2 против 26,4%; р<0,05), РСВИ также встречалась чаще у детей раннего возраста (10,5 против 3,3%; р<0,05). Эти результаты не отражают истинной разницы в уровне заболеваемости гриппом и РСВИ детей раннего возраста и старших возрастных групп. Полученные статистические различия объясняются большей значимостью этих инфекций как причин госпитализаций у детей раннего возраста. В том числе имевшиеся различия связаны с высоким риском тяжелого течения РСВИ у грудных детей и детей до 3 лет.
Можно также обратить внимание на динамику показателя частоты выявления гриппа в возрастных группах (см. таблицу). До 7 лет значения остаются примерно на одном уровне, далее ступенчато снижаются у детей младшего школьного возраста и старших школьников. Острый обструктивный ларингит был поводом для госпитализации всего у 16 (2,7%) пациентов с подтвержденным гриппом. На грипп пришлось 56,5% всех случаев фебрильных судорог. Эти показатели соответствуют известным особенностям течения гриппа.
hRSv является ведущей причиной острых инфекций нижних дыхательных путей у детей преимущественно раннего возраста. К 1-му году 60–70% обычно инфицированы hRSv [17]. В нашей когорте наибольшая доля пациентов с идентифицированным hRSv также оказалась в возрастной группе до 1 года – 15%. У детей в возрасте 1–2 лет hRSv выявлен у 7%, у дошкольников уже в 4% случаев. В школьном возрасте доля выявленных случаев оказалась 2–3%. Это согласуется с существующими представлениями о закономерностях топического поражения респираторного тракта при РСВИ. Максимальный риск для детей грудного возраста связан с поражениями нижних дыхательных путей при острых обструктивных бронхиолитах.
Известна традиционная сезонность РСВИ: ранее в северном полушарии подъемы заболеваемости ассоциировались со снижением температуры окружающей среды, регистрировались ежегодно осенью и зимой с пиком в феврале–марте [18]. Спорадические случаи выявлялись в течение всего года. Отмечено, что повышение заболеваемости РСВИ нередко совпадает с эпидемией гриппа [17]. В 2020–2021 гг. типичного зимнего подъема заболеваемости РСВИ зарегистрировано не было, ее повышение отмечалось с мая по январь. В 2022–2023 гг. подъем заболеваемости имел место значительно раньше по сравнению с допандемическими сезонами [19]. По данным N. Halasa et al., в тот период участились случаи РСВИ у здоровых доношенных новорожденных, потребовавшие проведения интенсивной терапии [20]. Интересно, что, по данным M. Redlberger-Fritz et al., в Австрии наиболее часто встречавшийся в последнем сезоне штамм hRSv появился в 2019 г. [21]. В исследуемой нами когорте hRSv стал вторым по частоте встречаемости после гриппа и нередко был ассоциирован с поражением нижних дыхательных путей. У детей до 1 года выявление hRSv было четко связано с бронхообструктивным синдромом. Таким образом, наши данные подтверждают сдвиг эпидемиологических характеристик заболеваемости РСВИ без изменений возрастной структуры заболевших.
Частота выявления остальных вирусов, по данным нашего исследования, была невелика, что характеризует описываемый эпидемический сезон. Среди детей старше 3 лет удельный вес пациентов, у которых респираторные вирусы не были найдены, оказался значимо выше по сравнению с детьми раннего возраста (61,5 против 50%; р<0,05). Этиология инфекций госпитализированных детей зависит от возраста. Так, в нашем исследовании EBV выявлен в группе детей 1–2 лет, частота его выявляемости возрастала в группах детей старшего возраста, у которых вирус был причиной инфекционного мононуклеоза.
Кроме того, дети раннего возраста были госпитализированы в среднем через 4 [2; 6] дня после начала заболевания, старшие обращались в больницу позже – через 5 [2; 7] дней (р=0,006). Сроки госпитализации старших детей соответствуют периоду возможной активации эндогенной бактериальной флоры на фоне текущего вирусного поражения, утяжеляющей течение заболевания с рисками развития осложнений. Частота пневмонии у детей в нашем исследовании составила 13,6%, и только у 0,5% всех пациентов выставлен клинический диагноз вирусной пневмонии. Среди пациентов с подтвержденным гриппом выявлено 5% пневмоний всегда с признаками течения бактериальной инфекции. Известно, что на фоне гриппа частота пневмонии может достигать 12% среди детей, заболевших этой вирусной инфекцией [22]. Бóльшая часть детей с признаками вирусной пневмонии получают лечение амбулаторно.
Вирусы при внебольничной пневмонии были выявлены у 28% пациентов в нашем исследовании, что меньше по сравнению с данными других исследований [23]. Спектр возбудителей, идентифицированных у наших пациентов, соответствует данным литературы о вирусах, наиболее часто выявляемых при внебольничных пневмониях у детей: hRSv, грипп, hMpv, hRv [24]. Частота пневмоний оказалась практически одинаковой у детей до 3 лет и старших детей: 12,9 против 13,5% (p>0,05). Высокая частота деструктивных пневмоний в выборке объясняется наличием отделения торакальной хирургии в нашем стационаре, в которое переводятся больные из других больниц при выявлении деструкции и подозрении на ее реализацию. В то же время известно об увеличении числа случаев осложненного течения пневмонии в период подъема заболеваемости гриппом [25].
Таким образом, наиболее частыми выявляемыми возбудителями в исследуемой группе оказались вирус гриппа и респираторно-синцитиальный вирус. Пневмонии скорее являлись бактериальным осложнением вирусных инфекций. Благодаря этиологической диагностике получено представление о спектре вирусных возбудителей в этом сезоне. Вопрос о значимости выявляемых ассоциаций вирусных возбудителей требует дальнейшего изучения с углубленным рассмотрением клинических данных каждого пациента, с одной стороны, и рассмотрения специфичности ПЦР-РВ как методики для диагностики острых вирусных заболеваний, с другой. Своевременная верификация гриппа способствовала назначению адекватной этиотропной терапии.
Резкое сокращение частоты респираторных инфекций в первые месяцы после начала пандемии COVID-19 большинство ученых объясняют широким внедрением нефармакологических методов противоинфекционной защиты [26]. Снижение заболеваемости ОРВИ произошло сразу после введения таких мер, а возобновление циркуляции вирусов было ассоциировано с послаблением карантинных мероприятий. Однако для разных вирусов эффективность таких методов оказалась различной [27]. Строение вирусной оболочки влияет на длительность сохранения вирусов во внешней среде и средах хозяина. Безоболочечные вирусы, такие как рино- и энтеровирусы, более вируленты, длительно выживают в желудочно-кишечном тракте [28]. Частота их выявления во время пандемии изменялась незначительно и быстро восстановилась до прежнего уровня. Циркуляция оболочечных вирусов при длительной изоляции резко снизилась. Сократилась возможность для выработки специфических антител в отсутствие контакта с некоторыми вирусными респираторными возбудителями. По данным W. Liang et al., уровень нейтрализующих антител против гриппа в 2022 г. у большинства обследованных оказался на низком уровне. Выше отмечались показатели у людей, ежегодно вакцинированных против гриппа [29]. В период пандемии распространенность оболочечных вирусов восстанавливалась с разной скоростью. Активность гриппа увеличивалась медленно, в то время как быстрая активизация hRSv вызывала ряд вспышек заболевания на втором году пандемии [30].
Иммунитет, вызванный РСВИ, длительно не сохраняется, для поддержания защиты требуется многократное воздействие вируса [31]. Поэтому среди заболевших оказались не только дети, рожденные во время пандемии. Определенную роль в формировании эпидемиологической ситуации играют также антагонистические взаимодействия вирусов. Так, SARS-CoV-2 мог подавлять распространение других респираторных вирусов в начале пандемии, в дальнейшем hRSv и грипп, наоборот, блокировали распространение новых подтипов коронавируса [32]. Предполагают, что сокращение циркуляции вирусов гриппа из-за вакцинации повлияет на повышение встречаемости других вирусов [33].
Заключение
Эпидемиологические характеристики сезона повышенной респираторной заболеваемости в 2022–2023 гг. объясняются последствиями пандемии, которая оказала влияние на межвирусные взаимодействия, состояние иммунитета людей, их восприимчивость к инфекциям. Данные подтвердили более ранний подъем и более ранний зимний пик заболеваемости гриппом в сезоне 2022–2023 гг., а также более длительный период распространенности гриппа. Традиционный весенний пик заболеваемости РСВИ также был смещен на осенне-зимний период. Эпидемиологически осенне-зимний сезон 2022–2023 гг. характеризовался преобладанием вирусов гриппа и hRSv, потенциально способных вызывать тяжелые респираторные инфекции у массы больных, в т.ч. среди детей раннего возраста. Очевидны ограничения ПЦР-методики для выявления вирусных возбудителей в аспекте чувствительности метода, в т.ч. при респираторных инфекциях это связано с локусом взятия биоматериала и сроками исследования от момента манифестации заболевания до госпитализации. Так, в нашем исследовании 48,4% случаев заболеваний остались этиологически нерасшифрованными. Отметим, что задачи бактериологического скрининга в нашем исследовании не ставились. Поднимается вопрос об использовании диагностических панелей для самых распространенных вирусных возбудителей [34]. Вопросы нефармакологических методов противоинфекционной защиты требуют анализа для возможного применения при изменении эпидемиологической ситуации.



