Введение. Туберкулез – социально значимое инфекционное заболевание, стоящее во главе 10 основных причин смерти от инфекций. В 2018 г. зарегистрировано 10 млн случаев заболевания туберкулезом, 1,2 млн пациентов умерли. Вместе с тем при своевременной диагностике и адекватной полихимиотерапии возможно полное излечение за 6 мес. [1].
Одни больные туберкулезом самопроизвольно выздоравливают или излечиваются при помощи химиопрепаратов, у других процесс прогрессирует или рецидивирует, иногда повторно. Так, в Корее около 12% всех случаев туберкулез в последующем рецидивирует [2], в Японии у 7,5% заболевших туберкулезом диагностируют рецидив [3].
До сих пор нет однозначного понимания механизма возникновения рецидива туберкулеза. Что это: реактивация дормантных очагов или реинфекция? [4]. Это результат некачественного лечения, переведшего инфекцию в латентное состояние, но не искоренившего ее, или генетически детерминированные особенности организма пациента? [5]. Считается, что вероятность рецидива туберкулеза выше у пациентов, получавших противотуберкулезные препараты в низких дозировках [6]. Вместе с тем есть данные, согласно которым у большого числа пациентов происходит заражение уже устойчивой к лекарственным препаратам микобактерией туберкулеза (МБТ), а не развивается резистентность в процессе противотуберкулезной терапии. В половине случаев у упорных бактериовыделителей не происходило мутации возбудителя [4]. Риск рецидива увеличивается на фоне некоторых сопутствующих заболеваний, в частности сахарного диабета [7].
Изучение особенностей течения заболевания при рецидиве туберкулеза, поиск предикторов и способов предотвращения повторного эпизода высоко актуальны. Практически все статьи в открытом доступе посвящены рецидиву туберкулеза легких, публикации по рецидиву внелегочного, в частности урогенитального, туберкулеза (УГТ) отсутствуют. При внелегочном туберкулезе неизбежно определенное искажение статистики, поскольку учитываются только изолированные формы, в структуре заболеваемости все большая доля приходится на сочетанные с туберкулезом органов дыхания формы заболевания [8], которые проходят в отчетах как «туберкулез легких».
Цель исследования: проанализировать частоту развития рецидива урогенитального туберкулеза (УГТ), выявить особенности пациентов с повторным заболеванием.
Материалы и методы. Проведено простое ретроспективное когортное исследование. Проанализированы специально разработанные анкеты, разосланные в противотуберкулезные диспансеры Сибирского федерального округа (СФО) и Дальневосточного федерального округа (ДФО).
В соответствии с указанием Росздрава РФ «Об оказании организационно-методической помощи субъектам Российской Федерации по вопросам предупреждения туберкулеза» № 1214-У/85 от 07.10.2003 СФО и ДФО входят в зону курации ФГБУ «Новосибирский НИИ туберкулеза» Минздрава России. Зона курации охватывает республики Алтай, Бурятия, Тыва, Хакасия, Саха; Алтайский, Забайкальский, Красноярский, Камчатский, Приморский и Хабаровский края; Иркутскую, Кемеровскую, Новосибирскую, Омскую, Томскую, Амурскую, Магаданскую, Сахалинскую области, а также Еврейскую автономную область и Чукотский автономный округ, всего 21 регион. Также были изучены статистические отчеты (форма № 8) этих субъектов Российской Федерации по заболеваемости внелегочными формами туберкулеза в 2019 г. Кроме того, проведен анализ амбулаторных карт пациентов, находившихся под наблюдением фтизиоуролога Новосибирского областного противотуберкулезного диспансера. Всего изучено 140 амбулаторных карт больных УГТ (туберкулез мочевой и мужской половой системы). Карты больных с рецидивом заболевания детально проанализированы по нескольким параметрам: пол, возраст, срок наступления рецидива, исходная форма туберкулеза, настоящая форма туберкулеза, бактериовыделение при первом и повторном эпизодах с характеристикой чувствительности МБТ к лекарственным препаратам.
Результаты. В 2019 г. в СФО и ДФО были выявлены 563 больных изолированными формами внелегочного туберкулеза. В структуре заболеваемости на долю УГТ в 2019 г. пришлось 14,4% (81 пациент). По сравнению с 2018 г., когда было выявлено 124 (21,3%) пациента из 582 заболевших внелегочным туберкулезом, очевидна тенденция к уменьшению числа заболевших как в абсолютных (-34,7%), так и в относительных (-32,4%) показателях. Хотелось бы верить, что причина в сущности положительного факта в снижении заболеваемости туберкулезом. Однако на самом деле это скорее всего отражение как дефектов статистики, которая учитывает сочетанные формы заболевания только как туберкулез легких, упуская УГТ, так и ослабление службы внелегочного туберкулеза в СФО и ДФО – в 2018 г. на эти территории приходился один специалист по внелегочному туберкулезу на 270 тыс. населения.
Из 81 больного УГТ, выявленного в 2019 г., лишь один был инфицирован вирусом иммунодефицита человека (ВИЧ), у остальных тест на ВИЧ оказался отрицательным. В результате в когорте иммунокомпетентных больных внелегочным туберкулезом доля УГТ составила 22,1%, среди ВИЧ-инфицированных – 0,5% (табл. 1). Среди больных УГТ было трое детей, все – иммунокомпетентные.
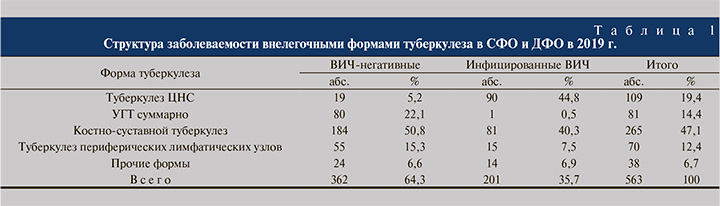
Рецидив заболевания зарегистрирован у 99 (17,6%) больных внелегочным туберкулезом. В его структуре УГТ занимал 8,1%, все пациенты были ВИЧ-негативными (см. рисунок).

Детальная характеристика рецидивов УГТ представлена на примере контингента Новосибирского областного противотуберкулезного диспансера.
У 127 их 140 состоявших на учете у фтизиоуролога пациентов УГТ был выявлен впервые, а у 13 (9,3%) – повторно. Таким образом, в Новосибирской области частота рецидивов УГТ несколько выше, чем в СФО и ДФО (8,1%). Среди больных с рецидивом женщин было почти в 2 раза меньше, чем мужчин: 5 (38,5%) и 8 (61,5%) человек соответственно. Средний возраст пациентов варьировался от 30 до 73 лет, составив в среднем 53,7 года. Причем распределение по возрастным группам оказалось равномерным: молодых пациентов (30–50 лет) было 6 (46,1%) человек, пациентов старшего возраста (51–80 лет) – 7 (53,9%).
Рецидивом считается повторное заболевание туберкулезом независимо от его локализации. У наших пациентов первый эпизод туберкулеза чаще всего возникал в органах дыхания – 5 (38,5%) человек, и в почках – 4 (30,8%). Один пациент исходно перенес туберкулез глаз, был успешно излечен, а через 5 лет у него развился генерализованный УГТ.
Генерализованный УГТ (одновременное поражение почек, мочевыводящей системы и половых органов мужчин) и туберкулез простаты были впервые диагностированы и одного и двух пациентов соответственно. Таким образом, суммарно первичный очаг туберкулеза располагался в органах мочеполовой системы у 7 (53,9%) пациентов, что говорит в пользу теории реактивации дормантных очагов.
Первичный эпизод туберкулеза сопровождался бактериовыделением у 5 (38,5%) пациентов: в двух случаях МБТ была обнаружена в мокроте, в двух – в моче, в одном – в эякуляте.
Средний срок рецидива после успешного излечения туберкулеза составил 9,1 года (колебания от 3 до 26 лет).
У пациентов, первично больных туберкулезом легких, рецидив УГТ развивался в среднем через 5,6 года (колебания от 3 до 10 лет). У перенесших и успешно излеченных от УГТ рецидив развивался в среднем через 12,3 года (колебания от 3 до 26 лет). После туберкулеза глаз заболевание было вновь диагностировано через 5 лет, в этот раз с поражением мочеполовой системы.
У больных рецидивным УГТ микобактериурия зафиксирована в 3 (23,1%) наблюдениях, причем у одного пациента была выявлена лекарственная устойчивость МБТ к стрептомицину и изониазиду.
Почки оказались наиболее подвержены заболеванию: изолированно или в сочетании с другими органами мочеполовой системы они были вовлечены в рецидивный инфекционно-воспалительный процесс в 69,2% случаев (табл. 2).

Повторный курс лечения все пациенты получили в урогенитальном отделении ФГБУ «Новосибирский научно-исследовательский институт туберкулеза» Минздрава России (интенсивная фаза) и амбулаторно под наблюдением фтизиоуролога Новосибирского областного противотуберкулезного диспансера (фаза продолжения). Полихимиотерапия была эффективной у 12 пациентов; одному не удалось достичь хорошего результата, заболевание приобрело хроническое течение. Переносимость противотуберкулезных препаратов была хуже, чем во время лечения первого эпизода туберкулеза. У 3 (23,1%) больных развивались токсико-аллергические реакции, требовавшие перерыва в лечении, а в дальнейшем и отмены препаратов.
Обсуждение. Частота выявления устойчивой к противотуберкулезным препаратам МБТ среди пациентов с рецидивом туберкулеза достигает 68–86% [9], что согласуется с тенденциями, выявленными для неспецифических инфекций [10]. Причем уровень мультирезистентности (мультирезистентной называют МБТ, устойчивую по крайней мере к изониазиду и рифампицину) возбудителя при рецидиве в 6 раз выше, чем у лиц, впервые заболевших туберкулезом [9].
Имеющиеся литературные данные отражают преимущественно рецидивы туберкулеза органов дыхания (ТОД). Лучшие результаты лечения получены от больных рецидивами туберкулеза легких без бактериовыделения: излечение достигнуто в 65–80% наблюдений, при том что у 39,5% пациентов имелась деструкция легочной ткани [9]. Ретроспективный анализ 1911 больных туберкулезом легких установил, что у 85,1% это был первый эпизод возврата болезни, у 14,9% рецидив заболевания диагностирован повторно [11]. Авторы обнаружили, что у молодых людей (18–49 лет) шанс развития рецидива туберкулеза легких в 3 раза выше, чем у лиц старше 50 лет. У 62,8% пациентов рецидив развивался в течение первых двух лет. На момент выявления рецидива у 57% больных присутствовал распад паренхимы легких, у 61,6% была открытая форма заболевания, причем в 41,8% случаев с сохраненной лекарственной чувствительностью возбудителя.
Вероятность реактивации туберкулеза легких у лиц с грубыми остаточными изменениями достигает 50% [12].
В Кыргызстане выявляемость рецидивов туберкулеза легких в 2016 г. составила 21,8 случая на 100 тыс. населения.
В Республике Молдова этот показатель в 2011 г. составил 16,4 на 100 тыс. населения, в том числе с бактериовыделением – 8,2 [13]. В СФО в 2018 г. показатель частоты рецидивов был равным 16,5 на 100 тыс. населения (из них 55,3% были бактериовыделителями). В ДФО и Российской Федерации в целом рецидивы достигали 17,1 и 8,7 на 100 тыс. населения соответственно, причем в ДФО 50,4% больных выделяли МБТ [14]. В Астане показатель рецидивов туберкулеза в 2008 г. составил 43 на 100 тыс. населения, а в 2009 г. – уже 46,3 на 100 тыс. населения [15]. В 69,6% случаев рецидивы возникали у пациентов, имевших исходно резистентную МБТ. Данные официальной статистики по рецидивам туберкулеза мочеполовой системы в Российской Федерации и в мире отсутствуют.
Туберкулез на фоне ВИЧ-инфекции реже излечивается и в 30% рецидивирует [16]. У ВИЧ-инфицированных рецидивы развиваются в более ранние сроки (1,7±0,3 года), чем у иммунокомпетентных больных туберкулезом легких (9,4±0,8 года). У 66% ВИЧ-коморбидных больных рецидивом туберкулеза подтверждено бактериовыделение, причем в 65% возбудитель характеризовался множественной лекарственной устойчивостью [16].
В Башкортостане 51,5% рецидивов туберкулеза легких обнаружены при плановых осмотрах, причем у 56,4% больных диагностированы деструктивные формы ТОД. У 55,3% пациентов выявлена резистентность МБТ, в том числе у 24,7% – множественная лекарственная устойчивость [17]. Таким образом, данные литературы по поводу рецидивов туберкулеза довольно противоречивы. Разброс данных свидетельствует о существенных различиях в эпидемической обстановке.
Выводы
1. 8,1–9,3% больных туберкулезом мочеполовой системы ранее перенесли туберкулез и были успешно от него излечены.
2. При рецидиве УГТ в 69,2% случаев поражаются почки.
3. Подавляющее большинство (61,5%) пациентов с рецидивом туберкулеза мочеполовой системы – мужчины, поэтому пол можно рассматривать в качестве возможного предиктора повторного заболевания.
4. ВИЧ-инфекция обнаружена в единичных случаях у пациентов как с впервые выявленным, так и с рецидивным УГТ.



