Наибольшее число тяжелых осложнений у пациентов с острым коронарным синдромом (ОКС) происходит в первые минуты и часы от начала заболевания. В связи с этим наибольшее значение имеет не только быстрое, но и правильное лечение пациентов с ОКС в эти ранние сроки. В большинстве случаев в крупных городах первыми медиками, контактирующими с пациентами с ОКС, являются сотрудники службы Скорой медицинской помощи (СМП). Их правильные решения, а также строгое следование международным рекомендациям по лечению ОКС во многом определяют исходы у пациентов. Особенно важна качественная работа службы СМП в крупных городах-мегаполисах, где помимо медицинских аспектов на качество помощи может влиять также множество посторонних факторов.
В настоящее время почти не существует опубликованных данных, объективно отражающих особенности лечения пациентов с ОКС на догоспитальном этапе в Москве — крупнейшем городе России и Европы.
Цель исследования состояла в том, чтобы с помощью городского регистра оценить особенности лечения пациентов с ОКС на догоспитальном этапе, в первую очередь службой СМП, найти возможности для улучшения качества догоспитального лечения пациентов ОКС в Москве.
Материал и методы
 Регистр организован Главным кардиологом Москвы при поддержке Департамента здравоохранения Москвы. Научную часть работы выполняли сотрудники Лаборатории клинической кардиологии НИИ Физико-химической медицины ФМБА России. Московский регистр ОКС был организован по схеме европейского регистра EHS-ACS-Snapshot [1, 2], т. е. был короткой программой, длительность включения пациентов в которую в каждом стационаре составила 7 дней. Включение в регистр проводилось во всех стационарах одновременно. Оно началось в 0:00 19 ноября и закончилось в 23:59 25 ноября 2012 г. В двух стационарах из-за технических проблем начало регистра пришлось отложить на 1 нед, а длительность включения также составила 7 дней.
Регистр организован Главным кардиологом Москвы при поддержке Департамента здравоохранения Москвы. Научную часть работы выполняли сотрудники Лаборатории клинической кардиологии НИИ Физико-химической медицины ФМБА России. Московский регистр ОКС был организован по схеме европейского регистра EHS-ACS-Snapshot [1, 2], т. е. был короткой программой, длительность включения пациентов в которую в каждом стационаре составила 7 дней. Включение в регистр проводилось во всех стационарах одновременно. Оно началось в 0:00 19 ноября и закончилось в 23:59 25 ноября 2012 г. В двух стационарах из-за технических проблем начало регистра пришлось отложить на 1 нед, а длительность включения также составила 7 дней.
За это время в стационарах, участвующих в регистре, включались все последовательно госпитализированные пациенты с подозрением на один из ОКС на момент поступления в стационар: 1) ОКС с подъемами сегмента ST (ОКСпST) — начало или сохранение симптомов в последние 24 ч до госпитализации+симптомы, заставляющие предполагать ОКС (ангинозная боль ≥20 мин, одышка, синкопальное состояние, остановка кровообращения и др.)+изменения на электрокардиограмме (ЭКГ): подъем сегмента ST ≥1 мм, по крайней мере в двух смежных отведениях или предположительно новая полная блокада левой ножки пучка Гиса; 2) ОКС без подъемов сегмента ST (ОКСбпST) — начало или сохранение симптомов в последние 24 ч до госпитализации+симптомы, заставляющие предполагать ОКС (ангинозная боль в покое ≥20 мин, впервые возникшая стенокардия как минимум III функционального класса, нарастание класса стенокардии до III функционального класса)+отсутствие на ЭКГ признаков ОКСпST (может не быть никаких изменений на ЭКГ). Пациент должен быть жив на момент госпитализации в стационар.
Причиной для отказа от включения пациента в регистр было отсутствие у него ОКС, по мнению врачей отделений (блоков) кардиореанимации и интенсивной терапии стационаров-участников. Включение пациента в регистр осуществлялось врачом, отвечающим за проведение регистра в стационаре.
Пациенты информировались о своем участии в регистре, а также о том, что их персональные данные не будут выходить за пределы стационара. Передаваемые для обработки данные были лишены информации, дающей возможность установить личность пациента. Участие пациента в регистре никак не должно было влиять на лечение, выполнение диагностических или лечебных процедур.
Координация работы врачей, участвующих в регистре, осуществлялась с помощью информации, размещенной на сайте www.acs-registry.ru.
Сведения о догоспитальном этапе лечения включенных в регистр пациентов были получены в основном из сопроводительных документов врачей СМП, а отчасти — от самих пациентов.
За высокий риск смерти за время госпитализации по шкале GRACE принимали ее значение >140 при ОКСбпST и ≥155 при ОКСпST [3]. Высокий риск смерти по шкале РЕКОРД констатировали при оценке по шкале ≥2 баллов [4].
Статистическую обработку данных проводили с использованием пакета прикладных программ Statistica 6.0 и 7.0. Сравнение между собой непрерывных величин с нормальным распределением осуществляли с помощью t-теста. Для сравнения непрерывных величин при неправильном распределении показателя использовали непараметрический U-критерий Манна—Уитни. Сравнение дискретных величин проводили с использованием критерия χ2 с поправкой на непрерывность по Йетсу. Если число случаев в одной из сравниваемых групп было <5, использовали двусторонний F-критерий Фишера. Различия считали статистически значимыми при двустороннем р<0,05.
Результаты
Включение больных в регистр было начато в 34 московских стационарах, где проводится лечение ОКС. Окончательные данные о включенных пациентах были получены из 32 стационаров. Из них в 13 (41%) имелась возможность выполнения чрескожных коронарных вмешательств — ЧКВ (инвазивные стационары), а в 19 (59%) такой возможности не было (неинвазивные стационары).
Характеристика включенных пациентов. Всего в регистр были включены 597 пациента, но из-за полного отсутствия информации о лечении и исходах в период пребывания в стационаре 13 пациентов были исключены из дальнейшего анализа. Таким образом, в дальнейший анализ были включены 584 пациента. Из них в инвазивные стационары были госпитализированы 42%. Средний возраст составил 66,4±13,1 года (минимальный — 18 лет, максимальный — 96 лет).
Рабочий диагноз ОКСпST был у 163 (27,9%) пациентов, а ОКСбпST — у 421 (72,1%).
Путем вызова бригады СМП госпитализировано большинство пациентов — 88,8% (93,1% при ОКСпST и 87% при ОКСбпST; р=0,03). Первоначально обратились в поликлинику 8,6%, обратились непосредственно в стационар (т. е. госпитализированы самотеком) 1,1% пациентов, а еще 1,5% были госпитализированы переводом из другого стационара или внутри стационара.
В табл. 1 представлено сравнение пациентов, вызвавших бригаду СМП или госпитализированных иным путем, по основным анамнестическим и клиническим характеристикам.
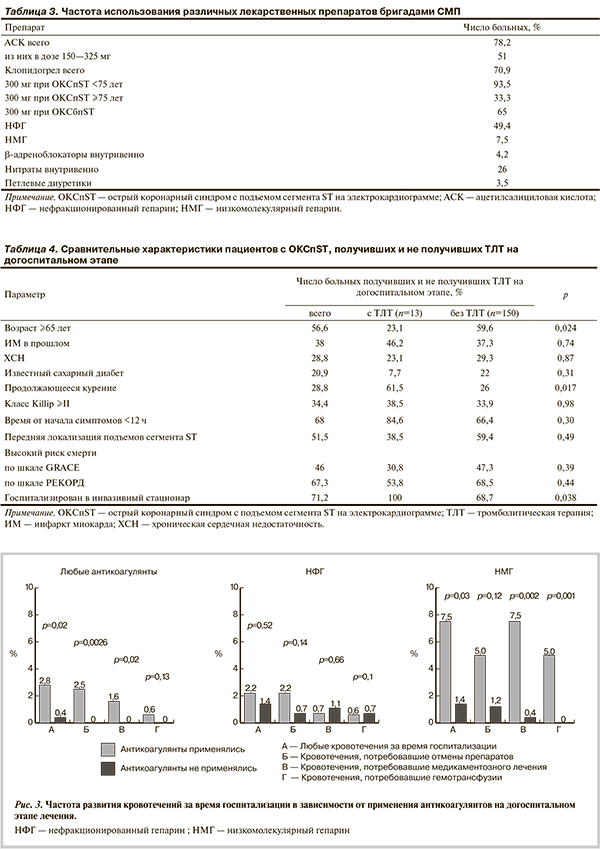
Интервалы времени. Интервалы времени на разных этапах госпитализации представлены на рис. 1. Данные о времени от начала симптомов до вызова СМП получены у 67% пациентов. Медиана этого показателя составила 2,4 ч (1—3-й квартили распределения — 1,0—6,0 ч); для ОКСпST 1,9 ч (0,8—8,6 ч), а для ОКСбпST — 2,5 ч (1,0—5,5 ч) (р=0,57).
Данные о времени, прошедшем от первого обращения за медицинской помощью до госпитализации бригадой СМП, получены для 85% пациентов. Медиана этого показателя составила 1,6 ч (1,2—2,0 ч); для ОКСпST — 1,35 ч (1,10—1,80 ч), а для ОКСбпST — 1,6 ч (1,3—2,0 ч) (р=0,002).
 Данные о времени, прошедшем от начала симптомов ОКС до госпитализации, получены для 67% пациентов. Медиана этого показателя составила 4,3 ч (2,5—8,2 ч); для ОКСпST — 3,3 ч (2,1—8,6 ч), а для ОКСбпST — 4,5 ч (2,8—7,8 ч) (р=0,11).
Данные о времени, прошедшем от начала симптомов ОКС до госпитализации, получены для 67% пациентов. Медиана этого показателя составила 4,3 ч (2,5—8,2 ч); для ОКСпST — 3,3 ч (2,1—8,6 ч), а для ОКСбпST — 4,5 ч (2,8—7,8 ч) (р=0,11).
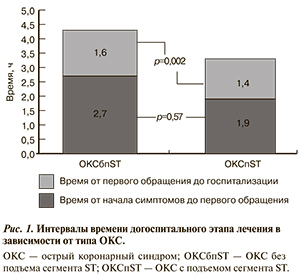
На рис. 2 отражены интервалы времени на догоспитальном этапе лечения в зависимости от времени госпитализации — днем (с 7:00 до 22:59) или ночью (с 23:00 до 6:59).
Медиана времени от начала симптомов до вызова СМП в дневное время составила 2,8 ч (1,0—6,8 ч), а в ночное время 1,8 ч (0,8—5,7 ч) (р=0,074).
Медиана времени от первого обращения за медицинской помощью до госпитализации бригадой СМП в дневное время составила 1,6 ч (1,2—2,0 ч); а в ночное время 1,4 ч (1,2—1,9 ч) (р=0,065).
Медиана времени от начала симптомов ОКС до госпитализации в стационар в дневное время составила 4,6 ч (2,6—8,7 ч), а в ночное время 3,3 ч (2,2—6,8 ч) (р=0,019).
Диагностика на этапе СМП. Бригады СМП госпитализировали пациентов с разными направительными диагнозами. Только 9,5% пациентов поступили в стационар с диагнозом ОКС. Направительный диагноз «острый инфаркт миокарда» (ОИМ) имели 29,3% пациентов. С диагнозом «нестабильная стенокардия» госпитализированы 48,4%, а с «впервые возникшей» и «прогрессирующей» стенокардий — 2,3 и 4,2% соответственно. Еще 6,3% были госпитализированы в стационар с иным диагнозом (например, с пароксизмом мерцательной аритмии или отеком легких).
Правила работы службы СМП регламентируют преимущественную госпитализацию пациентов с диагнозом «инфаркт» в инвазивные стационары, а пациентов с другими диагнозами — в неинвазивные. Данные регистра показывают, что это правило соблюдается достаточно строго: 89,2% с направительным диагнозом «инфаркт» попали в инвазивные стационары. Преимущественно диагноз «инфаркт» устанавливался пациентам с ОКСпST — 69,1%. При этом 17,4% пациентов с ОКСпST были госпитализированы с направительным диагнозом, никак не связанным с любым ОКС.
У 48,4% пациентов, которым по СМП не диагностировала ОИМ, в стационаре было установлено наличие ОИМ.
ОКСбпST. Связь диагностики СМП с исходами. Диагноз, установленный бригадой СМП, в настоящее время является определяющим критерием для госпитализации в инвазивный или неинвазивный стационар. Однако если при ОКСпST диагностика ОИМ почти не составляет труда, то при ОКСбпST во время первого контакта с пациентом это сделать достаточно сложно. У пациентов с ОКСбпST, включенных в регистр, сравнили связь различных диагнозов, установленных врачами СМП, и клинических прогностических факторов с неблагоприятными исходами (случаи смерти или нового ИМ) за время пребывания пациентов в стационаре. Результаты сравнения представлены в табл. 2.
Вызов бригады «на себя». Частота случаев, когда для госпитализации пациентов с ОКС одна бригада СМП вызывала другую (вызов «на себя»), составила 10,4%. При этом медиана времени от первого обращения до поступления в стационар в тех случаях, когда был вызов «на себя», составила 1,70 ч (1,30—2,60 ч), а в случаях, когда пациент госпитализировался сразу, — 1,55 ч (1,30—1,95 ч) (р=0,27).
Лечение бригадами СМП. Частота использования различных лекарственных препаратов на догоспитальном этапе лечения представлена в табл. 3. Среди пациентов, которым на догоспитальном этапе вводился препарат из группы низкомолекулярных гепаринов — НМГ (эноксапарин), 25,6% лечились в стационаре нефракционированными гепаринами — НФГ (внутривенно или подкожно).
Догоспитальный тромболизис при ОКСпST. Среди пациентов с ОКСпST (n=163) тромболитическая терапия (ТЛТ) была проведена у 31 (19%). ТЛТ на догоспитальном этапе проведена 13 (41,9% от всех, кому проводилась ТЛТ, 8% — от всех пациентов с ОКСпST) больным. Частота догоспитальной ТЛТ среди тех, кто был госпитализирован в первые 12 ч от начала симптомов, составила 10,8%.
В табл. 4 представлено сравнение данных пациентов, получивших ТЛТ на догоспитальном этапе, и пациентов без ТЛТ. В 77% случаев догоспитальный тромболизис проводили тенектеплазой, в 23% случаев — алтеплазой.
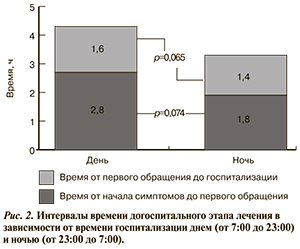
Безопасность введения антикоагулянтов на догоспитальном этапе. Согласно современным международным рекомендациям по лечению ОКС, единственным показанием к срочному введению парентеральных антикоагулянтов на догоспитальном этапе является проведение ТЛТ фибринспецифическим препаратом. В других случаях нет необходимости в срочном применении антикоагулянтов [5, 6]. Вместе с тем достаточно много пациентов в московском регистре получали НФГ или НМГ на догоспитальном этапе. На рис. 3 представлена частота развития кровотечений в период пребывания пациентов в стационаре в зависимости от применения или неприменения парентеральных антикоагулянтов (НФГ — n=278, НМГ — n=41) у тех пациентов, которым не проводили догоспитальный тромболизис (n=570).
Обсуждение
Представленный материал является частью данных, полученных в ходе первого Московского регистра ОКС. В этом исследовании, организованном как краткосрочный скрининг, участвовало большинство больниц Москвы, в которые поступают пациенты с ОКС. Настоящий анализ посвящен догоспитальному этапу лечения ОКС. В России существует не очень большой опыт проведения региональных, и особенно городских регистров. Можно отметить проекты, проводимые в Альметьевске, Томске, Люберецком районе Московской области [7—9], а также результаты Федерального регистра ОКС [10] и регистра РЕКОРД [11], но ни в одном из них не было детального анализа различных параметров догоспитального лечения.
Полученные данные показывают, что в Москве большинство пациентов с симптомами ОКС госпитализируются службой СМП. Впрочем, интерес представляет собой не сам этот факт. Гораздо важнее, что по большинству анамнестических и клинических характеристик не выявлено статистически значимых различий между больными, обратившимися в СМП, и пациентами, которые были госпитализированы иным путем. Выявлено значимое различие лишь по одному из представленных показателей: минуя СМП, достоверно реже госпитализируются пациенты, у которых симптомы ОКС появились в ночное время. Кроме того, по СМП достоверно чаще госпитализируются пациенты с ОКСпST, чем с ОКСбпST.
Важным качественным показателем работы городской службы СМП является время доставки пациентов в стационары. Результаты регистра показывают, что среднее время, прошедшее от первого обращения в СМП до госпитализации, составляет 1,6 ч (т. е. 1 ч и 36 мин). При этом пациентов с ОКСпST бригады СМП довозят до больниц на 12 мин быстрее (за 1 ч и 24 мин), и это различие статистически значимо.
Пытаясь ответить на вопрос, насколько эти цифры можно считать приемлемыми, необходимо понять, из чего состоит этот интервал времени. По официальной информации, источником которой являются руководители Департамента здравоохранения, известно, что среднее время, в течение которого бригада СМП в Москве приезжает по экстренным вызовам, составляет 15 мин [12]. Если предположить, что и время доставки до больницы примерно такое же — 15 мин, то оказывается, что среднее время контакта с пациентом на дому составляет более 1 ч, а при ОКСпST — 56 мин. Исходя из современных требований, реальной задачей врачей СМП в лечении пациентов с симптомами ОКС являются опрос, осмотр, регистрация ЭКГ (в первые 10 мин), обезболивание (нитроглицерин, морфий), введение нагрузочной дозы ацетилсалициловой кислоты (АСК) и скорейшая транспортировка (во время которой можно проводить остальные вмешательства). В этом контексте то предположительное время между приездом врачей СМП к пациенту и отъездом в стационар, которое выявлено в московском регистре, является недопустимо большим. Это в наибольшей степени касается больных с ОКСпST, при лечении которых счет идет на минуты — в этой ситуации почти целый час, проводимый врачами на месте вызова, может сыграть негативную роль в судьбе пациента.
Другой важной особенностью догоспитального этапа лечения ОКС в Москве является транспортная проблема, почти перманентно существующая в городе. Известно, что даже с использованием полного объема сигнализации машинам СМП порой не удается преодолеть дорожные заторы. Данные Московского регистра позволили косвенно показать, насколько скорость транспортировки зависит от дорожных заторов. Было предположено, что в ночное время в городе нет дорожных заторов, мешающих транспортировке пациентов. Сравнение длительности транспортировки (интервал времени от первого обращения до госпитализации) в дневное и ночное время не выявило статистически значимых различий. Таким образом, можно предполагать, что дорожная ситуация не оказывает решающего влияния на время транспортировки пациентов. При этом интервал времени от возникновения симптомов до госпитализации в ночное время был статистически значимо меньше, чем в дневное. Но, как кажется, различие это определяется бóльшим временем задержки обращения за помощью в дневное время (на 1 ч и 12 мин дольше, чем ночью, хотя и статистически недостоверно).
Неоспоримо, что в крупном городе, где есть несколько стационаров, важной задачей службы СМП является правильный выбор госпитализации. Пациенты, которые в первую очередь нуждаются в проведении ЧКВ, должны попасть в инвазивный стационар. Сейчас в Москве это решение принимают не сами врачи СМП, а врач отдела госпитализации, получающий информацию о пациенте от врачей СМП. При этом определяющим является наличие диагноза ИМ. Но даже если рассуждать логически, то, точная установка острого ИМ на догоспитальном этапе невозможна. Данные регистра показывают, что и практически эта диагностика оказалась не точнее подбрасывания монетки — у 50% пациентов, у которых по СМП не был диагностирован острый ИМ, он был выявлен в стационаре. Более того, как оказалось, такая диагностика оказывается не только бесполезной, но и вредной. Выяснилось, что при ОКСбпST не диагноз СМП, а такие клинические факторы, как наличие депрессий ST на ЭКГ, класс Killip ≥II, высокий риск по прогностическим шкалам, связаны с достоверно большей частотой развития неблагоприятных исходов (смертью или новым ИМ) в период пребывания больных в стационаре.
Обращает на себя внимание, что в 17% случаев ОКСпST бригадами СМП не было распознано наличие ОКС, а пациенты были госпитализированы по иным показаниям.
В ходе регистра показана частота проведения ТЛТ бригадами СМП в Москве. Полученные результаты кажутся неоднозначными. С одной стороны, ТЛТ в 42% случаев была выполнена на догоспитальном этапе. С другой стороны, обращает на себя внимание крайне низкая частота проведения реперфузии при ОКСпST путем ТЛТ — всего 19% , и только 8% – на догоспитальном этапе. Учитывая, что и частота проведения первичного ЧКВ в Москве отнюдь не «чешская» [13], частоту проведения ТЛТ на догоспитальном этапе можно считать не очень большой. Была проведена попытка выявить факторы, связанные с выполнением или невыполнением ТЛТ бригадами СМП. Оказалось, что среди нескольких клинических и анамнестических факторов, наиболее выраженную связь с невыполнением догоспитального ТЛТ имеет возраст 65 лет и старше. Пожилым пациентам ТЛТ по СМП выполнялось достоверно реже.
Другое лечение, осуществляемое бригадами СМП в Москве, проводится, согласно приказу №266 Департамента здравоохранения от 30.03.2011. В некоторых положениях этот приказ не соответствует положениям современных международных руководств по лечению ОКС. Именно следование этому приказу, а не рекомендациям по лечению ОКС, по-видимому, служит причиной того, что АСК в нагрузочной дозе получили лишь 50% пациентов, а нагрузочную дозу клопидогрела при ОКСбпST — 65%. При этом она была дана каждому 3-му пациенту в возрасте 75 лет и старше с ОКСпST, что противоречит существующим правилам.
Отдельный анализ был посвящен использованию парентеральных антикоагулянтов на догоспитальном этапе — вмешательству, которое также может считаться выполняемым не по показаниям. Выявлено, что использование антикоагулянтов по СМП связано с достоверно более высокой частотой развития геморрагических осложнений за время пребывания пациентов в стационаре. Недостатком этого анализа можно признать отсутствие сравнения клинических характеристики и лечения у пациентов, которым вводились или не вводились антикоагулянты — т. е. выявления других факторов, связанных с кровотечениями. Подобный анализ может быть непоказательным из-за небольшого объема выборки и небольшого числа геморрагических осложнений.
Из приведенных данных видно, что большее значение в отношении развития кровотечений имеет использование на догоспитальном этапе НМГ. Этому можно дать объяснение, основываясь на положении современных рекомендаций по лечению ОКС. Сочетание антикоагулянтов двух групп — НМГ и НФГ — правилами лечения запрещено, так как связано с повышением риска кровотечений [5]. В московском же регистре оказалось, что каждый четвертый пациент, получивший НМГ на догоспитальном этапе, затем лечился НФГ. Есть и еще одна «местная» особенность применения НМГ (а конкретно, эноксапарина) бригадами СМП в Москве. Личный опыт показывает, что в большинстве случаев врачи СМП вводят пациенту 0,8 мл эноксапарина (один стандартный шприц), а не корректируют дозу по массе тела. При этом масса тела лишь менее чем у 10% пациентов составляет около 80 кг, а для остальных эта доза является либо избыточной, либо недостаточной. Кроме того, вводя НМГ, врачи СМП не знают, какой именно антикоагулянт будут вводить пациенту врачи стационаров. Тем самым они сильно затрудняют дальнейшее лечение в рамках современных рекомендаций.
Давая общую характеристику полученным результатам, можно утверждать, что они стали первым источником объективных данных о лечении ОКС на догоспитальном этапе в Москве. Они охарактеризовали особенности догоспитального этапа и выявили недостатки лечения. В целом результаты Московского регистра являются основанием для изменений в подходах СМП к лечению ОКС, для изменений приказов по лечению, для проведения обучающих курсов и лекций для врачей и фельдшеров СМП.
Обсуждая ограничения исследования, нужно отметить достаточно небольшую выборку пациентов, которая не позволяет получить ясные результаты при анализе подгрупп. Недостатком также является относительно низкая полнота данных о времени начала симптомов ОКС, о времени первого обращения за помощью. Что касается времени начала симптомов, то его не всегда можно установить точно, особенно при ОКСбпST.
Выводы
- Первый Московский регистр острого коронарного синдрома позволил охарактеризовать лечение пациентов с острым коронарным синдромом на догоспитальном этапе:
- бригадами скорой медицинской помощи в Москве госпитализируются 89% пациентов с острым коронарным синдромом. Госпитализация в ночное время достоверно чаще осуществляется бригадами скорой медицинской помощи;
- при остром коронарном синдроме среднее время от первого обращения до госпитализации в Москве составляет 1 ч 36 мин и, возможно, мало зависит от затруднений дорожного движения в городе;
- диагностика острого инфаркта миокарда бригадами скорой медицинской помощи в отличие от клинических характеристик не связана с неблагоприятными исходами (смертью+новым инфарктом миокарда) за время пребывания больных в стационаре;
- почти 42% всех тромболизисов в Москве выполняется на догоспитальном этапе, а основным фактором, связанным с отказом от проведения ТЛТ, является пожилой возраст.
- В ходе регистра выявлены следующие недостатки лечения пациентов с острым коронарным синдромом на догоспитальном этапе:
- среднее время контакта бригад скорой медицинской помощи с пациентами с острым коронарным синдромом составляет почти 1 ч;
- попытка на догоспитальном диагностировать острый инфаркт миокарда при остром коронарном синдроме без подъема сегмента ST на электрокардиограмме зачастую приводит к неоправданной госпитализации в неинвазивные больницы;
- лишь 50% пациентов получают на догоспитальном этапе нагрузочную дозу АСК, менее 2/3 — нагрузочную дозу клопидогрела при остром коронарном синдроме без подъема сегмента ST на электрокардиограмме, 1/3 больных в возрасте 75 лет и старше — нагрузочную дозу клопидогрела при остром коронарном синдроме с подъемом сегмента ST на электрокардиограмме;
- использование парентеральных антикоагулянтов (в первую очередь низкомолекулярных гепаринов) на догоспитальном этапе оказалось связанным с высоким риском кровотечений за время пребывания больных в стационаре.