Лечение стриктур и облитераций уретры считается одним из самых трудных разделов в реконструктивной урологии. Большинство малоинвазивных методов лечения, таких как бужирование, стентирование и уретротомия, к сожалению, не приносят стойких положительных результатов. Поиск эффективных методов лечения данной патологии продолжается в настоящее время и очень часто становится мультидисциплинарной задачей [1].
В большинстве случаев причиной приобретенных заболеваний мочеиспускательного канала у мужчин является травма. Одной из самых частых причин образования стриктур и облитераций заднего отдела уретры – перелом костей таза и ятрогенные повреждения [2]. Эта зона отличается по механизму формирования рубцового сужения уретры и является одной из самых сложных для выполнения реконструктивных операций. Основным механизмом повреждения заднего отдела уретры при травмах является отрыв верхушки предстательной железы от тазовой диафрагмы, который происходит в результате поперечного травматического воздействия. Данное повреждение выделено в особую группу так называемых дистракционных дефектов уретры.
Среди других причин приобретенных заболеваний выделяют ятрогенные повреждения уретры, возникшие во время выполнения эндоскопических операций или вследствие длительной катетеризации мочевого пузыря, после-операционные и постлучевые повреждения как осложнения лучевой терапии рака предстательной железы, а также последствия воспалительных заболеваний мочеиспускательного канала.
Мы особенно выделяем стриктуры и облитерации заднего отдела уретры, так как для их эффективного лечения зачастую прилагаются неимоверные усилия специалистов. Однако и здесь имеется небольшая, но очень сложная группа пациентов, которым в рамках традиционных оперативных методов лечения помочь невозможно. Это пациенты с осложненным течением заболевания и с неудачными попытками лечения в анамнезе. Наличие протяженной стриктуры заднего отдела уретры у них сопровождается рубцовой деформацией шейки мочевого пузыря и рубцовым процессом промежности.
Такая комплексная проблема требует новых технических приемов для ее решения. Наша статья посвящена новому методу оперативного вмешательства, и мы на примере лечения трех пациентов хотим показать свой так называемый гетеротопический подход.
Если методы реконструктивных, пластических и микрохирургических вмешательств практически во всех случаях позволяют решать проблему нехватки пластического материала для уретропластики, то для выполнения интерпозиции неоуретры в обход рубцово-дегенеративной зоны промежности необходимы новые технические приемы [5]. Мы считаем весьма перспективным использование обходных вариантов уретропластики, то есть создание фактически новых «трасс» прохождения неоуретры [6]. В 2014 г. нами были разработаны новые способы отведения мочи и уретропластики, которые объединены общим названием «Обходная гетеротопическая уретропластика» (Патенты на изобретение № 2558452 и 2558460) [7, 8].
Таким образом, целью нашей работы стало изучение эффективности оперативного лечения протяженных стриктур заднего отдела уретры методом обходной гетеротопической уретропластики.
Метод обходной гетеротопической уретропластики был применен и апробирован на трех пациентах, которых объединяет наличие протяженной облитерации или дефекта заднего отдела уретры с вовлечением в рубцовый процесс и шейки мочевого пузыря в результате травмы или ятрогении.
Залогом успеха гетеротопической уретропластики является успешное выполнение трех этапов, поставленных перед нами:
- 1-й этап – обеспечение достаточного, хорошо васкуляризированного пластического материала для создания недостающей уретры;
- 2-й этап – создание нового надежного и функционального соустья между передней стенкой мочевого пузыря и неоуретрой/уретрой;
- 3-й этап – обеспечение механизма, препятствующего недержанию мочи, заменяющего отсутствие удерживающего мочу сфинктера мочевого пузыря.
Клиническое наблюдение 1
Пациент К. 57 лет в 2000 г. перенес трансуретральную резекцию (ТУР) гиперплазии простаты. В последующем сформировалась протяженная стриктура простатического отдела уретры (рис. 1а). В условиях урологического стационара в течение следующих 2 лет неоднократно предпринимались безуспешные попытки лечения этой стриктуры: выполнялись трансуретральные уретротомии, бужирования, установки уретральных стентов (рис. 1б).
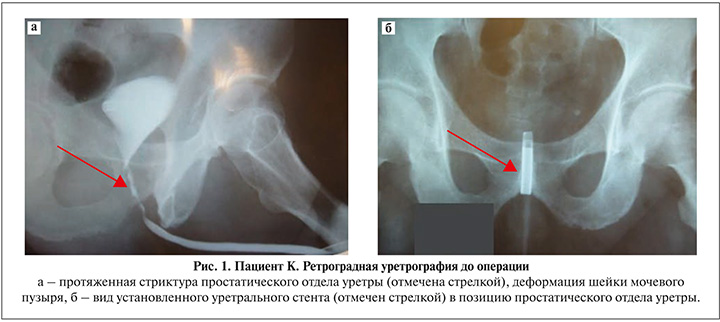
При поступлении в нашу клинику у пациента отведение мочи осуществлялось через эпицистостому. Самостоятельное мочеиспускание не сохранено.
Пациенту была выполнена цистоскопия через надлобковый свищ, в результате которой выявлена выраженная рубцовая деформация шейки мочевого пузыря и наличие «ложных ходов» пузырно-уретрального соустья как очевидное следствие ранее перечисленных неэффективных попыток лечения данной стриктуры.
В связи с выраженными рубцовыми изменениями шейки мочевого пузыря пациенту выполнена одноэтапная уретропластика с использованием лучевого реваскуляризируемого кожно-фасциального аутотрансплантата с наложением нового неоуретрально-пузырного анастомоза в гетеротопическую позицию. Приводим последовательный ход выполненной ему операции.
Операция выполнялась через два доступа: надлобковый и промежностный. Первым этапом, через гипогастральную область, был выполнен надлобковый доступ к передней стенке мочевого пузыря вместе с зоной установки эпицистостомического катетера.
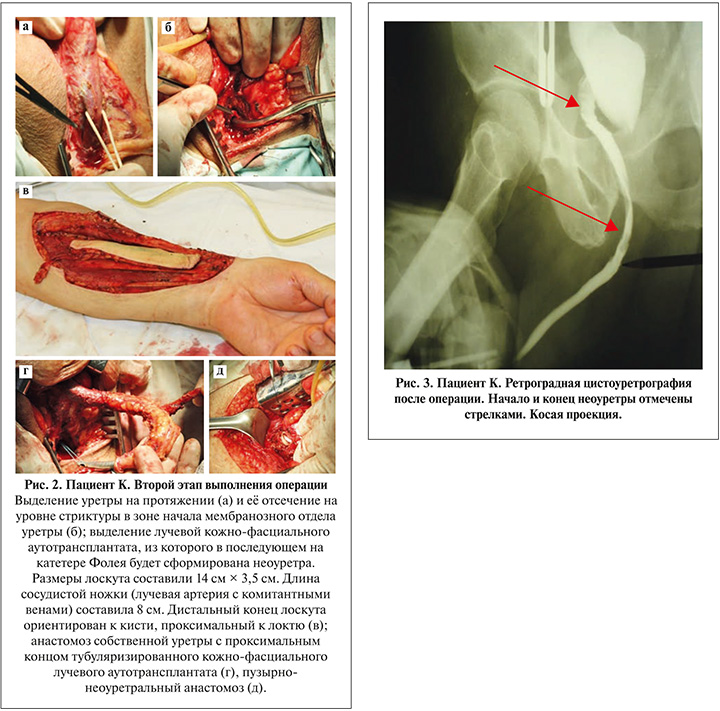
Второй этап операции начат через промежностный доступ из положения Тренделенбурга (головной конец операционного стола наклонен на 15–30 градусов в положении пациента лежа на спине с поднятыми и отведенными ногами). Полностью мобилизован бульбозный отдел уретры до проксимального конца стриктуры (рис. 2а), уретра пересечена на уровне мебранозной части. При ревизии отмечены невозможность проведения бужа в мочевой пузырь проксимальнее мембранозного отдела уретры, а также рубцовый процесс окружающих уретру тканей (рис. 2б). С учетом непроходимости всего простатического отдела уретры и рубцовой деформации шейки мочевого пузыря воссоздание естественного пузырно-уретрального соустья посчитали сомнительным.
Интраоперационно нами подтверждено ранее принятое решение о намерениях:
- использовать технику восстановления уретры с использованием свободного лучевого микрохирургического лоскута;
- удлиненную лучевым лоскутом уретру провести через промежность позади лона (ортотопически);
- сформировать соустье между неоуретрой и передней стенкой мочевого пузыря в интактной зоне, ниже расположения цистостомы. То есть по сути сформировать новое гетеротопическое соустье в обход шейки мочевого пузыря.
Приводим ход дальнейшей операции. На левом предплечье по стандартной технике (размером 14 на 3,5 см) забран лучевой кожно-фасциальный реваскуляризируемый аутотрансплантат, из которого на катетере Фолея сформирована неоуретральная трубка с внутренней кожной выстилкой (рис. 2в). Неоуретрой мы удлинили собственную уретру, сформировав анастомоз между проксимальным концом лоскута и культей уретры на том же катетере Фолея (рис. 2г).
Через сформированный канал в промежности под лобковым сочленением неоуретральный аутотрансплантат проведен насквозь в обход и параллельно шейке мочевого пузыря и выведен в рану надлобкового доступа к ранее подготовленной области передней стенки мочевого пузыря. В выбранной области передней стенки мочевого пузыря сформировали отверстие около 2 см в диаметре. Выполнили прецизионный анастомоз данного отверстия в стенке мочевого пузыря с дистальным концом неоуретры, погрузив катетер Фолея в мочевой пузырь (рис. 2д).
Микрохирургический этап: под микроскопом лучевой сосудисто-нервный пучок (лучевая артерия с комитантными венами) свободного лоскута анастомозирован конец-в-конец с заранее выделенными глубокими нижними эпигастральными сосудами. Для сосудистого шва использованы полипропиленовые монофиламентные нити 8/0.
Послеоперационный период протекал без осложнений. Мочевой катетер и эпицистостома удалены на 14-й и 21-й дни соответственно. Выполнена ретроградная цистоуретрография (рис. 3) и фиброцистоуретроскопия, отмечены полная проходимость неоуретры, ее состоятельность в области пузырно-неоуретрального соустья, достаточный диаметр неоуретры, отсутствие стриктур в области уретро-неоуретрального и неоуретрально-пузырного анастомозов.
Данная операция стала возможной вследствие отсутствия грубых рубцовых изменений окружающих тканей, характерных для травмы костей таза и некоторых ятрогенных повреждений мочевого пузыря. В этом случае проведение реконструируемой части неоуретры за лонным сочленением с точки зрения техники было выполнено без особых затруднений. Но как быть в случаях, когда наблюдается выраженная рубцовая деформация промежности, создающая ряд технических трудностей для формирования позадилобкового хода уретры? Ответ на этот вопрос можно найти, проанализировав следующее клиническое наблюдение.
Клиническое наблюдение 2
Пациент С., подросток 12 лет, поступил с картиной полной утраты всей задней уретры (от ее бульбозного отдела до мочевого пузыря) и шейки мочевого пузыря. Отведение мочи за год до операции осуществлялось через эпицистостому (рис. 4а). Данное состояние возникло как осложнение ранее выполненной аппендэктомии (30.07.2009), когда в процессе оперативного вмешательства вышеперечисленные структуры по неизвестной причине были удалены. Пытаясь устранить последствия данной операции, пациента подвергали рассечению лонных костей (рис. 4б), однако эффект достигнут не был, после чего спустя год пациент обратился к нам.
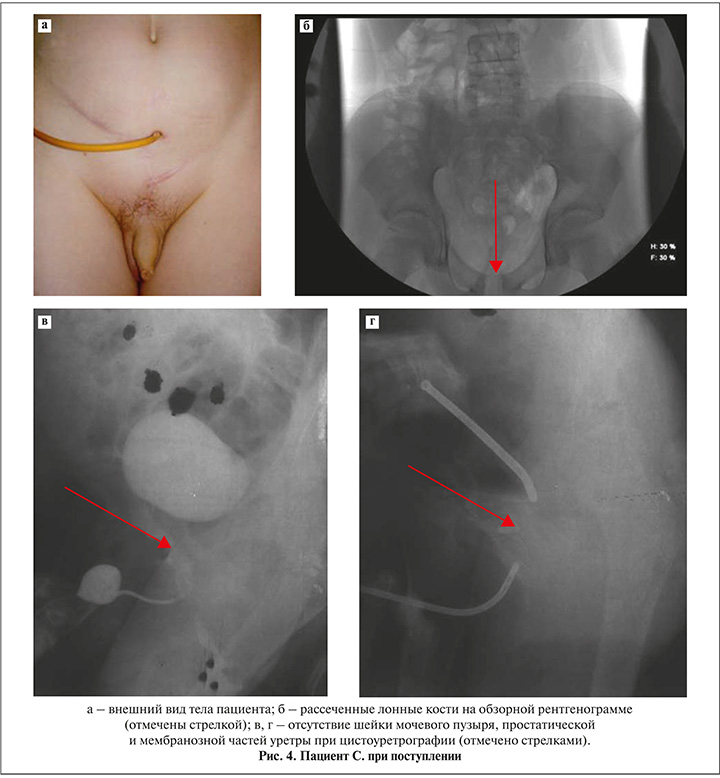
При выполнении предоперационного обследования (компьютерная томография, уретрография) было выявлено грубое нарушение анатомических структур в области мочевого пузыря, отсутствие шейки мочевого пузыря и уретры вплоть до бульбозного отдела (рис. 4в, г), что было подтверждено и интраоперационно во время выполнения ретроградной и антеградной уретроцистоскопии.
Выполнить микрохирургическую пересадку лоскута с одномоментной реконструкцией уретры в данном случае не представлялось возможным из-за тяжелого психологического состояния пациента. Учтя результаты пред- и интраоперационного обследования, а также все сопутствовавшие факторы, мы поставили перед собой следующие задачи:
- избавить пациента от эпицистостомы уже на первом этапе хирургического лечения;
- создать благоприятные условия для последующей реконструкции уретры вторым этапом.
Таким образом, лечение данного пациента состояло из двух операций. На первом этапе оперативного лечения после осуществления доступа к мочевому пузырю пациенту С. сформировали артифициальную уретру в паховой области с помощью тубуляризированного, ротированного кожно-фасциального пахового лоскута на поверхностной артерии, огибающей подвздошную кость (рис. 5).
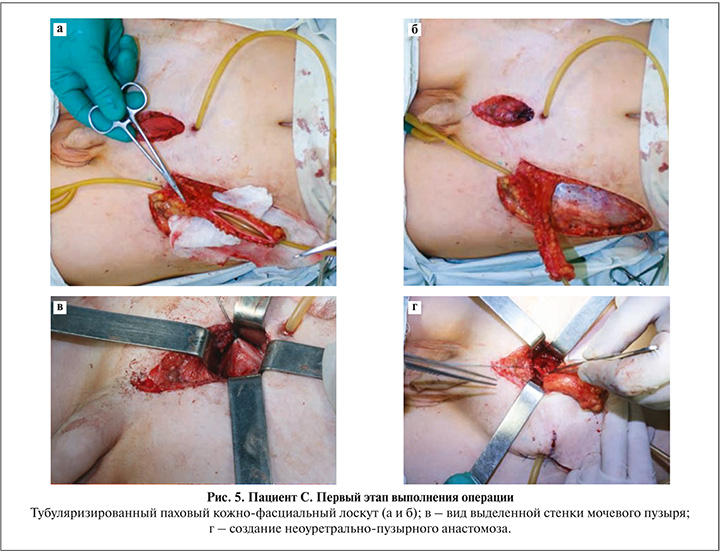
Артифициальную уретру провели в подкожном туннеле и анастомозировали с передней стенкой мочевого пузыря (рис. 5) ниже эпицистостомического отверстия, которое ушили двухрядным швом. Длина уретры, дугообразно расположенной в подкожной клетчатке с целью создания запаса по длине для последующей реконструкции, составила 14 см.
В результате операции наружное отверстие артифициальной уретры, сформированной из пахового лоскута, было расположено в левой паховой области, на 10 см выше основания полового члена. Послеоперационный период протекал без осложнений. Пациент был выписан домой для реабилитации и подготовки к следующему этапу лечения.
Следующий этап хирургического лечения был выполнен после стабилизации психологического статуса пациента, через год после первого этапа. До повторного вмешательства пациент осуществлял опорожнение мочевого пузыря путем напряжения прямых мышц живота, отмечая при этом примерно через час после мочеиспускания начало подтекания мочи (рис. 6). Прогнозируемый по времени «сухой период» позволил пациенту более адекватно контролировать процесс мочеотведения.
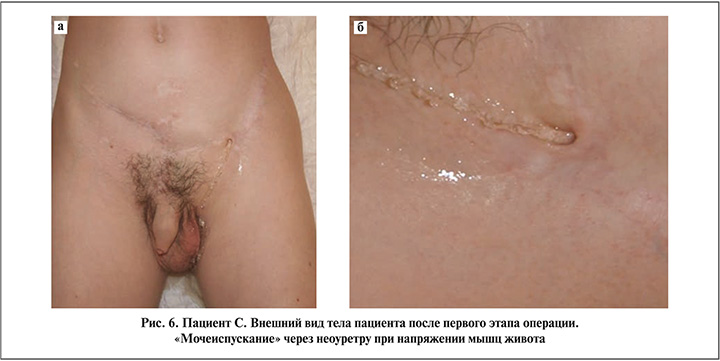
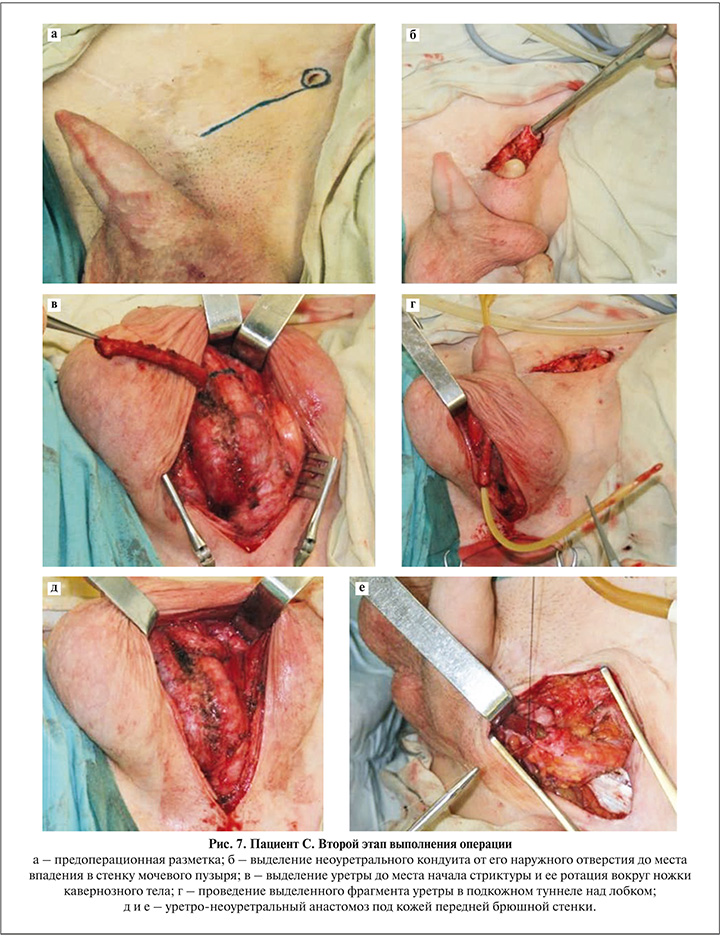
Второй этап включил соединение артифициальной уретры из ротированного пахового лоскута с бульбозной частью собственной уретры пациента. Собственную уретру выделили на протяжении от бульбозного отдела до пеноскротального угла, где она была ротирована каудально и далее проведена с огибанием левого кавернозного тела над лобком и размещена в подкожной клетчатке паховой области. Артифициальная уретра в левой паховой области была выделена на протяжении около 2 см от окружающих тканей и ротирована в сторону лобка. Уретрально-неоуретральный анастомоз был наложен конец-в-конец без натяжения (рис. 7).
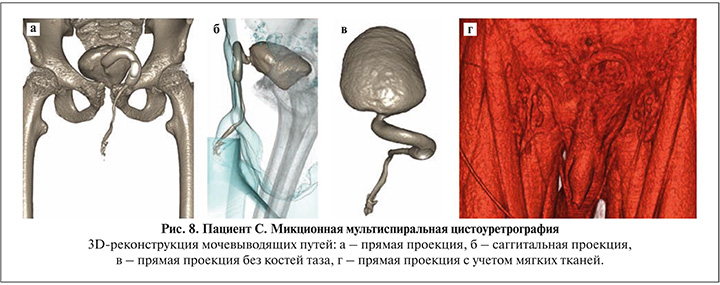
В результате проведенной операции нижние мочевыводящие пути пациента состояли из мочевого пузыря, соустья стенки мочевого пузыря с артифициальной уретрой из ротированного пахового лоскута, а также анастомоза неоуретры с бульбозной частью собственной уретры, имеющей гетеротопический надлобковый ход. При проведении послеоперационной микционной мультиспиральной цистоуретрографии отмечена состоятельность анастомозов, свободная проходимость полученного мочеиспускательного канала на всех уровнях (рис. 8).
Послеоперационный период пациента осложнился образованием точечного кожного свища, который был успешно устранен с помощью дополнительного оперативного вмешательства.
На 2023 г. пациент ведет активный образ жизни, его психоэмоциональное состояние нормализовалось. Он самопроизвольно опорожняет мочевой пузырь каждые 2 часа, объем мочевого пузыря около 250 мл. Подтекание мочи незначительное. Сухие промежутки составляют 2–2,5 ч. Эректильная функция не нарушена.
Данная операция технически проста, она позволяет избавляться от риска сосудистых осложнений, присущих микрохирургическим пересадкам, может применяться у соматически тяжелых и возрастных пациентов. Единственный недостаток этой операции – ограниченный контроль за мочеиспусканием, однако с течением времени наблюдалась тенденция к улучшению его степени.
Клиническое наблюдение 3
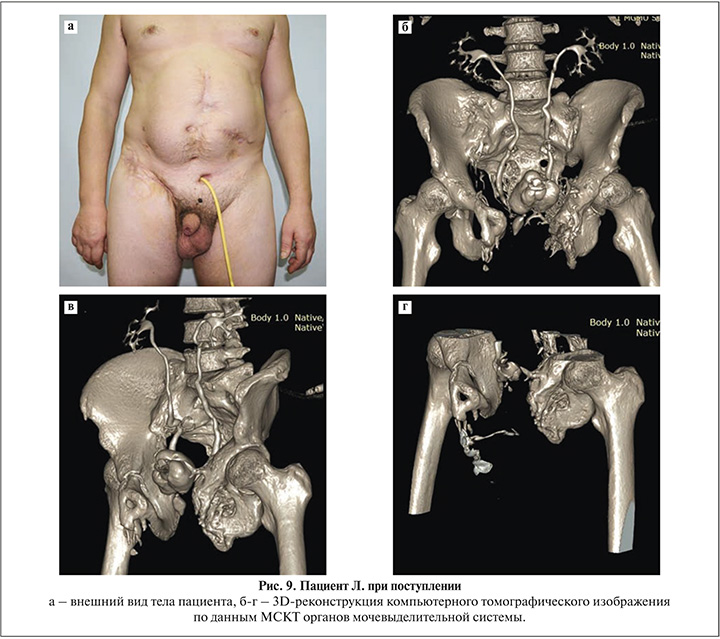
Пациент Л. 41 года в 2013 г. получил сочетанную производственную травму с обширным повреждением костей таза, прямой кишки, мочевого пузыря и уретры, которая послужила началом массы вмешательств, направленных на устранение ее последствий. Первичная реконструктивная операция с наложением эпицистостомы, релапаротомия с резекцией тонкой кишки по поводу осложнения в виде тонкокишечной непроходимости, вскрытие флегмон передней брюшной стенки и неоднократные хирургические обработки ран, две цистолитотрипсии по причине образования камней в мочевом пузыре на фоне длительной эпицистостомии – все это предшествовало обращению пациента к нам.
Пациент обратился с картиной микроцистиса (вследствие травмы мочевого пузыря и длительного отведения мочи через эпицистостому), объем которого на момент обследования составлял около 50 мл, протяженной стриктурой задней уретры и отсутствием шейки мочевого пузыря по данным МСКТ (рис. 9). При планировании операции мы столкнулись сразу с тремя описанными выше проблемами: сложностью доступа из-за выраженного рубцового процесса тканей промежности, проблемой нехватки пластического материала для наложения уретро-уретрального анастомоза «конец-в-конец» либо создания пузырно-уретрального или неоуретрального соустья.
Основываясь на опыте выполненных ранее хирургических вмешательств и с учетом клинической картины, типичной для последствий травмы костей таза с дистракционным повреждением уретры, мы также выбрали для лечения пациента Л. вариант обходной гетеротопической уретропластики. Интраоперационно при ревизии собственной уретры через промежностный доступ выявлена ее облитерация на протяжении всего простатического отдела.
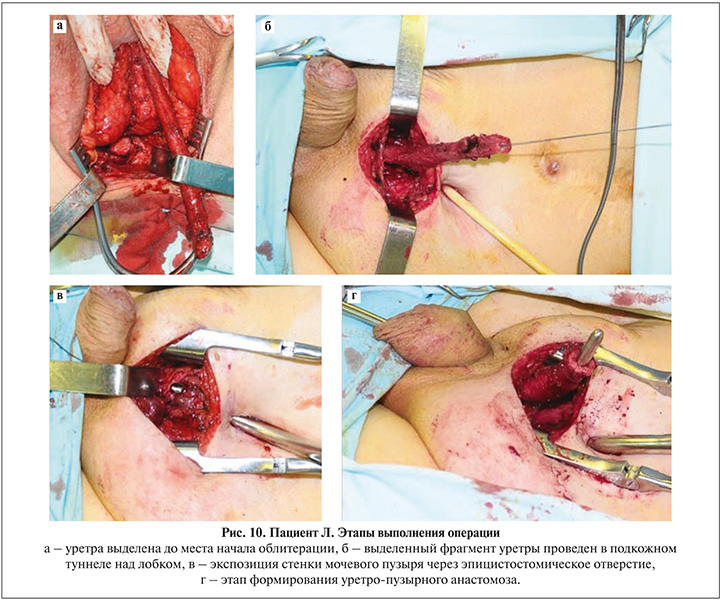
Приводим последовательный ход операции. Уретра отсечена в месте облитерации (рис. 10а), отделена от ножек кавернозных тел и в связи с выраженной рубцовой деформацией мягких тканей промежности проведена в подкожном туннеле над лобком (рис. 10б). Через доступ над лоном выделена стенка мочевого пузыря (рис. 10в), после чего выполнен анастомоз проксимального фрагмента собственной уретры с мочевым пузырем (рис. 10г).
В результате выполненной операции полностью восстановлено произвольное мочеиспускание. Более того, спустя 5 мес. после операции при выполнении фиброцистоуретроскопии отмечено смыкание отверстия пузырно-неоуретрального соустья. Сухой промежуток у пациента составлял 1,5 ч, что свидетельствовало об увеличении емкости мочевого пузыря по сравнению с дооперационными данными. Данный факт может быть связан с активностью мышц-детрузоров, однако он позволяет выдвинуть и косвенно подтвердить гипотезу о возможности формирования естественного сфинктера мочевого пузыря в месте гетеротопического соустья.
Оценку результатов проведенных нами оперативных вмешательств проводили по следующим критериям: состоятельность анастомозов, наличие осложнений в послеоперационном периоде, проходимость мочевыводящих путей, возможность выполнения акта произвольного мочеиспускания, степень контроля за мочеиспусканием, сохранение эректильной функции, психологическое состояние пациентов после проведенного лечения, необходимость ношения эпицистостомы и катетеризации в послеоперационном периоде.
Согласно большей части выбранных критериев, во всех трех клинических наблюдениях получены хорошие результаты: анастомозы состоятельны, мочевыводящие пути проходимы на всем протяжении, акт произвольного мочеиспускания возможен, эректильная функция сохранена, психологическое состояние пациентов улучшилось, отпала необходимость эпицистостомы или уретрального катетера. Во втором клиническом наблюдении отмечалось осложнение в виде небольшого кожного свища, которое было устранено оперативным путем. Во всех трех клинических наблюдениях степень контроля за мочеиспусканием, к сожалению, ограниченна.
Представленный метод обходной гетеротопической уретропластики может стать операцией выбора в случае сильной рубцовой деформации мягких тканей промежности у пациентов, перенесших тяжелую травму с переломом костей таза. Наличие модифицированной техники операции, не требующей пересадки свободных лоскутов, может дать возможность выполнения данной операции пациентам с тяжелыми соматическими заболеваниями. Вместе с тем открытым остается вопрос недержания мочи, однако эта проблема на данном этапе может быть решена с использованием пенильных зажимов или искусственного сфинктера.
Как перспективное направление для дальнейшего изучения можно рассматривать вопрос произвольного формирования аналога сфинктера в области анастомоза гетеротопической уретры и стенки мочевого пузыря. В настоящий момент все прооперированные по нашей методике пациенты находятся под динамическим наблюдением для определения возможности формирования такого сфинктера в случаях пузырно-уретрального анастомоза с собственной уретрой (пациент Л.), а также с различными вариантами неоуретры с кожной выстилкой (пациенты К. и С.).
Предложенный способ лечения имеет минимальное число осложнений и максимальный функциональный и эстетический результат у пациентов с протяженными стриктурами заднего отдела уретры, не поддающимися эндоскопическим и классическим реконструктивным методам лечения. Метод доступен в исполнении в отделениях реконструктивной хирургии и урологии, не требует наличия дополнительного оборудования.



