Введение
Остеопороз (ОП) – метаболическое заболевание скелета, характеризующееся снижением костной массы, нарушением микроархитектоники костной ткани и как следствие – переломами при минимальной травме [1]. ОП является многофакторным заболеванием, на развитие которого влияют генетическая предрасположенность, образ жизни, физическая активность, состояние эндокринной системы, коморбидные заболевания, прием глюкокортикостероидов. Окончание созревания костной ткани происходит к 20–30 годам и до 35–40 лет минеральная плотность костей (МПК) остается практически неизменной, после чего начинает постепенно уменьшаться. У женщин темпы снижения МПК значительно выше, чем у мужчин, что обусловлено дефицитом эстрогенов в период менопаузы [2].
Повсеместно ОП является одной из главных проблем в медицине, что в первую очередь связано с увеличением его частоты за последние десятилетия. В России при денситометрическом обследовании ОП выявляется у 30,5% женщин и у 24,1% мужчин в возрасте 50 лет и старше [3]. Таким образом, в России более 10 млн человек страдают данным заболеванием. Если текущая продолжительность жизни населения сохранится, то к 2050 г. частота остеопоротических переломов увеличится в 2,4 раза [4].
ОП и остеоартрит (ОА) – два наиболее распространенных противоречивых заболевания. Однако достаточно часто встречается их сочетание, поэтому наличие ОА не исключает вероятности развития у больного ОП. По данным P. Dreos et al., при наличии ОА частота ОП составляет 28,9% у женщин и 20% у мужчин, частота встречаемости остеопении – у 52,9 и 38,8% соответственно. Зафиксировано, что при сочетании ОП с ОА в значительной мере выражены процессы деминерализации кости, а снижение МПК приводит к более явной деградации хрящевой ткани и прогредиентному поражению суставов, что служит причиной высокой частоты инвалидизации больных и обусловливает социально-экономическое значение нозологий [5, 6]. Именно поэтому в последние годы имеется повышенный интерес к изучению факторов риска, этиологии, клиники, диагностики и лечения ОА и ОП, а также осложнений, возникающих на фоне имеющихся состояний.
Цель исследования: Оценить 10-летний риск переломов у пациентов с ОА.
Методы
Обследованы 62 человека, находившихся на лечении в ЧУЗ «Клиническая больница “РЖД-Медицина города Кирова”». Обследуемые были разделены на две группы: основная – пациенты с рентгенологически подтвержденным ОА (n=42), и контрольная – пациенты, не имеющие ОА в анамнезе и с его отсутствием рентгенологически (n=20). Критерии включения в основную группу: 1. Клинически, лабораторно и рентгенологически подтвержденный ОА; 2. Возраст пациентов старше 40 лет; 3. Информированное согласие больного на проведение исследования. Критериями исключения из исследования стали: 1. Вторичный артроз суставов, включая болезнь Педжета, перелом сустава, акромегалию, фибромиалгию, болезнь Вильсона, охроноз, гемохроматоз, остеохондроматоз, наследственные заболевания суставов. 2. Сопутствовавшая патология других органов и систем с функциональной недостаточностью. 3. Беременность и лактация. 4. Инфекционные заболевания. 5. Пациенты, злоупотреблявшие или имевшие зависимость от препаратов, кроме никотина. Чаще всего у опрошенных основной группы наблюдался гонартроз – 64,3%, реже встречался артроз суставов кистей и стоп – 26,2%, коксартроз наблюдался у 16,6% больных, артроз плечевых суставов – у 11,9%, локтевых – у 4,7%. В основном обследуемых с ОА беспокоила боль в одной группе суставов – 32 человека (76,2%), иногда в двух – 7 (16,7%) и редко в трех (3 – 7,1%).
Все пациенты до этого не обследовались и не получали лечения по поводу ОП. Оценку 10-летнего риска общих переломов и переломов шейки бедра проводили с помощью модели FRAX®: провели анкетирование пациентов, включившее антропометрические показатели (масса тела, рост, ИМТ), данные анамнеза (коморбидные заболевания, предшествовавшие переломы, переломы шейки бедра у родителей, вредные привычки). Также всем больным провели оценку боли в суставах по ВАШ.
По полученным результатам проведен статистический анализ с использованием t-критерия Стьюдента, хи-квадрата Пирсона, а также корреляционно-регрессионного анализа (коэффициент Пирсона).
Результаты
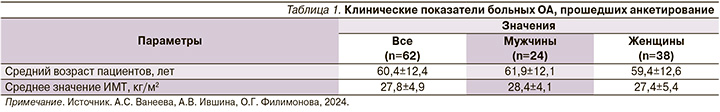
Среди пациентов преобладали женщины – 38 (61,3%) человек. Средний возраст анкетируемых составил около 60 лет, ИМТ в среднем соответствовал избыточной массе тела, достоверных различий по данным показателям между мужчинами и женщинами выявлено не было (табл.1).
При анализе 10-летнего риска переломов выявлено, что среди опрошенных имеется 11 курильщиков, среди которых 2 женщины. В ходе опроса обнаружено, что 20 человек ранее перенесли перелом, как правило, лучевой кости (10 женщин и 10 мужчин). В анамнезе родителей у 12 из респондентов – перелом шейки бедра. Среди наиболее часто встречающихся коморбидных хронических заболеваний – сахарный диабет 2 типа (СД2) (9 человек), гипотиреоз и заболевания желудочно-кишечного тракта (по 4 пациента). Выявлено, что чем старше анкетируемый, тем выше 10-летний риск общих переломов (p<0,001). Также установлена зависимость между ИМТ и 10-летним риском переломов: чем выше ИМТ, тем выше риск возникновения остеопоротических переломов (r=0,956, p<0,001). Зависимости 10-летнего риска перелома по модели FRAX® от курения, перелома шейки бедра у родителей, наличия болей в суставах выявлено не было.
С учетом факторов риска развития переломов, а именно: пол, возраст, ИМТ, хронические заболевания, наличие переломов в анамнезе – обследуемые были распределены по зонам. 45,3% респондентов попали в зеленую зону, 45,8%, нуждавшиеся в наблюдении и проведении денситометрии, в желтую. 1,9% (1 человек) в красную зону, требовавшую подбора антиостеопоротической терапии.
Среди пациентов с ОА средний возраст составил 61,0±12,6 года, без него – 58,4±12,1 года. ИМТ в среднем у людей с артралгией составил 27,9±4,7 кг/м2, без нее – 27,6±5,4 кг/м2. Количество курильщиков среди пациентов с подтвержденным ОА состави-ло 7 человек, с рентгенологически неподтвержденным ОА – 4. Среди опрошенных в основной группе переломы имели 15 человек, в контрольной – 5. У 12 респондентов в анамнезе у родителей имелись переломы: 9 из них из группы с подтвержденным ОА, 3 – с неподтвержденным ОА. Основная и контрольная группы достоверно не различались по основным факторам риска развития ОП (табл. 2).

При оценке болевого синдрома в суставах выявлено, что большинство пациентов испытывали умеренную боль – 24 человека, меньшее количество – сильную (8) и слабую (10) (рисунок).
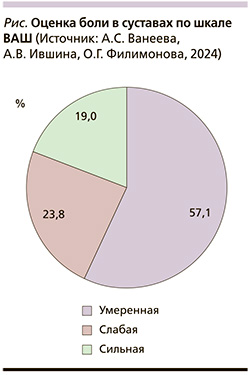
В результате исследования установлена прямая корреляционная связь между выраженностью болей в суставах по ВАШ (r=0,947, p<0,001) и 10-летним риском перелома по модели FRAX®.
Обсуждение
Некоторыми зарубежными учеными при проведении популяционных исследований выяснено, что у больных ОА отмечается снижение риска переломов костей скелета, в частности переломов шейки бедренной кости [7, 8]. Напротив, в исследовании M. Hopman-Rock et al. показано, что у больных ОА, сопровождающимся выраженными болями в суставах, риск переломов шейки бедра на треть выше, чем у больных, не имевших выраженного болевого синдрома [12].
Рядом исследований доказано, что у больных ОА, несмотря на увеличение МПК, не наблюдается снижения риска переломов по сравнению с больными без данной патологии. Кроме того, больные ОА имеют в 2 раза выше риск возникновения переломов шейки бедренной кости [13].
В ходе нашего исследования выявлено, что болевой синдром при ОА оказывает существенное влияние на 10-летний риск развития остеопоротических переломов. Установлено, что чем более выражен болевой синдром при ОА, тем выше 10-летний риск развития остеопоротических переломов, что может быть связано с развитием периартикулярного ОП костей проксимального отдела бедра, дистального отдела предплечья, костей голени и плечевой кости, прилегающих, соответственно, к пораженному тазобедренному, лучезапястному, голеностопному, плечевому суставам [15].
Кроме того, в исследовании зафиксирована зависимость от возраста и ИМТ. Десятилетний риск возникновения переломов тем выше, чем больше возраст и значение ИМТ обследуемого вне зависимости от наличия болевого синдрома при ОА. Однако возникает много споров по поводу показателей ИМТ: одни ученые считают – повышенная масса тела коррелирует с повышенным МПК, что способствует снижению риска переломов. Другие полагают, что избыточная масса тела связана с более высоким риском низкотравматичных переломов [8], поэтому данный вопрос требует дальнейшего изучения.
Наше исследование имеет ряд ограничений. Это достаточно малочисленная выборка, чтобы распространять выводы на всех больных ОА в РФ, исследование было одномоментным, результаты обобщены по достижении достоверных различий, не учитывалось влияние сопутствующих заболеваний.
Заключение
Почти половина пациентов с болью в суставах имеют умеренный риск ОП, требующий проведения рентгеновской денситометрии. В красную зону из контрольной группы попал только 1 человек, которому требуется индивидуальный подбор лекарственных препаратов для лечения ОП.
Десятилетний риск перелома по модели FRAX® увеличивается с возрастом больных и повышением показателей ИМТ. Пациенты с более выраженной болью в суставах имеют более высокое значение по шкале FRAX®, что может служить рекомендацией к направлению таких больных на денситометрию в первую очередь.



