Согласно современным рекомендациям European Society of Cardiology (EOК), American Heart Association (AHA) и American College of Cardiology (ACC), пациентов, поступивших в стационар в течение 12 ч от начала боли в грудной клетке с «новой» (или предположительно новой) блокадой левой ножки пучка Гиса (БЛНПГ) следует рассматривать как пациентов с инфарктом миокарда с подъемом ST (ИМпST), и это имеет наивысший уровень доказанности (класс I, уровень А) [1, 2].
Частота развития БЛНПГ у пациентов с ИМ варьируется от 2—3 до 5—9% [3, 4]. В рандомизированных клинических исследованиях разброс еще больше — 0,5% в исследовании GUSTO-1 и 10% в исследовании PLATO [5]. Такой разброс связан с тем, что одни авторы анализируют всех пациентов с ИМ, тогда как другие — только с ИМпSТ. Появление БЛНПГ при ИМ сочетается с неблагоприятным прогнозом, что в основном связано с более обширной площадью поражения миокарда [4, 6, 7]. Однако не существует ни одного проспективного исследования, ставившего целью изучение различных аспектов ведения пациентов с ИМпST на фоне БЛНПГ.
Цель исследования: изучение прогностического значения БЛНПГ у пациентов с острым коронарным синдромом (ОКС), анализ качества и эффективности проводимой терапии у пациентов с ОКС на фоне БЛНПГ в реальной кардиологической практике по данным регистров РЕКОРД и РЕКОРД-2.
Материал и методы
Нами изучены данные российских регистров ОКС РЕКОРД (2007—2008) и РЕКОРД-2 (2009—2011), включивших в общей сложности 2452 пациента [8—11]. Из них у 2321 (94,9%) на ЭКГ отсутствовали признаки БЛНПГ, для 5 (0,2%) данные о наличии БЛНПГ не представлены. Из оставшихся – у 72 (2,9%) пациентов БЛНПГ отмечена как «новая» (или «предположительно новая»), как «старая» у 39 (1,6%), «неизвестной давности» — у 15 больных (0,6%).
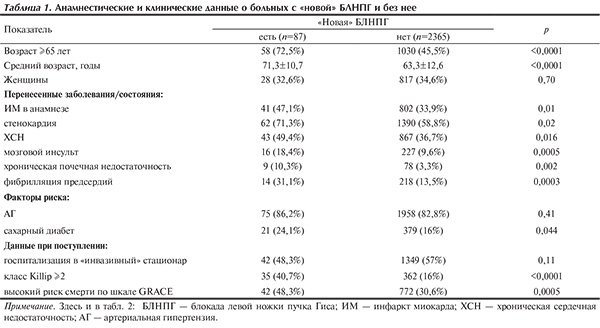
Для дальнейшего анализа мы объединили больных с «новой» («предположительно новой») и БЛНПГ «неизвестной давности», составивших в общей сложности 87 (3,5%) человек, из них 44 (50,5%) были расценены врачами как имевшие ОКС без подъема ST (ОКСбпST), а 43 (49,5%) — как имевшие ОКС с подъемом ST (ОКСпST).
Статистическую обработку данных проводили с использованием пакетов программ Statistica 6.0. Сравнение дискретных величин выполняли с использованием критерия χ2 с коррекцией непрерывности по Йетсу.
Результаты
Пациенты с БЛНПГ были достоверно старше: их средний возраст составил 71,3±10,7 года против 63,3±12,6 года в группе пациентов без БЛНПГ (р<0,0001). Из пациентов 1-й группы 72,5% были старше 65 лет, тогда как во 2-й группе — только 45,5% (р<0,0001; табл. 1). По полу обе группы больных достоверно не различались.
У пациентов с БЛНПГ на фоне ОКС достоверно чаще встречались стенокардия напряжения, перенесенный ранее ИМ, хроническая сердечная недостаточность (ХСН), хроническая болезнь почек (ХБП), артериальная гипертензия (АГ) и сахарный диабет (СД).
Тяжесть ИМ была достоверно выше у пациентов с БЛНПГ. Сердечная недостаточность по Killip ≥II класса достоверно чаще регистрировалась у пациентов 1-й группы (40,7%), чем 2-й (16%) группы (р<0,0001). Аналогично обстояла ситуация с расчетом риска смерти по шкале GRACE: высокий риск смерти отмечался у 42 (48,3%) пациентов 1-й группы, против 772 (30,6%) во 2-й (р=0,0005).
В плане медикаментозной терапии пациенты с «новой» БЛНПГ независимо от вида ОКС (ОКСпST или ОКСбпST) достоверно реже получали терапию клопидогрелом, β-адреноблокаторами, нефракционированным и низкомолекулярным гепаринами (табл. 2). Наиболее значимо это было в отношении клопидогрела. Так, пациенты, отнесенные к группе ОКСпST, имели возможность получать его в 2 раза реже (34,9% против 70,5%), а в группе ОКСбпST почти в 3 раза реже (15,9% против 40,5%).
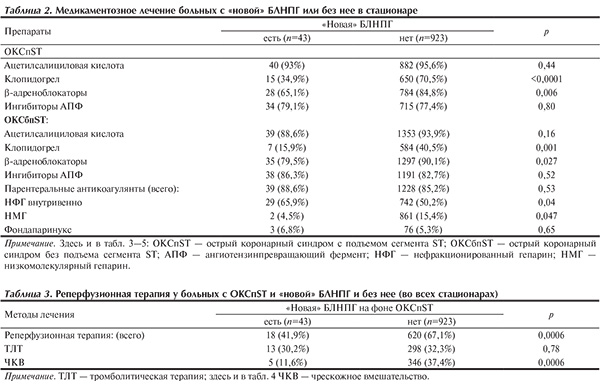
При анализе данных, отражающих выбор тактики ведения пациентов с ОКСпST (табл. 3), обращает на себя внимание тот факт, что даже пациенты с «новой» БЛНПГ, включенные в группу ОКСпST, по сравнению с пациентами без БЛНПГ на фоне ОКСпST достоверно реже получали реперфузионную терапию (41,9% против 67,1%) за счет более редкого направления пациентов в рентгеноперационную. Так, чрескожное коронарное вмешательство (ЧКВ) выполнялось только 11,6% пациентов с БЛНПГ против 37,4% в группе без БЛНПГ (р=0,0006).
Следует отметить, что в стационарах, владеющих методикой ЧКВ (табл. 4), наблюдалась аналогичная картина: пациентам с БЛНПГ ЧКВ проводилось достоверно реже (20,8% против 46,6%; р=0,01).
Окончательный диагноз инфаркта миокарда (ИМ) установлен у 47 (54%) больных с «новой» БЛНПГ и 1400 больных без БЛНПГ (59,2%; р=0,34). Среди всех включенных пациентов с ОКСпST окончательный диагноз ИМпST был установлен у 908 (93,9%) больных. При этом на фоне «новой» БЛНПГ окончательный диагноз ИМпST был установлен у 34 (79,1%), а среди больных с ОКСпST без БЛНПГ — у 874 (94,6%; р<0,0001).
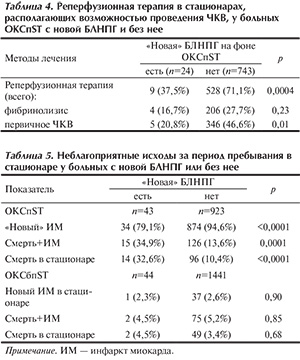 Реперфузионная терапия у пациентов с диагностированным ИМпST проведена у 15 (44,1%) пациентов с БЛНПГ и 621 (68,4%) – без нее (р=0,002). Смерть в стационаре как на фоне ИМ, так и без него за период пребывания в стационаре у пациентов с ОКСпST и «новой» БЛНПГ наблюдалась достоверно чаще (34,9% против 13,6%; р<0,0001) (табл. 5).
Реперфузионная терапия у пациентов с диагностированным ИМпST проведена у 15 (44,1%) пациентов с БЛНПГ и 621 (68,4%) – без нее (р=0,002). Смерть в стационаре как на фоне ИМ, так и без него за период пребывания в стационаре у пациентов с ОКСпST и «новой» БЛНПГ наблюдалась достоверно чаще (34,9% против 13,6%; р<0,0001) (табл. 5).
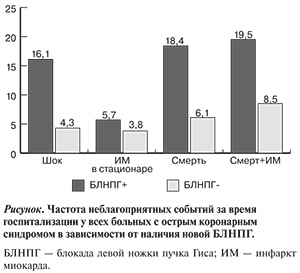
Такие неблагоприятные исходы, как кардиогенный шок, смерть в стационаре от любых причин, смерть в стационаре в сочетании с ИМ в стационаре независимо от типа ОКС достоверно чаще наблюдались в группе пациентов с «новой» БЛНПГ (см. рисунок).
Среди всех включенных пациентов с ОКСбпST окончательный диагноз ИМбпST был установлен у 38 (2,5%). При этом на фоне «новой» БЛНПГ окончательный диагноз ИМбпST был установлен у 1 (2,3%), а среди больных ОКСбпST без БЛНПГ — у 37 (2,6%) (р=0,9). Смертность как на фоне ИМ, так и без него за период пребывания в стационаре у пациентов с ОКСбпST и БЛНПГ достоверно не различались (табл. 5).
Обсуждение
Как указывалось выше, для анализа мы объединили больных с «новой» («предположительно новой») и БЛНПГ «неизвестной давности». Согласно современным рекомендациям, все эти пациенты должны рассматриваться как имеющие ОКСпST. Вместе с тем уже в момент госпитализации их практически поровну распределили в группы ОКСпST и ОКСбпST. Объяснения данному факту при анализе регистров мы не нашли и считаем это одним из наиболее серьезных недостатков в существующем подходе к ведению пациентов с ОКС на фоне БЛНПГ. Вероятно, что отношение пациентов к тому или иному типу ОКС происходило по усмотрению врача приемного отделения и зависело от давности БЛНПГ, причем далеко не во всех случаях эта давность была подтверждена данными, ранее зарегистрированными на ЭКГ.
Вместе с тем это не удивительно, так как многие врачи до сих пор считают, что ИМ не может быть точно диагностирован у пациентов с БЛНПГ. Так, в регистре Thrombolysis in Myocardial Ischemia III среди пациентов с предполагаемым ИМ и нестабильной стенокардией ИМ был диагностирован только у 32% из 127 пациентов с БЛНПГ [12].
В многочисленных исследованиях показано, что ценность ЭКГ для выбора терапевтической или интервенционной тактики лечения пациентов с БЛНПГ на фоне ОКС сомнительна. В 40—80-х годах прошлого века предложено более 20 критериев ЭКГ, призванных упростить диагностику ИМ у пациентов с БЛНПГ [13—21]. Тем не менее все эти критерии показали низкую прогностическую ценность в отношении верификации ИМ на фоне БЛНПГ, и ни один из них не был принят в качестве «золотого стандарта», в том числе даже универсальные критерии E. Sgarbossa, предложенные в 90-е годы [21].
В этой ситуации логично руководствоваться повышением уровня биохимических маркеров некроза миокарда для подтверждения диагноза ИМ при БЛНПГ [22, 23], но такой подход может привести к задержке лечения и повышению смертности пациентов с БЛНПГ [24].
 Данные эхокардиографии, позволяющие визуализировать нарушения локальной сократимости левого желудочка (ЛЖ), не стоит рассматривать в качестве критерия ИМ из-за асинхронного сокращения сегментов ЛЖ вследствие самой БЛНПГ.
Данные эхокардиографии, позволяющие визуализировать нарушения локальной сократимости левого желудочка (ЛЖ), не стоит рассматривать в качестве критерия ИМ из-за асинхронного сокращения сегментов ЛЖ вследствие самой БЛНПГ.
Таким образом, вопрос «маркировки» ОКС на фоне БЛНПГ, имеющий принципиальное значение, особенно в выборе тактики лечения остается открытым. В настоящее время большинство врачей руководствуются собственным опытом и интуицией, что может серьезно ухудшить и без того неблагоприятный прогноз. Хотя еще K. Stephenson и соавт., по данным исследования VALIANT, показали, что попытка определить давность БЛНПГ анамнестически не является эффективным способом отбора кандидатов для реперфузионной терапии и сопряжена с высокой вероятностью назначения неадекватной терапии [25]. Еще одной причиной высокого риска смерти является отсутствие четкого болевого синдрома почти у 50% пациентов с ИМ в сочетании с БЛНПГ [26, 27]. В конечном итоге летальность в стационаре при ОКСпST на фоне «новой» БЛНПГ в нашей группе оказалась достоверно выше.
Кроме того, у пациентов с ОКСпST и «новой» БЛНПГ за время пребывания в стационаре такие неблагоприятные исходы, как кардиогенный шок, смерть от любых причин, смерть от ИМ наблюдались достоверно чаще. Причинами этого были возраст пациентов с БЛНПГ — они были достоверно старше, а также имели большее количество сопутствующих и перенесенных заболеваний, более тяжелое течение ОКС и, соответственно, более высокий риск смерти по шкале GRACE. Кроме того, пациенты с «новой» БЛНПГ независимо от типа ОКС достоверно реже получали как медикаментозную терапию (клопидогрел, β-адреноблокаторы, нефракционированный и низкомолекулярные гепарины), так и реперфузионную терапию, в первую очередь ЧКВ, даже если были доставлены в «инвазивный» стационар в адекватные временные сроки.
В связи со значительным рассогласованием данных регистров и нечетко прописанной тактикой ведения пациентов с БЛНПГ, развившейся на фоне ОКС, а также отсутствием клинических исследований, выполненных в «эру ЧКВ», инициативной группой принято решение о проведении проспективного открытого многоцентрового исследования, основной целью которого является изучение частоты развития и степени риска появления БЛНПГ на фоне ОКС, а также выработка алгоритма ведения таких пациентов. Исследование зарегистрировано на сайте www.clinicaltrials.gov под номером NCT01494870, а его протокол размещен на сайте Российского кардиологического общества (www.scardio.ru) в разделе «Клинические исследования». По вопросу включения новых центров в данное исследование можно обращаться по адресу duplyakov@yahoo.com.



