Сахарный диабет (СД) 2-го типа — широко распространенное заболевание: ожидается, что к 2030 г. на Земле будут проживать 439 млн взрослых пациентов с СД, преимущественно 2-го типа [1]. Риск развития сердечно-сосудистых осложнений (ССО) и смертности от них повышен у пациентов с преддиабетом; при развитии СД 2-го типа он превышает популяционный уровень в 3—5 раз [2]. Сочетание СД 2-го типа с артериальной гипертензией (АГ) отмечается не менее чем у 80% пациентов, данная ассоциация существенно увеличивает риск неблагоприятного исхода [2]. Наличие гипертрофии левого желудочка (ГЛЖ) повышает риск смерти от всех причин в 4 раза, смерти от ССЗ — в 7—8 раз; концентрическая ГЛЖ (КГЛЖ) характеризуется наибольшим риском развития осложнений [3].
Цель исследования: изучить особенности ремоделирования миокарда левого желудочка (ЛЖ) у пациентов с АГ и нарушениями углеводного обмена.
Материал и методы
Обследован 241 пациент с АГ 1—2-й степени, сопоставимый по возрасту и полу. В 1-ю группу вошли 100 пациентов с СД 2-го типа (74 женщины, 26 мужчин); во 2-ю группу включен 41 пациент (26 женщин, 15 мужчин) с нарушением толерантности к глюкозе (НТГ); 3-ю группу составили 100 пациентов (71 женщина, 29 мужчин) с нормальной толерантностью к глюкозе.
Критериями исключения из исследования являлись инфаркт миокарда в анамнезе, реваскуляризация коронарных артерий в анамнезе, перенесенное менее 6 мес назад нарушение мозгового кровообращения, типичная клиническая картина стенокардии, хроническая сердечная недостаточность выше II функционального класса по классификации Нью-Йоркской ассоциации сердца, хроническая почечная недостаточность, выраженные нарушения функции печени.
В работе были использованы следующие методы исследования:
- Антропометрический: у пациентов измеряли рост, массу тела, окружность талии (ОТ), артериальное давление (АД) на обеих руках, определяли частоту сердечных сокращений (ЧСС) и пульс; рассчитывали индекс массы тела (ИМТ).
- Лабораторный: определение концентрации гликированного гемоглобина (HbA1с), гликемии, общего холестерина (ХС), триглицеридов (ТГ), ХС липопротеидов высокой плотности (ЛВП), ХС липопротеидов низкой плотности (ЛНП). Пациентам 2-й и 3-й групп проводили стандартный пероральный тест на толерантность к глюкозе с 75 г глюкозы.
- Эхокардиография (ЭхоКГ) проводилась на аппарате Aloka Pro Sound SSO-5500. Изучали следующие показатели: конечный передне-задний размер левого предсердия в конце систолы (КПЗР ЛП, мм), конечный диастолический размер ЛЖ (КДР ЛЖ, мм), толщину задней стенки ЛЖ (ТЗСЛЖ, мм) в диастолу, толщину межжелудочковой перегородки (ТМЖП, мм) в диастолу, по методу Симпсона определяли конечный диастолический объем ЛЖ (КДОЛЖ, мл), конечный систолический объем ЛЖ (КСОЛЖ, мл), фракцию выброса левого желудочка (ФВЛЖ, %); исследовали время изоволюметрического расслабления ЛЖ (ВИРЛЖ, мс), отношение пиков Е и А, время замедления пика Е (Edec, мс), систолическое давление в легочной артерии (СДЛА, мм рт.ст.) [4]. Массу миокарда ЛЖ (ММЛЖ, г) рассчитывали по формуле Devereux (1986): ММЛЖ=1,04 [(КДР+ЗСЛЖ+МЖП)3-КДР3]-13,6; индекс массы миокарда ЛЖ (ИММЛЖ) рассчитывался по формуле: ММЛЖ/площадь поверхности тела (г/м2); индекс относительной толщины стенок ЛЖ (ОТСЛЖ, мм) рассчитывали как отношение суммы толщины ЗСЛЖ и МЖП к КДРЛЖ [4]. Оценивали геометрическую модель ЛЖ: КГЛЖ — ИММЛЖ>125 г/м2 для мужчин и >110 г/м2 для женщин, ОТСЛЖ>0,45; эксцентрическая гипертрофия миокарда ЛЖ (ЭГЛЖ) — увеличение ИММЛЖ, ОТС ЛЖ<0,45; концентрическое ремоделирование (КРЛЖ) — ИММЛЖ<125—110 г/м2, ОТСЛЖ>0,45 [5].
- Для исключения ишемической болезни сердца проводили велоэргометрию.
- Для исключения симптоматической АГ по показаниям выполняли допплеровское исследование сосудов, ультразвуковое исследование почек, щитовидной железы, функциональное исследование щитовидной железы и надпочечников.
Статистическую обработку данных проводили с помощью программ MS Excel, Biostat 4.03 и Statistica 6.1. Распределение количественных переменных соответствовало нормальному, поэтому данные представлены в виде М±σ, где М — среднее значение, σ — стандартное отклонение. Качественные признаки представлены в виде абсолютных (n) и относительных (%) частот. Для сравнения частот использовали метод χ2 с поправкой Йетса, для оценки разницы долей — критерий z. Для выявления различий количественных параметров между группами применяли двусторонний критерий Стьюдента; учитывая наличие трех групп, использовали поправку Бонферрони, для оценки степени взаимосвязи количественных признаков — коэффициент корреляции Пирсона (r). Различия считали статистически значимыми при р<0,05.
Результаты
Клиническая характеристика пациентов представлена в табл. 1. Группы значимо не различались по полу, возрасту и зарегистрированной длительности АГ. На момент обследования регулярно принимали антигипертензивные препараты (АГП) 64% пациентов с СД 2-го типа, 56,1% пациентов с НТГ, 48% пациентов с нормальной толерантностью к глюкозе (р1—3=0,033). Несмотря на то что пациенты с СД 2-го типа чаще принимали АГП, систолическое АД (САД), зафиксированное при обследовании, оказалось достоверно, хотя и незначительно, выше, чем в 3-й группе (см. табл. 1), что может отражать неадекватность назначенной терапии и бóльшую резистентность АГ.
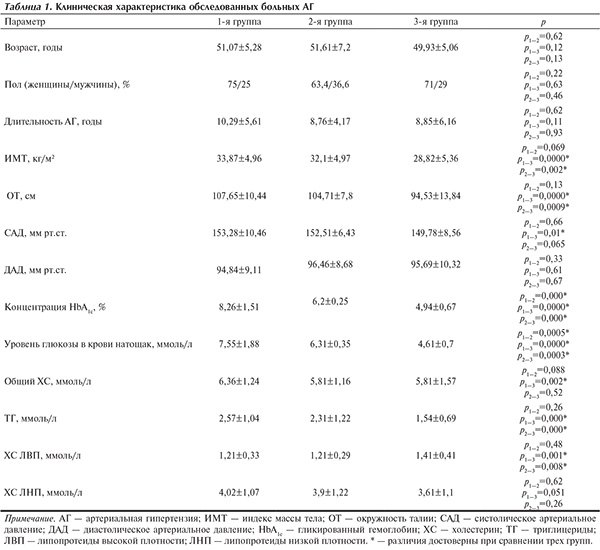
У 19% пациентов 1-й группы СД 2-го типа выявлен впервые; у остальных длительность заболевания составила 4,9±2,9 года (1—12 лет). Концентрация HbA1c указывала на декомпенсацию углеводного обмена у большинства пациентов с СД 2-го типа (см. табл. 1). С учетом возраста пациентов (не старше 61 года) и отсутствия тяжелых осложнений в качестве целевой была определена концентрация HbA1c<7% [6], зафиксированная в 18% случаев. Достижение целевого уровня HbA1c при СД 2-го типа в большинстве случаев обусловливает необходимость комбинации сахароснижающих препаратов [6]. На момент обследования не получали сахароснижающие препараты (ССП) 16% пациентов с впервые выявленным СД, монотерапию ССП рекомендовали 26% пациентам (24% — метформин, 2% — препарат сульфомочевины). Комбинация пероральных ССП была назначена 55% пациентов, инсулинотерапия — 3%.
ГЛЖ выявлялась у 70 (29,05%) больных трех групп, наиболее часто (44%) — у пациентов с СД 2-го типа (табл. 2).
Различной оказалась частота выявления КГЛЖ: у 34% пациентов с СД 2-го типа (в 3,5 раза чаще, чем ЭГЛЖ); 14,6% пациентов с НТГ; у 6% пациентов с нормогликемией. Значимых различий по частоте формирования ЭГЛЖ и КРЛЖ в группах не выявлено (см. табл. 2).
В связи с более высоким САД в 1-й группе мы выделили подгруппу пациентов (n=81) с СД 2-го типа и уровнем САД менее 165 мм рт.ст., сравнимым с таковым в 3-й группе (149,6±7,82 против 149,78±8,46 мм рт.ст.; р=0,89). КГЛЖ зафиксирована у 27 (33,3%) пациентов с более низким АД и СД 2-го типа по сравнению с 6% больными АГ без нарушений углеводного обмена (р<0,001).
У пациентов с СД 2-го типа по сравнению с лицами без нарушений углеводного обмена значимо больше оказались показатели, количественно характеризующие ГЛЖ и концентрическую перестройку ЛЖ: ММЛЖ, ИММЛЖ, ТЗСЛЖ и ТМЖП, ОТСЛЖ (см. табл. 2). У пациентов с НТГ ТМЖП и ТЗСЛЖ оказались меньше, чем при СД 2-го типа, но больше, чем при нормогликемии.
Частота выявления нарушения диастолической функции (НДФ) миокарда ЛЖ оказалась сопоставимой у пациентов с СД 2-го типа и НТГ (см. табл. 2), более низкой — у пациентов с нормогликемией. У пациентов с нарушениями углеводного обмена (1-я и 2-я группы) в отличие от лиц с нормогликемией были больше Edec и КПЗР ЛП; у больных СД 2-го типа отношение пиков Е/А было меньше, чем у пациентов без нарушений углеводного обмена (см. табл. 2).
Обсуждение
У обследованных пациентов с СД 2-го типа по сравнению с лицами без нарушений углеводного обмена были выше ИМТ, ОТ, САД (даже при более частом приеме антигипертензивных препаратов); была более выражена дислипидемия (ДЛП). Полученные данные сопоставимы с результатами крупного популяционного исследования [7], выявившего увеличение ИМТ и САД от нормогликемии через НТГ к СД 2-го типа и бóльшую выраженность ДЛП у лиц с СД 2-го типа.
КГЛЖ является наименее благоприятным вариантом ремоделирования миокарда [5]. В нашем исследовании выявлено более частое, чем у пациентов с АГ, нормогликемией и более низкими ИМТ и ОТ формирование КГЛЖ у пациентов с сочетанием АГ, СД 2-го типа и абдоминального ожирения. Кроме того, у пациентов с АГ и СД 2-го типа КГЛЖ обнаруживалась чаще, чем у сопоставимых по ИМТ и САД пациентов с АГ и НТГ. Причинами большей частоты формирования КГЛЖ у лиц 1-й группы могут быть как ожирение, так и хроническая гипергликемия, а также их сочетание.
Сообщается о более частом развитии КГЛЖ на фоне абдоминального ожирения [8]; данная взаимосвязь, по-видимому, опосредуется как инсулинорезистентностью и компенсаторной гиперинсулинемией, способствующими увеличению ММЛЖ, так и избыточно продуцируемыми цитокинами [9]. Резистин и лептин прямо индуцируют гипертрофию кардиомиоцита in vitro; повышенный уровень лептина связан с формированием ГЛЖ у лиц с ожирением [9].
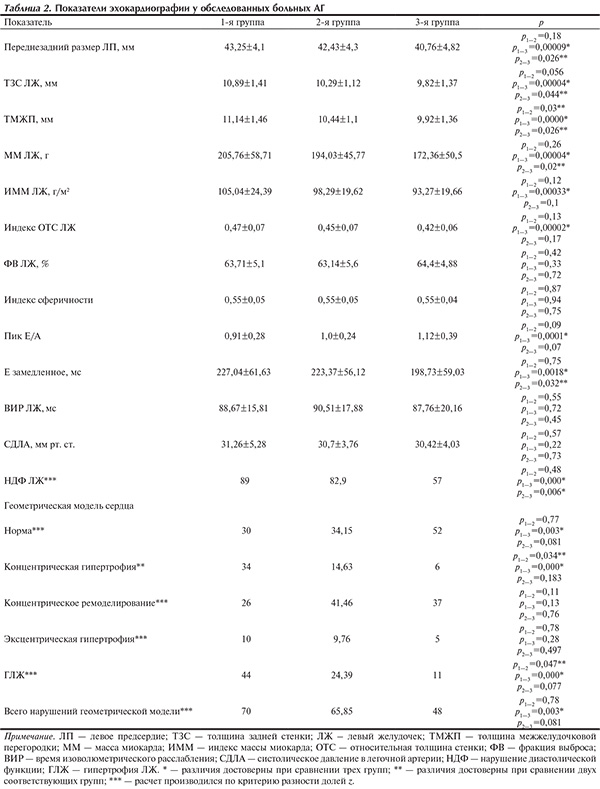
В то же время СД 2-го типа рассматривается как фактор, способствующий развитию ГЛЖ как в целом [10], так и при наличии АГ [11] в мультиэтнической популяции [7]. В Strong Heart Study показано значимое увеличение ММЛЖ и толщины его стенок у пациентов с СД 2-го типа вне зависимости от пола [11]. При проведении анализа ЭхоКГ 1932 пациентов выявлено, что ГЛЖ чаще встречалась у пациентов с СД 2-го типа (р=0,004). У больных СД 2-го типа в 1,46 раза был повышен риск того, что ММЛЖ превысит 75-й процентиль для общей популяции [12].
Нами выявлено более частое формирование ГЛЖ у пациентов с СД 2-го типа по сравнению с пациентами других групп. Сообщается о возрастании ММЛЖ у пациентов с СД 2-го типа, но не с НТГ [9]. Это объясняется тем, что связанные с гипергликемией изменения геометрии миокарда ЛЖ развиваются отсроченно, на фоне длительно существующих метаболических нарушений.
В данном исследовании наибóльшие ТМЖП и ТЗСЛЖ выявлены у пациентов с АГ и СД 2-го типа; толщина стенок ЛЖ у пациентов с АГ и НТГ занимала промежуточное положение между таковой у пациентов с СД 2-го типа и нормогликемией. ММЛЖ и ИММЛЖ у пациентов с АГ и СД 2-го типа оказались значимо больше, чем у пациентов с АГ и нормогликемией. Полученные результаты сопоставимы с данными литературы: в популяционном исследовании [7] установлено, что ММЛЖ была меньше при нормальной толерантности к глюкозе, возрастала при НТГ, была наиболее значительной при СД 2-го типа.
Для уточнения роли длительно существующей хронической гипергликемии (СД 2-го типа) в формировании КГЛЖ мы проанализировали частоту выявления КГЛЖ у пациентов 1-й и 3-й групп, не имеющих ожирения (ИМТ<30 кг/м2). Данному критерию соответствовали 19 пациентов 1-й группы и 57 пациентов 3-й группы. КГЛЖ выявлялась у 4 (21%) и 1 (1,75%) пациента соответственно (р=0,016). КГЛЖ чаще выявлялась у пациентов 1-й группы, чем 2-й. Не найдено значимых различий по частоте развития КГЛЖ между пациентами 2-й (АГ и НТГ) и 3-й (АГ и нормогликемия) групп (см. табл. 2).
Таким образом, у обследованных пациентов с АГ и СД 2-го типа КГЛЖ выявлялась чаще; по-видимому, причинами этого являются как бóльшая выраженность абдоминального ожирения, так и длительное существование хронической гипергликемии.
Сообщается, что предикторами развития НДФ миокарда ЛЖ являются СД 2-го типа и АГ [13]. Факторами патогенеза НДФ ЛЖ служат гипергликемия и ДЛП [14, 15], способствующие усилению ригидности миокарда и нарушению его расслабления. Частота НДФ миокарда ЛЖ, выявленная в данном исследовании у пациентов с СД 2-го типа (89%), сопоставима с данными о ее высокой частоте у лиц с нормальным АД — до 70—75% [9, 13] и у пациентов с АГ — до 93,3% [16] с СД 2-го типа.
Выводы
- В группе пациентов с артериальной гипертензией и сахарным диабетом 2-го типа концентрическая гипертрофия миокарда левого желудочка выявлялась чаще, чем у сопоставимых по возрасту, длительности анамнеза гипертензии, степени повышения артериального давления пациентов с артериальной гипертензией без нарушений углеводного обмена и у пациентов с нарушенной толерантностью к глюкозе.
- Более частое формирование концентрической гипертрофии миокарда левого желудочка у обследованных пациентов с артериальной гипертензией и сахарным диабетом 2-го типа связано как с более высоким индексом массы тела, так и с наличием длительно существующей хронической гипергликемии.
- Нарушение диастолической функции миокарда левого желудочка у больных артериальной гипертензией и гипергликемией (сахарный диабет 2-го типа и нарушение толерантности к глюкозе) выявлялось чаще, чем у пациентов с нормогликемией.



