Введение. Недержание мочи является одним из ключевых симптомов при нарушениях функции мыщц тазового дна у женщин. Согласно данным международной статистики, около 24% женщин в возрасте от 30 до 60 лет, а также более 40% женщин в постменопаузе отмечают стрессовое недержание мочи [1, 2]. По результатам проведенных нами эпидемиологических исследований, недержание мочи отмечается у 30% женщин старше 18 лет. При этом чаще всего встречалось стрессовое недержание мочи – 52,3% женщин, ургентное недержание мочи регистрировали у 15,1%, смешанный тип – у 32,6%.
Данное заболевание не угрожает жизни больной, однако приводит к тяжелым физическим и моральным страданиям, снижает качество жизни пациентки.
К настоящему времени предложено более 200 видов операций для коррекции стрессового недержания мочи, но ни один из них не обеспечивает 100%-ного выздоровления [3–6]. Основными задачами оперативного лечения являются коррекция заднего пузырно-уретрального угла, сужение проксимального отдела уретры, удлинение ее и ликвидация цистоуретроцеле, укрепление и возврат сфинктерного аппарата мочевого пузыря в зону гидродинамической защиты. Большинство оперативных способов лечения направлено на восстановление поддерживающего аппарата шейки мочевого пузыря путем поднятия уретровезикального соединения.
В настоящее время предпочтение отдается малоинвазивным вмешательствам с использованием свободно имплантируемых синтетических, чаще полипропиленовых, субуретральных лент [4]. Поэтому внедрение в практику малоинвазивных операций для устранения стрессового недержания мочи остается актуальным, а открытое обсуждение осложнений – залог успеха в освоении данных методик и улучшении результатов лечения.
 Цель работы: изучить результаты лечения недержания мочи при напряжении у женщин с применением методики слинговой уретропексии трансобтураторным методом – TVT-O.
Цель работы: изучить результаты лечения недержания мочи при напряжении у женщин с применением методики слинговой уретропексии трансобтураторным методом – TVT-O.
Материалы и методы. С 2008 по 2011 г. в урологической клинике Ташкентского ИУВ по поводу стрессового недержания мочи с использованием методики TVT-O прооперированы 67 пациенток. Пациентки были в возрасте от 21 до 61 года (средний возраст – 48,1±3,1 года).
Для уточнения формы недержания мочи пациентки заполняли специальный вопросник ICIQ-SF, предложенный Европейской ассоциацией урологов, и вели дневник мочеиспускания в течение 3 дней. Объективное обследование включило осмотр наружных половых органов, промежности, мочеиспускательного канала. Оценивали кашлевой тест. Всем пациенткам проводили цистографию в покое, при натуживании и во время микции. При этом оценивали форму и расположение мочевого пузыря, а также проводили измерение заднего пузырно-уретрального угла.
Для уточнения функционального состояния нижних мочевыводящих путей проводили урофлоуметрию.
Продолжительность заболевания у женщин колебалась от 1 года до 10 лет и в среднем составила 6,7±1,2 года.
Анализ ответов на вопросник ICIQ-SF выявил, что частота эпизодов недержания мочи составила 3,7±0,2 балла, объем теряемой мочи – 3,9±0,4. Влияние недержания мочи на качество жизни по десятибалльной системе до лечения соответствовало в среднем 7,6±1,2 балла.
Среди прооперированных женщин все были рожавшими, из них 1 роды были у 2 пациенток, 2–3 – у 25, 4–5 – у 31 и свыше 5 родов – у 9. При этом травма промежности (разрыв при родах, эпизиотомия, перинеотомия), применение акушерских щипцов, вакуум-экстракция плода имели место у 5 (7,5 %) пациенток. Роды крупным плодом имели место у 17 (25,3%) пациенток, быстрые и стремительные роды – у 14 (20,8%). В постменопаузе было 35 (52,2%) пациенток. Ожирение отмечено у 14 (20,8%) женщин, опущение передней стенки влагалища выявлено у 56 (83,6%).
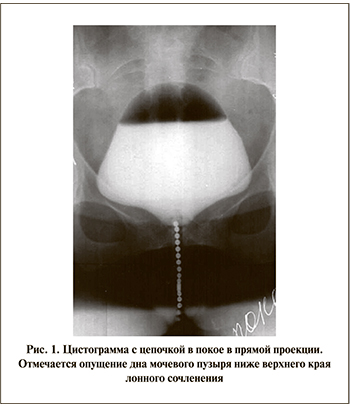
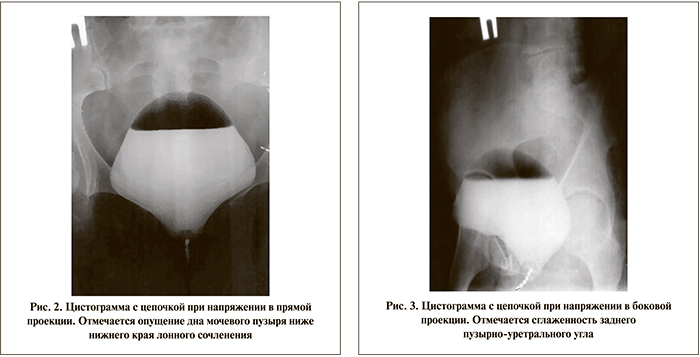
Анализ цистограмм показал, что у большинства женщин, страдавших стрессовым недержанием мочи, вне зависимости от возраста отмечен пролапс мочевого пузыря. Так, в вертикальном положении в состоянии покоя дно мочевого пузыря лишь у 17 больных было выше или на уровне верхнего края лонного сочленения, а у остальных 50 больных – ниже уровня верхнего края лонного сочленения (рис. 1). При напряжении дно мочевого пузыря опущено в среднем на 1,7±0,05 см ниже верхнего края лонного сочленения. Величина заднего пузырно-уретрального угла в среднем составила 172,5±6,8° (рис. 2–3).
В качестве синтетической петли во всех случаях использовали полипропиленовую ленту, которая в отличие от других материалов не нуждается в дополнительной фиксации. Среди других достоинств данного материала можно выделить также биологическую инертность; высокую устойчивость к контаминации микроорганизмами; наименьшую эластичность, обеспечивающую правильное позиционирование ленты в тканях при имплантации; наилучшие условия для прорастания соединительнотканными структурами, обеспечивающими защиту от возможного инфицирования и образования эрозий, а также играющую важную роль в фиксации ленты в субуретральной зоне.
Во всех случаях операцию проводили под спинномозговой анестезией. Послеоперационное наблюдение вели в течение 12 мес.
Результаты. Продолжительность операции составила в среднем 25,7 (15–40) мин. Интраоперационных осложнений не отмечено. У всех пациенток катетер Фолея удаляли через 10–12 ч после операции. У 65 пациенток после удаления катетера восстановилось самостоятельное мочеиспускание. Лишь у 2 (3%) прооперированных наблюдали острую задержку мочеиспускания в течение 3 дней, которая была успешно купирована консервативно. После восстановления акта мочеиспускания пациенткам проводили контрольное УЗИ для исключения наличия остаточной мочи. Больных выписывали из стационара на следующие сутки после операции (средний койко-день составил 1,2±0,1). В послеоперационном периоде пациенткам рекомендовали прием ан-тимикробных препаратов в течение 5 дней, ограничение подъема тяжестей, воздержание от физических упражнений, а также от половых контактов на срок до 1 мес. Случаев гнойно-воспалительных осложнений, а также отторжения имплантированной полипропиленовой ленты не зафиксировано.
Анализ результатов операции, проведенный в ближайший послеоперационный период, показал, что у большинства (60 [89,6%]) прооперированных больных стрессовое недержание мочи было устранено полностью, у 5 (7,5%) больных отмечалось улучшение состояния. Отсутствие положительного эффекта от операции установлено у 2 (3%) больных. Мы сочли целесообразным более подробно остановиться на этих случаях, ибо открытое обсуждение осложнений и неудач позволит врачам, вновь осваивающим данные методики, избежать таких ошибок и улучшить результаты лечения.
Первое наблюдение неудачного исхода операции имело место на этапе внедрения данного метода оперативного лечения недержания мочи.
Б о л ь н а я М. 50 лет обратилась с жалобами на потерю мочи при физической нагрузке и при сильном позыве на мочеиспускание. Считала себя больной в течение нескольких лет. При опросе было установлено, что пациентка отмечала частые ургентные позывы, интервалы между мочеиспусканиями составляли 2 ч, ночью просыпалась 2–3 раза, чтобы помочиться, эпизоды императивного недержания мочи беспокоили 2–3 раза в неделю, а эпизоды недержания мочи при напряжении отмечались ежедневно. При осмотре был выявлен пролапс передней стенки влагалища и положи-тельный кашлевой тест. В моче лейкоциты 25 тыс. в 1 мл. Больной была назначена антибактериальная терапия. При повторной оценке признаки инфекции мочевого тракта и ирритативные симптомы исчезли. В связи с этим симптомы наполнения, на которые жаловалась больная до начала антимикробной терапии, были связаны с мочевой инфекцией и был установлен диагноз «недержание мочи при напряжении». Больной была проведена операция по методике TVT-O. В послеоперационном периоде недержание мочи при напряжении исчезло, но через неделю появилась боль в нижних отделах живота, усилились признаки ургентного недержания мочи. Проведенное дополнительное обследование не выявило признаков инфекции мочевого тракта. Возникло подозрение на наличие повреждения мочевого пузыря, но при цистоскопии каких-либо нарушений выявлено не было. Прием м-холинолитиков в течение нескольких месяцев дал непродолжительный и слабый эффект. Выраженность ирритативных симптомов усиливалась. Боли внизу живота и позывы на мочеиспускание приняли постоянный характер. В связи с этим через 6 мес после операции TVT-O было решено удалить проленовую ленту. После удаления ленты боль исчезла в течение 24 ч, а выраженность симптомов гиперактивного мочевого пузыря уменьшилась. Для дальнейшего лечения назначены м-холинолитики.
В представленном наблюдении нами было недооценено значение гиперактивности и выбрана неправильная тактика лечения, что еще раз наглядно демонстрирует необходимость тщательной дифференциальной диагностики стрессового и ургентного недержания мочи. Пациенткам с симптомами гиперактивного мочевого пузыря оперативное лечение не показано.
Второе наблюдение неудачного оперативного лечения обусловлено неправильным выбором метода проведения слинга.
Б о л ь н а я В. 60 лет обратилась с жалобами на потерю мочи при физическом напряжении. По результатам комплексного обследования был установлен диагноз стрессового недержания мочи. Больной была предложена операция TVT-O.
Вмешательство проведено по традиционной методике. Однако при подтягивании концов ленты, выведенных наружу в области бедренно-паховых складок, было выявлено, что слинг не так плотно прилегает к уретре, как следует для обеспечения субуретральной поддержки, а лишь натягивается как «струна», оставляя при этом зазор с мочеиспус-кательным каналом. Соответственно, кашлевой тест, проведенный во время операции, оставался положительным. Было решено закончить операцию в надежде на то, что в вертикальном положении уретра несколько опустится к низу и ляжет на ленту, как на гамак. Концы ленты были срезаны ниже уровня кожи, передняя стенка влагалища и кожа ушиты. Однако после удаления катетера больная продолжала терять мочу при физическом напряжении. Анализируя данную ситуацию в послеоперационном периоде, мы сошлись во мнении, что, возможно, единственной причиной этой неудачи был широкий таз больной. В этом случае запирательные отверстия находились на отдалении друг от друга, из-за чего слинг при натягивании не перегибался в достаточной степени через ветви лонной кости и не мог вплотную прилечь к уретре. Данной больной через 3 мес после неудачной первой операции TVT-O была проведена слинговая уретропексия позадилонным методом (TVT), которая позволила больной удерживать мочу при напряжении.
Результат лечения данной больной позволил сделать вывод о том, что при наличии широкого таза у женщин, страдающих стрессовым недержанием мочи, по-видимому, методом выбора должна быть операция по методике TVT.
Оценка состояния при помощи опросника Patient Global Impression: Improvement (PGI-I) через 12 мес после проведенного оперативного вмешательства показала, что 43 (64,2%) женщины оставались очень довольными результатом операции, 20 (29,9%) были удовлетворены результатом и лишь 4 (5,9%) – не удовлетворены.
Обсуждение. Полученные данные согласуются с результатами других авторов. Так, по данным литературы, эффективность современных слинговых операций колеблется от 80 до 98%. Несмотря на высокую эффективность различных оперативных вмешательств, частота рецидивов недержания мочи остается высокой – от 6 до 38% [7–9]. Такая высокая частота рецидивов может быть связана не только с несоблюдением техники выполнения данной операции, но и с неправильным определением показаний к проведению оперативной коррекции стрессового недержания мочи, неадекватным выбором метода установки слинга. Данную операцию следует выполнять по строгим показаниям в отсутствие эффекта от консервативной терапии. Несомненными преимуществами методики TVT-O по сравнению с иными способами оперативной коррекции стрессового недержания являются минимальный риск повреждений мочевыводящих путей; отсутствие проблемы визуального контроля (нет необходимости в проведении цистоскопии после операции); ранняя реабилитация пациентов. Однако в отношении пациенток с широким тазом, возможно, следует отдавать предпочтение позадилонному методу проведения слинга.
Заключение. Внедрение в практику урологической клиники Ташкентского ИУВ методики TVT-O с целью коррекции стрессового недержания мочи позволило значительно повысить эффективность лечения данной категории больных, отказаться от проведения традиционных открытых оперативных вмешательств и повысить качество жизни пациенток. В 94,1% наблюдений удалось ликвидировать стрессовое недержание мочи. Полученные результаты свидетельствуют о том, что методика TVT-O – безопасный и достаточно эффективный способ оперативной коррекции стрессового недержания мочи у женщин.



