Актуальность. Выбор метода лечения камней чашечек нижнего сегмента почки является одним из актуальных вопросов современной урологии [1–12]. Вариабельность клинической картины, с одной стороны, наличие по меньшей мере трех альтернативных малоинвазивных методов лечения подобных камней, с другой, а также определенные сложности контроля эффективности проводимой терапии (к сожалению, нет возможности контролировать всех пациентов с помощью компьютерной томографии – КТ) делают выбор метода лечения камней данной локализации нередко интуитивным, основанным на предпочтениях пациента и уролога, несмотря на наличие рекомендаций Европейской ассоциации урологов (ЕАУ) [1, 2].
Дистанционная литотрипсия (ДЛТ) считается самым малоинвазивным методом лечения камней почек, однако неблагоприятные анатомические условия в нижней чашечке снижают ее эффективность. Тем не менее, согласно рекомендациям ЕАУ, ДЛТ является методом выбора при камнях нижних чашечек размером менее 10 мм. Также ДЛТ нередко используется в качестве вспомогательного метода лечения после перкутанной или трансуретральной каликолитотрипсии [3].
Перкутанная нефролитотрипсия (ПНЛ) характеризуется высокой эффективностью, имеет хорошо изученный профиль геморрагических и воспалительных осложнений, что делает ее методом выбора при лечении крупных (более 20 мм) камней, в том числе локализованных в нижнем сегменте почки. Разработка и внедрение в клиническую практику различных вариантов малоинвазивной ПНЛ (мини-ПНЛ, ультрамини-ПНЛ, микро-ПНЛ) позволили снизить частоту осложнений, однако накопленного опыта и сроков использования еще недостаточно для проведения ретроспективной оценки ее эффективности [4].
Трансуретральная нефролитотрипсия (ТНЛ) является еще одним альтернативным методом лечения камней данной локализации. Ретроградная нефролитотрипсия наиболее эффективна при небольших нижнечашечковых камнях размером до 15 мм – далее эффективность метода снижается и увеличивается количество повторных операций или последующих сеансов ДЛТ [2, 4–9].
Лапароскопические (ретроперитонеоскопические) и открытые вмешательства при локализации камней в нижних чашечках почки используются крайне редко – только при необходимости либо резекции нижнего сегмента почки, либо нефрэктомии, и не являются на сегодняшний день референсным методом для обсуждения их эффективности [1].
В современных рекомендациях ЕАУ по лечению нефролитиаза нижнечашечковым камням размером от 10 до 20 мм уделено особое внимание. Выбор метода зависит от анатомических особенностей почки и состава камня. Если нет острого чашечно-лоханочного угла, длина шейки чашечки не превышает 10 мм, а ее ширина больше 5 мм и камень не является резистентным к ДЛТ (т.е. это не вевеллит, не брушит и не цистин), то методом лечения первой линии считается ДЛТ. В противном случае ЕАУ рекомендует применять либо перкутанную, либо трансуретральную эндохирургию [1]. Сразу же встает вопрос: какую же? И на чем должен основываться выбор? Как в обычном стационаре до операции узнать химический состав камня? В тех же рекомендациях в качестве верхней границы размера камня, при которой необходимо выполнять только контактную литотрипсию, указывается как 15, так и 20 мм, что делает данный раздел рекомендаций неоднозначным [1, 5]. Исходя из почти 30-летнего опыта клиники и собственного опыта выполнения операций по всем трем методикам, считаем обоснованным заявить, что, например, трансуретральная фиброкаликолитотрипсия или ДЛТ при слаборентгенопозитивном камне (обычно легко поддается разрушению) нижней чашечки размером 10–15 мм – это совсем не то же, что подобная операция при сильно рентгенопозитивном камне (обычно плохо дробится) той же локализации диаметром 20 мм. С нашей точки зрения, по аналогии с ДЛТ для выбора перкутанной или трансуретральной каликолитотрипсии при нижнечашечковых камнях необходимо учитывать и строение чашечно-лоханочной системы, и чашечно-лоханочный угол, и наличие или отсутствие эктазии, и еще очень много факторов, которые сложно объективно учесть (оборудование, опыт и др.) [11].
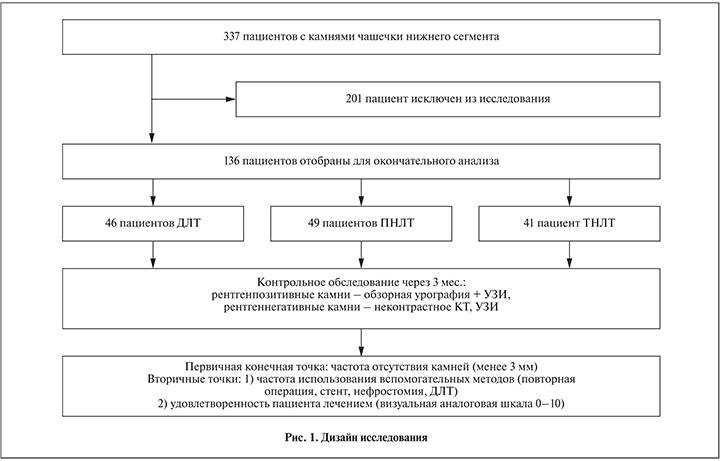
Таким образом, имеется достаточное количество объективных причин, затрудняющих на основании рекомендаций ЕАУ выбор метода лечения при камнях нижних чашечек почки размером от 10 до 20 мм. В связи с чем мы решили провести анализ эффективности и безопасности трех современных методов лечения – перкутанной и трансуретральной каликолитотрипсии, литоэкстракции, а также дистанционной каликолитотрипсии – пациентов с одиночными камнями нижней чашечки размером от 10 до 15 мм, принимая во внимание тот факт, что в реальной клинической практике при прочих равных условиях подобные размеры камня нижней чашечки позволяют применять все три альтернативных метода лечения.
Наибольшие трудности при выполнении подобного рода исследований связаны с подбором однородной группы пациентов для проведения статистического анализа полученных результатов, а также с необходимостью контрольного обследования через 3 мес после операции.
Пациенты и методы. С ноября 2010 г. по настоящее время на базе ГКУБ № 47, а затем отделения малоинвазивных методов диагностики и лечения урологических заболеваний ГКБ № 57 Москвы (теперь ГКБ им. Д. Д. Плетнева) 337 пациентам с симптоматическими камнями нижних чашечек почки проведено лечение с помощью ДЛТ, ПНЛ или ТНЛ. У всех пациентов имелись абсолютные показания к удалению камня, локализующегося в чашечках нижнего сегмента почки: наличие при обследовании или в анамнезе болевого синдрома, атак пиелонефрита, подвижности камня, внутренних или наружных дренажей и др., а также социальные показания, связанные с профессией (летчики, моряки, работники буровых и др.). При абсолютных или относительных противопоказаниях к применению одной из методик удаления нижнечашечковых камней (например, выраженное ожирение – противопоказание к ДЛТ; наличие коагулопатии или прием антикоагулянтов – противопоказание к ПНЛ, наличие камней у пациентов с кишечным резервуаром или очень острый чашечково-мочеточниковый угол – противопоказание к ТНЛ) применялись альтернативные способы – ДЛТ, ПНЛ или ТНЛ.

Одной из задач предоперационного обследования было уточнить локализацию камня нижнего сегмента почки – передняя или задняя чашечка? При локализации камня в передней нижней чашечке создание прикладного пункционного доступа «на камень» в положении больного на животе сопряжено с высоким риском травматизации паренхимы. Выявление подобной локализации камня по данным предоперационного обследования (КТ) или интраоперационной полипозиционной ретроградной пиелоуретерографии влияло на выбор метода лечения – предпочтение отдавалось трансуретральной или дистанционной нефролитотрипсии. У ряда больных при локализации камня в передней нижней чашечке по ряду причин и ДЛТ, и ТНЛ не являлись оптимальными – таким пациентам выполняли ПНЛ через верхнечашечковый доступ.
Были отобраны 136 пациентов, удовлетворявших критериям включения:
- наличие одиночного камня нижней чашечки почки;
- размеры камня от 10 до 15 мм включительно;
- выполнение классической (стандартной) ПНЛ в положении на животе (размер пункционного доступа – 28–30 Fr),
- проведение контрольного обследования спустя 3 мес после операции. Из этих пациентов сформированы относительно однородные группы.
В группу ДЛТ вошли 46 пациентов (20 мужчин, 26 женщин, средний возраст – 43 года), в группу ПНЛ – 49 (соответственно 28, 21; 51 год) и в группу ТНЛ – 41 (соответственно 17, 24; 58 лет). Тридцать четыре (25%) из 136 пациентов перед вмешательством вследствие некупирующейся колики или острого пиелонефрита были экстренно дренированы с помощью либо внутреннего стента, либо чрескожной пункционной нефростомии (ЧПНС).
Дизайн исследования и причины исключения из исследования 201 пациента представлены на рис. 1 и в табл. 1.
Дистанционную каликолитотрипсию проводили на литотрипторах EDAP (Франция) и «Медолит» (Россия) в положении больного на спине.
Перкутанную и трансуретральную каликолитотрипсию осуществляли в рентгенэндоскопической операционной. Перкутанную нефролитотрипсию выполняли в положении на животе по классической методике. Прикладной пункционный доступ во всех случаях создавали под рентгентелевизионным контролем. Сорока двум (85,7%) из 49 пациентов был выполнен подреберный доступ «на камень», 7 – высокий межреберный пункционный доступ через верхний сегмент почки. Пункционный ход бужировали до 28–30 Fr, после чего проводили ригидную нефроскопию по кожуху Amplatz, ультразвуковую литолапаксию 34 (69,4%) больным или литоэкстракцию – 15 (30,6%). Больше чем у половины пациентов при формировании доступа камень из чашечки был смещен в лоханку почки, и непосредственно литотрипсия осуществлялась в лоханке. Операцию завершали установкой нефростомического дренажа № 18–22 Fr на 1–2 сут.
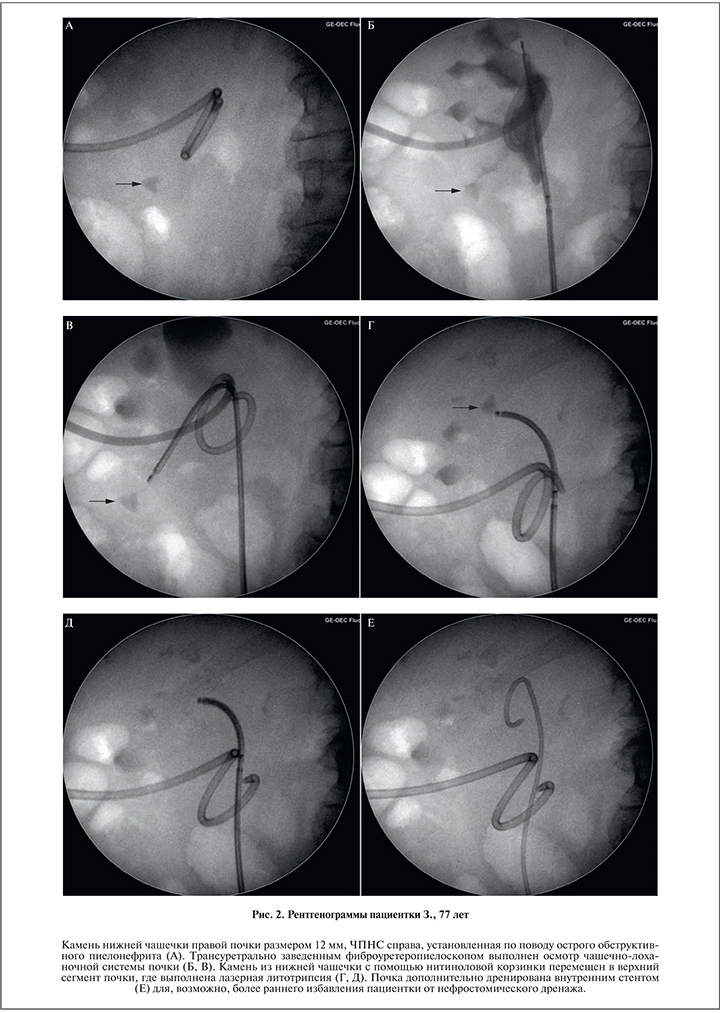
Для ТНЛ использовали стандартные и цифровые фиброуретеропиелоскопы диаметром 7,5–9 Fr. Двадцати девяти (70,7%) из 41 пациента трансуретральная каликолитотрипсия была проведена с использованием мочеточникового кожуха диаметром 12–14 Fr, перед установкой которого для оценки состояния мочеточника в обязательном порядке выполняли ригидную уретеропиелоскопию с помощью мини-уретеропиелоскопов диаметром 7,5–8 Fr. У 21 (51,2%) пациента камень из нижней чашечки для дробления был предварительно перемещен в лоханку или верхнюю чашечку с помощью нитиноловых экстракторов (рис. 2), у остальных 20 больных операция выполнялась in situ. Фрагментацию камня осуществляли гольмиевым лазером с диаметром волокна 230 мкм (35 [85,4%] пациентов) или с помощью наноимпульсного литотриптора «Уралит» с диаметром зонда 2,4 Fr (6 [14,6%]). В 18 (43,9%) случаях выполняли экстракцию в отношении 12 (29,3%) пациентов, которым литотрипсия выполнялась после смещения камня из нижней чашечки в лоханку (верхнюю чашечку), мы применили ультразвуковую литолапаксию мелких фрагментов с помощью ультразвуковых полых зондов 4,5–4,8 Fr через ригидные уретеропиелоскопы 9,5–10 Fr. Операция 36 (87,8%) больным была завершена внутренним дренированием почки (диаметр стента – 5–6 Fr) на 4–6 нед, в остальных случаях устанавливали мочеточниковый катетер или наружный стент тем же диаметром на 1–2 дня.
Результаты лечения оценивали только у тех пациентов, которым было проведено контрольное обследование через 3 мес после основной операции.
В большинстве случаев при наличии рентгенпозитивных камней обследование включало выполнение цифрового обзорного рентгеновского снимка и УЗИ, при рентгеннегативных камнях в обязательном порядке проводили неконтрастную КТ и УЗИ.
В качестве основного критерия эффективности лечения использовали показатель SFR (stone free rate – «частота отсутствия камней») через 3 мес после операции, где за верхний предел возможного наличия фрагментов принимался их размер, равный 3 мм. Дополнительно оценивали потребность в повторных операциях, а также частоту развития осложнений, таких как атака пиелонефрита, кровотечение (требующее гемотрансфузии), обструкция (требующая установки/смены стента или выполнения ЧПНС) и др. Кроме того, для субъективной оценки пациентами удовлетворенности лечением применяли визуальную аналоговую шкалу (ВАШ), в соответствие с которой за «0» принималась абсолютная неудовлетворенность, за «10», наоборот, абсолютная удовлетворенность проведенным лечением.
Статистическую обработку данных проводили в программе Excel-2013, для оценки значимости различий использовали критерий Фишера. Статистически значимыми считали различия при р<0,05.
Результаты и обсуждение. Как видно из табл. 2, ПНЛ оказалась ненамного эффективнее ТНЛ, но оба метода были статистически значимо эффективнее дистанционной каликолитотрипсии. Полученные результаты коррелируют с таковыми других исследователей [1, 2, 4–8, 10]. Преимущество перкутанного удаления камней нижней чашечки состоит в том, что высокий показатель SFR гораздо чаще достигается за один этап.
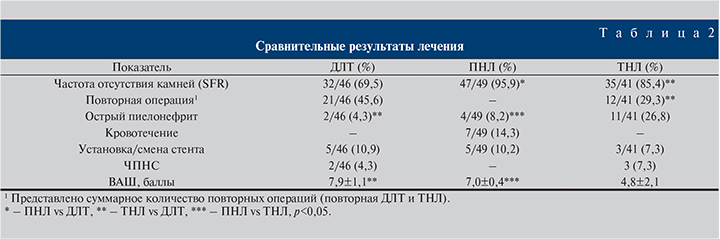
При проведении трансуретральной каликолитотрипсии 12 (29,3%) из 41 пациента потребовалось выполнение повторной уретеронефроскопии (5 пациентов) или дополнительного дистанционного дробления фрагментов камня (7 пациентов). В группе дистанционной каликолитотрипсии в 21 (45,6%) из 46 наблюдений возникла потребность в выполнении 2 (16 больных) и даже 3 (5 больных) сеансов ДЛТ.
Анализ послеоперационный осложнений показал, что наиболее часто атаки пиелонефрита (степень тяжести – Clavien II–III) возникали после ТНЛ (26,8 против 8,2 и 4,3% после ПНЛ и ДЛТ соответственно). По нашему мнению, это связано прежде всего с форсированной ирригацией во время ТНЛ, тем более что в нашем исследовании практически трети больных ТНЛ была проведена без мочеточникового кожуха, что нередко сопряжено с плохой визуализацией и повышенным давлением в чашечно-лоханочной системе.
Кровотечение, потребовавшее гемотрансфузии (Clavien II), было отмечено только при выполнении ПНЛ – 7 (14,3%) прооперированных. В данное исследование были включены пациенты, которым выполнялась только стандартная (классическая) ПНЛ из пункционного доступа довольно большого диаметра – 28–30 Fr. Последнее время при камнях размером менее 15 мм мы чаще стали применять малоинвазивную ПНЛ и ожидаем снижения числа геморрагических осложнений.
Экстренно устанавливать или менять внутренний стент вследствие суправезикальной обструкции пришлось 5 (10,9%), 5 (10,2%) и 3 (7,3%) пациентам после ДЛТ, ПНЛ и ТНЛ соответственно. Чрескожная пункционная нефростомия была выполнена в связи с развитием обструктивного пиелонефрита 2 пациентам после ДЛТ на фоне «каменной дорожки» в верхней трети (1 больной) и средней трети (1 пациентка) мочеточника и 3 больным после ТНЛ.
Статистически значимо лучшее качество жизни, по данным ВАШ, было отмечено у пациентов, перенесших ДЛТ и ПНЛ. Интересно, что интегральный показатель качества жизни при перкутанной операции оказался выше, чем при трансуретральной. При ответе на дополнительный вопрос, что было наиболее неприятным во время лечения, пациенты в большинстве случаев указывали на необходимость выполнения цистоскопии и удаления (смены) стента, на различные стентзависимые симптомы (дизурия, поллакиурия, странгурия и др.) и на послеоперационное воспаление.
Мы провели данное исследование с целью анализа клинической эффективности трех методов лечения пациентов с небольшими (от 10 до 15 мм) камнями чашечки нижнего сегмента почки. Критерии отбора в исследование были таковы, чтобы ни один из методов не был предпочтительным до проведения операции, как это нередко бывает при включении в группу пациентов, например, с более крупными (явное преимущество ПНЛ) или мелкими (явное преимущество ДЛТ) камнями. Сама по себе локализация камня в нижних чашечках, по данным японских авторов, уже является отрицательным прогностическим фактором в отношении наличия резидуальных камней [8].
Выбор метода лечения камней чашечек нижнего сегмента почки остается весьма проблематичным, и размер камня как параметр, который относительно легко определить в любом стационаре, имеет при этом одно из решающих значений. В то же время, согласно данным турецких исследователей, которые провели интернет-опрос среди 149 урологов в отношении тактики лечения нижнечашечковых камней размером от 5 до 10 мм, динамическое наблюдение и консервативную терапию в подобных ситуациях применяют 52% опрошенных, ДЛТ – 25%, ТНЛ – 16% и ПНЛ – только 6%. Среди основных причин, влияющих на выбор метода лечения, были указаны: индекс массы тела, сопутствующие заболевания, требующие приема антикоагулянтов, наличие водителя ритма, техническая оснащенность клиники и желание пациента. Дополнительным фактором, определяющим выбор метода, служили плотность камня и наличие рекомендаций в существующих клинических рекомендациях [5].
В мета-анализе [4], включившем результаты 7 рандомизированных клинических исследований (всего 691 пациент), частота отсутствия камней (SFR) определялась спустя 3 мес; показано двукратное превосходство ПНЛ над ДЛТ и превосходство ТНЛ над ДЛТ в 1,3 раза. Причем указанные различия были получены в группе пациентов с размером камней более 10 мм, тогда как при камнях меньших размеров таких различий отмечено не было. Мета-анализ S. Lee и соавт. [7] также подтвердил преимущество ПНЛ по сравнению с ТНЛ и ДЛТ с точки зрения SFR. Авторы отметили, что дистанционная каликолитотрипсия имеет сравнимую эффективность только в подгруппе пациентов с камнями менее 10 мм. Перкутанная нефролитотрипсия демонстрирует лучшие результаты, однако профиль безопасности лучше в подгруппе пациентов с более крупными камнями (более 15 мм). В одном из выводов говорится, что трансуретральная каликолитотрипсия на сегодняшний день является наиболее спорным методом, результаты которого в значительной мере зависят от отбора пациентов, технического обеспечения операции и опыта врача-уролога [7]. В систематическом обзоре [6] описаны результаты 6 рандомизированных и 8 нерандомизированных исследований. Среди важных выводов работы авторы отмечают преимущество ПНЛ в отношении частоты отсутствия камней, а также отсутствие статистической значимости в частоте осложнений после применения всех трех методов. Трансуретральная нефролитотрипсия отличалась статистически значимо большей длительностью операции, а ПНЛ – наибольшей продолжительностью госпитализации. Среди недостатков дистанционной каликолитотрипсии названа необходимость в проведении нескольких сеансов дробления.
Дистанционная литотрипсия, по нашим данным, является наименее инвазивным и наиболее комфортным для пациента методом лечения нижнечашечковых камней размером 10–15 мм, который позволяет достигать удовлетворительных результатов (SFR – 69,5%), однако для полного избавления от камней и фрагментов нередко требуется проведение повторных сеансов ДЛТ (у 45,6% наших пациентов), о чем пациент должен быть информирован в ходе предоперационной консультации при планировании лечения. Наибольшие преимущества ДЛТ имеет при камнях менее 10 мм [9].
Трансуретральная каликолитотрипсия оказалась более эффективным методом удаления небольших (10–15 мм) камней почек (SFR 85,4%). Однако пациент должен быть предупрежден о высокой вероятности послеоперационного стентирования (87,8% наших пациентов) и дополнительных вмешательств (дополнительные сеансы ДЛТ, повторная ТНЛ – 29,3% пациентов). Метод сопряжен с повышенным риском развития пиелонефрита (26,8% больных), поэтому его использование пациентами со сниженным иммунным статусом (декомпенсированный сахарный диабет, гепатит С, ВИЧ-инфекция) и при наличии выраженной инфекции мочевых путей должно быть ограничено [10].
Эффективность ПНЛ в нашем исследовании оказалась самой высокой (SFR 95,9%). Основным преимуществом стандартной (классической) ПНЛ с размером доступа 28–30 Fr для удаления нижнечашечковых камней размером 10–15 мм, помимо высокой эффективности является возможность одномоментной экстракции камня по кожуху Amplatz или вместе с ним (30,6% наших пациентов), что делает операцию быстрой и эффективной, а главным недостатком метода является сравнительно высокая частота геморрагических осложнений (14,3%). В настоящее время все более частое использование малоинвазивной ПНЛ (мини-ПНЛ, ультрамини-ПНЛ) при подобных камнях почек позволяет успешно сочетать эффективность и безопасность данного метода [10, 12].
Заключение. По результатам настоящего исследования можно сделать вывод, согласно которому перкутанная и трансуретральная каликолитотрипсия, литоэкстракция, а также дистанционная каликолитотрипсия служат эффективным способом удаления небольших (10–15 мм) камней чашечек нижнего сегмента почки. Их отдельное или совместное использование позволяет безопасно избавлять от камней большинство пациентов. Для повышения эффективности лечения целесообразно проводить полноценное предоперационное обследование и выбирать тот метод удаления камня, который показан данному конкретному пациенту с учетом его индивидуальных особенностей и возможностей клиники. Дальнейшие исследования позволят определить точное место приобретающей все большую популярность малоинвазивной перкутанной нефролитотрипсии в когорте методов лечения данной категории пациентов.



