Своевременная диагностика тромбоэмболии легочной артерии (ТЭЛА) в остром периоде ограничена полиморфизмом клинической картины, схожей с другими заболеваниями легких и сердечно-сосудистой системы [1—7]. Именно неспецифичность клинических проявлений ТЭЛА, по мнению многих авторов, определяет высокий уровень гипо- и гипердиагностики данного заболевания [8—11]. Целью
данного исследования являлось определение причин гиподиагностики ТЭЛА на догоспитальном этапе.
Было выполнено сравнение клинических характеристик острейшего периода заболевания в группах
больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА по следующим
направлениям:
1. Анамнестические сведения (факторы риска возникновения ТЭЛА и сопутствующие заболевания),
субъективные (жалобы) и объективные данные (физикальные методы исследования, электрокардиография) при первичном осмотре и в динамике догоспитального периода.
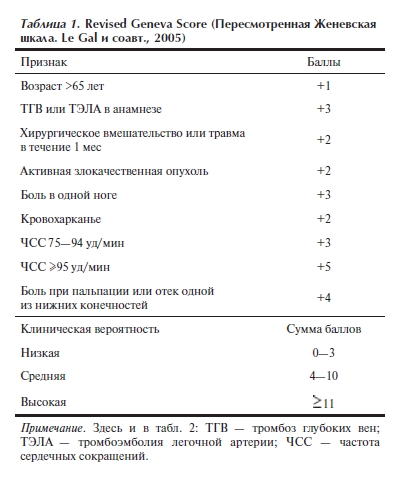
2. Клиническая вероятность ТЭЛА оценивалась по шкале Revised Geneva Score.
Материал и методы
В исследование включены 83 больных с верифицированной ТЭЛА (47 мужчин и 36 женщин) в возрасте от 28 до 94 лет (средний возраст 67±14,6 года). Первичный осмотр больных в 73 случаях осуществлялся бригадами Станции скорой и неотложной медицинской помощи Москвы, в
10 случаях — бригадами отделения скорой медицинской помощи ФГУ Поликлиника №1 УДП РФ. Окончательная верификация диагноза производилась при стационарном обследовании в 81 случае (НИИ скорой помощи им. Н.В. Склифосовского — 66 больных, Центральная клиническая больница УДП РФ — 10 больных, ГКБ №1 им. Н.И. Пирогова, ГКБ №36, ГКБ №52, ГКБ №67 и ГКБ №81 — по одному больному). В 2 случаях на догоспитальном этапе наступил летальный исход, диагноз ТЭЛА был подтвержден при патоморфологическом исследовании (судебно-медицинские морги №№5 и 10).
Из 83 больных с верифицированной ТЭЛА данный диагноз был установлен на догоспитальном этапе в 61 случае 1-я группа (группа ранней диагностики), в 22 случаях — в стационаре, 2-я группа (группа гиподиагностики).
Произведено сравнение жалоб, анамнестических сведений, данных физических исследований и изменений на электрокардиограмме (ЭКГ), выявленных при первичном осмотре на догоспитальном этапе. Осуществляли анализ распределения больных в группах по тяжести состояния, а также ретроспективную оценку клинической вероятности ТЭЛА на момент первичного осмотра по шкале Revised Geneva Score [12] (табл. 1).
Клиническая и электрокардиографическая картина заболевания проанализирована в динамике развития острейшего периода у 33 больных «группы ранней диагностики» и у 16 больных «группы гиподиагностики». Сравнение производили в среднем через 99±34,5 мин. В указанный временной интервал на догоспитальном этапе больным оказывалась экстренная медицинская помощь в соответствии с утвержденными стандартами и рекомендациями [13—15].
Статистическую обработку данных осуществляли с использованием программы Statistica 6.0. Достоверность различий оценивали при помощи точного одностороннего критерия Фишера и рангового критерия Манна—Уитни.
Результаты
Сравнение в группах анамнестических сведений не выявило достоверных различий между больными с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
В отношении факторов риска возникновения венозных тромбоэмболических осложнений (табл. 2) наибольшее различие (р=0,15) отмечено по распространенности хронической сердечно-легочной недостаточности, которая наблюдалась у 33% (20 из 61) больных с диагностированной и у 18% (4 из 22) больных с недиагностированной на догоспитальном этапе ТЭЛА. В целом факторы риска были
выявлены на догоспитальном этапе у 85% (52 из 61) больных с диагностированной ТЭЛА и 86% (19 из 22) больных из группы гиподиагностики (р=0,6).
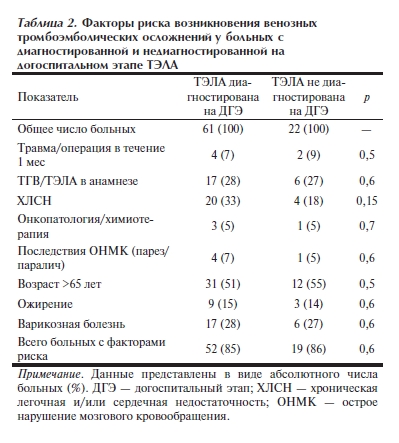
Сопутствующие заболевания (рис. 1) отмечались в группе больных с диагностированной ТЭЛА в 93% (57 из 61) случаев и в группе больных с недиагностированной на догоспитальном этапе ТЭЛА в 91% (20 из 22) случаев (р=0,5). Наиболее значимое различие (р=0,06) отмечено по распространенности хронических неспецифических заболеваний легких, которые имелись в анамнезе у 21% (13 из 61) больных с диагностированной ТЭЛА и у 5% (1 из 22) больных с недиагностированной на догоспитальном этапе ТЭЛА.
Характеристика изменений дыхательной системы у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА представлена в табл. 3. В группе с
диагностированной ТЭЛА достоверно чаще (р=0,01), чем в группе гиподиагностики, отмечались жалобы на кашель — 30% (18 из 61) и 5% (1 из 22) соответственно. Других достоверных различий между больными с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА не
выявлено. Частота дыхания в целом была несколько выше у больных с диагностированной, чем у больных с недиагностированной на догоспитальном этапе ТЭЛА (24±5,2 и 22±7,0 в минуту соответственно; р=0,15), в связи с чем тахипноэ (ЧДД >20 в минуту) также чаще наблюдалось в
группе больных с диагностированной на догоспитальном этапе ТЭЛА (74%; 45 из 61), чем в группе гиподиагностики (55%; 12 из 22) (р=0,08). Наиболее часто регистрируемым симптомом изменений респираторной системы у больных с ТЭЛА являлись жалобы на чувство нехватки воздуха или
удушье, которые отмечали 90% (55 из 61) больных с диагностированной и 82% (18 из 22) больных с недиагностированной на догоспитальном этапе ТЭЛА (р=0,25).
Таблица 3. Изменения дыхательной системы у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
Таблица 4. Динамика объективных симптомов нарушений дыхательной системы у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
При анализе динамики симптомов нарушений дыхательной системы (табл. 4) в группе больных с диагностированной на догоспитальном этапе ТЭЛА выявлено достоверное уменьшение средней ЧДД с 24±5,4 до 22±5,4 в минуту (р=0,02). Кроме того, в группе с диагностированной ТЭЛА при первичном осмотре достоверно чаще, чем в динамике, у больных при аускультации легких отмечалось локальное
ослабление дыхания — 33% (11 из 33) и 3% (1 из 33) соответственно (р=0,001). В группе гиподиагностики достоверной динамики симптомов нарушения респираторной системы не выявлено, хотя она во многом соответствовала динамике в группе с диагностированной на догоспитальном этапе ТЭЛА. Как и у больных с диагностированной ТЭЛА, в группе гиподиагностики отмечались снижение
средней ЧДД с 24±5,2 до 23±4,0 в минуту (р=0,4) и снижение распространенности локального ослабления дыхания при аускультации легких с 19% (3 из 16) до 0 в динамике (р=0,1). В обеих группах заметно увеличилось в динамике число больных с сухими хрипами в легких — исходно 18% (6 из 33) в группе с диагностированной и 13% (2 из 16) в группе с недиагностированной на догоспитальном этапе легочной эмболией, при повторном осмотре — 36% (12 из 33) и 31% (5 из 16) соответственно (р=0,08 и р=0,2).
При сравнении распространенности в группах субъективных и объективных признаков изменений сердечнососудистой системы (табл. 5) достоверное различие выявлено лишь в отношении жалобы на ангинозноподобную боль за грудиной (р=0,03), которая чаще наблюдалась в группе гиподиагностики (27%; 6 из 22), чем у больных с диагностированной на догоспитальном этапе ТЭЛА (8%;
5 из 61). В группе гиподиагностики также несколько чаще (р=0,08) отмечалась гипотония (систолическое артериальное давление — САД <100 мм рт.ст.) — 32% (7 из 22), чем у больных с диагностированной ТЭЛА — 15% (9 из 61). Соответственно средние уровни САД и диастолического артериального давления (ДАД) были недостоверно выше у больных с диагностированной на догоспитальном этапе ТЭЛА — 130±28,8 и 80±18,5 мм рт.ст. в 1-й группе и 118±47,2 и 70±31,6 мм рт.ст. во 2-й группе (р=0,09 и р=0,051). Средняя частота сердечных сокращений (ЧСС) практически не различалась в группах — 100±23,0 уд/мин у больных с диагностированной ТЭЛА и 100±30,6 уд/мин
в группе гиподиагностики (р=0,9). Тахикардия (ЧСС≥100 уд/мин) отмечалась в 56% (34 из 61) случаев
в группе с диагностированной и в 64% (14 из 22) случаев в группе с недиагностированной на догоспитальном этапе ТЭЛА (р=0,35).
Таблица 5. Изменения сердечно-сосудистой системы у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
Таблица 6. Динамика объективных симптомов нарушений сердечно-сосудистой системы у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
В обеих группах не было зафиксировано достоверной динамики клинических симптомов нарушений сердечно-сосудистой системы (табл. 6). Гемодинамические показатели существенно не изменились в динамике как у больных с диагностированной на догоспитальном этапе ТЭЛА, так и у больных с недиагностированной своевременно ТЭЛА. В группе с диагностированной ТЭЛА средние ЧСС, САД и ДАД исходно составляли соответственно 100±23,5 уд/мин, 135±31,3 мм рт.ст. и 80±19,1 мм рт.ст., при повторном осмотре — 100±28,2 уд/мин, 130±37,7 мм рт.ст. и 80±23,3 мм рт.ст. (р=0,6, р=0,8 и р=0,3 соответственно). В группе гиподиагностики средняя ЧСС увеличилась со 103±35,5 до 108±29,6 уд/мин (р=0,5), среднее САД повысилось со 100±54,1 до 115±43,9 мм рт.ст. (р=0,8) и среднее ДАД осталось без существенных изменений — 70±35,5 мм рт.ст. исходно и 70±28,6 мм рт.ст. в динамике (р=0,6).
Распространенность тахикардии (ЧСС ≥100 уд/мин) снизилась в группе с диагностированной ТЭЛА с 58% (19 из 33) до 55% (18 из 33) (р=0,5), в группе гиподиагностики повысилась с 69% (11 из 16) до 75% (12 из 16) (р=0,5). Число больных с гипотонией (САД<100 мм рт.ст.) в группе больных с диагностированной на догоспитальном этапе ТЭЛА уменьшилось с 15% (5 из 33) до 9% (3 из 33) (р=0,35), в группе с недиагностированной тромбоэмболией — с 44% (7 из 16) до 38% (6 из 16) (р=0,5).
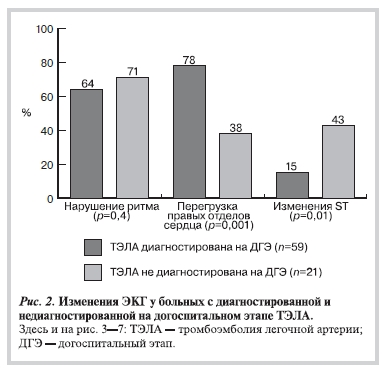
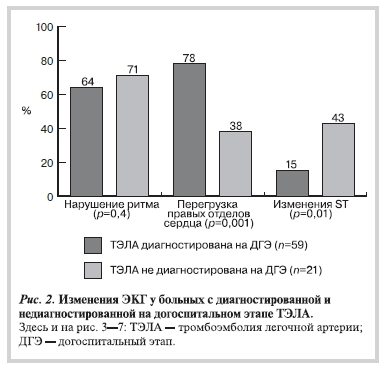
Данные ЭКГ проанализированы в группе с диагностированной ТЭЛА у 59 больных, в группе гиподиагностики — у 21. У больных с диагностированной на догоспитальном этапе ТЭЛА достоверно чаще (р=0,001), чем в группе гиподиагностики, на ЭКГ наблюдались признаки перегрузки правых камер сердца — 78% (46 из 59) и 38% (8 из 21) соответственно. Вместе с тем в группе гиподиагностики
достоверно чаще (р=0,01) отмечались изменения сегмента ST — 43% (9 из 21); в группе с диагностированной ТЭЛА — 15% (9 из 59). Нарушения ритма сердца отмечены в обеих группах с приблизительно одинаковой частотой — 64% (38 из 59) больных с диагностированной и 71% (15 из 21)
больных с недиагностированной на догоспитальном этапе ТЭЛА (р=0,4) (рис. 2).
Нарушения ритма на ЭКГ, зарегистрированные на догоспитальном этапе у больных с ТЭЛА в острейшем периоде, представлены на рис. 3. Достоверных различий по распространенности различных видов аритмий между группами больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА не выявлено. Наиболее часто наблюдалась синусовая тахикардия — в 31% (18 из 59) слу-
чаев в группе с диагностированной ТЭЛА и в 43% (9 из 21) случаев в группе гиподиагностики (р=0,2).
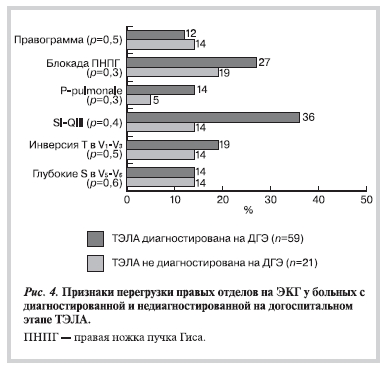
Среди отдельных электрокардиографических признаков перегрузки правых камер сердца (рис. 4) также не выявлено достоверных различий по их распространенности в группах. Тем не менее большинство признаков заметно чаще наблюдалось на ЭКГ в группе больных с диагностированной на догоспитальном этапе ТЭЛА, чем в группе гиподиагностики. Наиболее значимое различие (р=0,06) получено в отношении признака SI—QIII, который регистрировался у больных с диагностированной ТЭЛА в 36% (21 из 59) случаев, а у больных с недиагностированной на догоспитальном этапе ТЭЛА лишь в 14% (3 из 21) случаев.
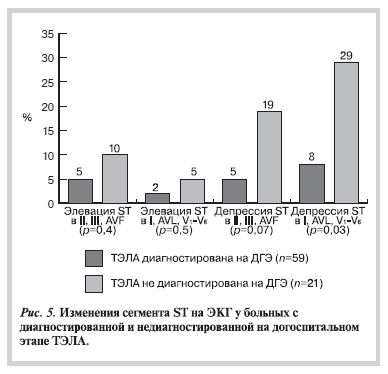
Изменения сегмента ST подробно представлены на рис. 5. В целом у больных с недиагностированной на догоспитальном этапе ТЭЛА снижение сегмента ST ниже изо электрической линии наблюдалось в 38% (8 из 21) случаев, подъем ST — в 14% (3 из 21). Среди больных с диагностированной ТЭЛА снижение сегмента ST отмечалось почти в 4 раза реже (10%; 6 из 59), подъем сегмента ST — в 2 раза реже (7%; 4 из 59) (р=0,007 и р=0,3 соответственно).
Динамика изменений ЭКГ в группах представлена в табл. 7. Среди больных, у которых оценивалась динамика, данные ЭКГ были доступны в группе с диагностированной на догоспитальном этапе ТЭЛА у 31 исходно и у 32 в динамике. В группе гиподиагностики данные первичных ЭКГ получены в 16 случаях, повторных ЭКГ — в 14.
Таблица 7. Динамика изменений ЭКГ у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
Таблица 8. Изменения центральной нервной системы у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
Достоверной динамики изменений ЭКГ не было получено в группе больных с диагностированной на догоспитальном этапе ТЭЛА. В группе гиподиагностики отмечалось достоверное увеличение распространенности электрокардиографических признаков перегрузки правых отделов сердца с 31% (5 из 16) до 71% (10 из 14). Наибольшая динамика (р=0,01) получена у больных с недиагностированной ТЭЛА в отношении признака SI—QIII, который первично не был зарегистрирован ни в одном из случаев, а в динамике отмечался на ЭКГ у 36% (5 из 14) больных. В таком же количестве случаев при повторной регистрации ЭКГ у больных с недиагностированной на догоспитальном этапе ТЭЛА наблюдались признаки P-pulmonale, блокада правой ножки пучка Гиса и инверсия зубца Т в отведениях V1—3. Исходно в группе гиподиагностики признак P-pulmonale регистрировался в 6% (1 из 16) случаев (р=0,06), блокада ПНПГ и инверсия зубца Т в V1—3 — в 13% (2 из 16) случаев (р=0,15).
Сравнение изменений центральной нервной системы не выявило достоверных различий между группами (табл. 8). Наиболее значимое различие (р=0,08) получено в отношении распространенности анамнестических указаний на обморочные состояния — 8% (5 из 61) в группе с диагностированной ТЭЛА и 23% (5 из 22) в группе с недиагностированной на догоспитальном этапе ТЭЛА. Кроме того, на
момент осмотра на догоспитальном этапе несколько чаще у больных с диагностированной ТЭЛА наблюдалось ясное сознание — 92% (56 из 61), в группе гиподиагностики — 77% (17 из 22) (р=0,08).
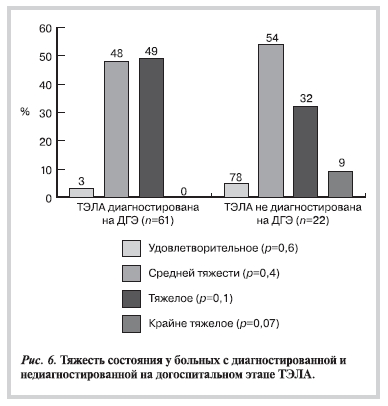
Тяжесть состояния больных достоверно не различалась в группах (рис. 6). Среди больных с диагностированной на догоспитальном этапе ТЭЛА несколько чаще, чем в группе гиподиагностики, состояние расценивалось как тяжелое — 49% (30 из 61) и 32% (7 из 22) соответственно (р=0,1). Вместе с тем состояние 9% (2 из 22) больных с недиагностированной ТЭЛА было расценено как крайне
тяжелое, в то время как в группе с диагностированной на догоспитальном этапе ТЭЛА больных в крайне тяжелом состоянии на момент первичного осмотра не было (р=0,07).
Анализ динамики тяжести состояния больных (табл. 9) не выявил достоверных различий в группе с диагностированной ТЭЛА, в то время как в группе гиподиагностики достоверно (р=0,03) уменьшилась доля больных в состоянии средней тяжести с 56% (9 из 16) до 19% (3 из 16) за счет увеличения числа больных в тяжелом и крайне тяжелом состоянии с 38% (6 из 16) до 75% (12 из 16) (р=0,04).
Таблица 9. Динамика тяжести состояния у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
Таблица 10. Оценка клинической вероятности по шкале Revised Geneva Score у больных с диагностированной и недиагностированной на догоспитальном этапе ТЭЛА.
При ретроспективной оценке клинической вероятности ТЭЛА на момент первичного осмотра на догоспитальном этапе по шкале Revised Geneva Score (табл. 10) в группе больных с диагностированной на догоспитальном этапе легочной эмболией в 18% (11 из 61) случаев определялась высокая, в 74% (45 из 61) — средняя и в 8% (5 из 61) — низкая вероятность ТЭЛА. В группе гиподиагностики высокая и низкая вероятность определялись в 9% (2 из 22) случаев, средняя — в 82% (18 из 22) случаев. Достоверных различий между группами при ретроспективной оценке клинической вероятности ТЭЛА по шкале Revised Geneva Score на момент первичного осмотра не
выявлено (р>0,2).
Заключение
Основной причиной гиподиагностики тромбоэмболии легочной артерии на догоспитальном этапе является неспецифичность клинических проявлений, непостоянство изменений электрокардиограммы, а также частое сходство легочной эмболии в острейшем периоде с острым коронарным синдромом.
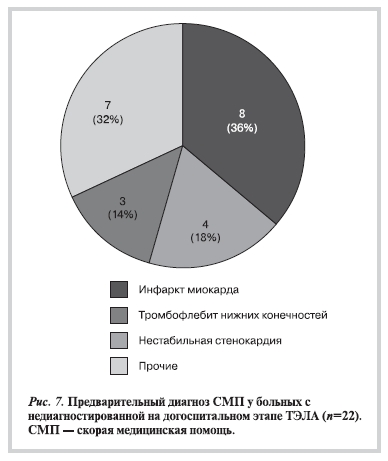
Сходство клинической и электрокардиографической картины тромбоэмболии легочной артерии с коронарной патологией обусловило то, что в группе гиподиагностики более чем у половины (54%; 12 из 22) больных предварительно был диагностирован острый коронарный синдром (острый инфаркт миокарда — у 8 человек, нестабильная стенокардия — у 4). В 14% (3 из 22) случаях на догоспитальном этапе был диагностирован тромбоз (тромбофлебит) глубоких вен нижних конечностей, при этом не наблюдалось характерной для тромбоэмболии легочной артерии клинической картины, диагноз был установлен при стационарном обследовании. В остальных случаях гиподиагностики на догоспитальном этапе были диагностированы (каждый диагноз однократно): пневмония, острое нарушение мозгового кровообращения, анафилактический шок, сердечная недостаточность, пароксизмальная арит-
мия, опухоль правого предсердия (по данным амбулаторно выполненного эхокардиографического исследования), кишечная непроходимость (рис. 7).
Выводы
Проведенный анализ выявил следующие факторы гиподиагностики тромбоэмболии легочной артерии на догоспитальном этапе: жалобы на ангинозную боль за грудиной, изменения сегмента ST на электрокардиограмме (преимущественно депрессия в передних отведениях), позднее появление электрокардиографических признаков перегрузки правых отделов сердца, сопровождающееся утяжелением общего состояния больных. Кроме того, у больных со своевременно диагностированной на догоспитальном этапе тромбоэмболией легочной артерии достоверно чаще отмечался кашель, а в динамике отмечалось достоверное снижение распространенности такого симптома, как локальное ослабление дыхания при аускультации легких, чего не наблюдалось в группе гиподиагностики.
Ретроспективная оценка клинической вероятности тромбоэмболии легочной артерии по шкале Revised Geneva Score не выявила существенных различий между группами больных с диагностированной и недиагностированной своевременно тромбоэмболией (более чем в 90% случаев средняя или высокая вероятность в обеих группах), поэтому применение данной шкалы может способствовать повышению качества диагностики легочной эмболии на догоспитальном этапе.
Отсутствие достоверных различий между группами больных с диагностированной и недиагностированной своевременно тромбоэмболии легочной артерии указывает на объективность данной шкалы и подтверждает обоснованность ее включения в «Алгоритмы оказания медицинской помощи больным и пострадавшим бригадами Станции скорой и неотложной медицинской помощи им. А.С. Пучкова» (2011).



