Стриктура уретры относится к категории довольно часто встречающихся среди мужчин урологических заболеваний. К примеру, заболеваемость стриктурой уретры в Соединенных Штатах Америки достигает 0,6 % при ежегодных расходах на нее в системе здравоохранения в размере 191 млн долл. [1]. Стриктура может возникать в любой части уретры, но в основном поражается передняя уретра. При этом бульбозный отдел уретры является наиболее частым местом развития стриктур [2].
При коротких стриктурах бульбозной уретры до 3 см Международная консультация по урологическим заболеваниям (The International Consultation on Urologic Diseases, ICUD) рекомендует в качестве метода выбора уретропластику с выполнением анастомоза «конец в конец», которая обеспечивает совокупный показатель успеха 93,8% [3].
Традиционная анастомотическая уретропластика подразумевает рассечение спонгиозного тела на всю толщину, сопровождающееся повреждением сосудисто-нервных структур с риском соответствующих негативных последствий. Однако необходимо понимать, что на самом деле требуется только иссечение суженного сегмента уретры и окружающего спонгиофиброза, а не полное рассечение спонгиозного тела. С учетом этого G. H. Jordan et al. в 2007 г. впервые была предложена оригинальная идея уретропластики без пересечения спонгиозного тела [4], которая получила дальнейшее развитие в работе U. Gur и G. H. Jordan [5]. С тех пор было опубликовано множество исследований по использованию анастомотической уретропластики без пересечения спонгиозного тела. При этом сообщалось о применении как дорсального, так и вентрального доступа для такой техники уретропластики.
Предыдущий обзор литературы по данной теме нами был проведен в 2019 г. и включил 14 исследований [6]. После этого опубликованы результаты новых исследований, а последняя обзорная работа, выполненная в 2022 г. N. Coddington и соавт. [7], охватила лишь часть оригинальных исследований из данной серии.
Таким образом, цель настоящего обзора: анализ результатов анастомотической уретропластики без пересечения спонгиозного тела на основе всех имеющихся в мировой литературе данных.
Материалы и методы. Обзор проведен на основе данных, опубликованных в базах PubMed, Scopus, ResearchGate, Научной электронной библиотеки eLibrary.ru. Поиск в базах данных проведен по следующим ключевым словам на английском языке и их аналогам на русском языке: («nontransecting urethroplasty» OR «non-transecting urethroplasty» OR «nontransected urethroplasty») AND («urethral stricture» OR «stricture of the anterior urethra» OR «stricture of the bulbous urethra»). Ограничений по годам публикации не было.
Критерии включения: 1) стриктура бульбозной/бульбо-мембранозной/бульбо-пенильной части уретры; 2) анастомотическая уретропластика без пересечения спонгиозного тела по дорсальной или вентральной технике; 3) оригинальное исследование; 4) публикация работы в рецензируемом журнале (полный текст или абстракт статьи).
Критерии исключения: 1) анастомотическая уретропластика без пересечения спонгиозного тела по аугментационной методике (т.е. с использованием замещающих лоскутов); 2) анастомотическая уретропластика без полного пересечения уретры при стриктуре задней уретры; 3) тезисы конференций; 4) патенты изобретений; 5) дублирующие публикации; 6) обзорные работы и другие виды неоригинальных исследований; 7) редакционные комментарии, ответы и письма.
Сбор данных проведен по следующим пунктам: количество пациентов в исследовании, хирургическая техника (дорсальная или вентральная), локализация, этиология и длина стриктуры уретры, послеоперационные осложнения, продолжительность послеоперационного наблюдения и успех оперативного лечения в виде восстановления нормальной проходимости уретры. При бульбо-мембранозном и бульбо-пенильном поражениях стриктура бульбозного отдела распространялась до места перехода бульбозной части на соответствующие отделы уретры. Если сведения по некоторым пунктам носили сводный характер для всех типов уретропластики, давали соответствующие пояснения.
Послеоперационные осложнения при наличии необходимой информации охарактеризованы в соответствии с классификацией Clavien–Dindo [8], а в остальных случаях представлены в авторской редакции без градации по си-стеме Clavien–Dindo. С учетом важности оценки влияния изучаемой техники уретропластики на развитие эректильной дисфункции (ЭД) сведения о частоте ее возникновения вычленены от общей группы осложнений и представлены отдельным пунктом.
Поиск в указанных базах данных выявил 110 источников. Первоначальная проверка заголовка и аннотации привела к исключению из них по различным критериям 23 исследований. После этого из оставшихся 87 работ с учетом критериев включения и исключения в окончательный обзор было отобрано 25 статей, посвященных результатам анастомотической уретропластики без пересечения спонгиозного тела при стриктурах бульбозной/бульбо-мембразной/бульбо-пенильной частей уретры, которые были опубликованы в период с 2007 по 2023 г. (см. рисунок).
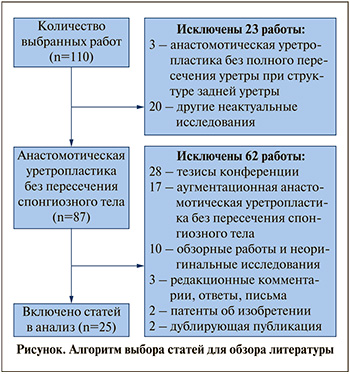
Результаты исследования. В вышеуказанных базах данных всего было найдено 25 оригинальных исследований (20 зарубежных и 5 отечественных), в которых имело место использование анастомотической уретропластики без пересечения спонгиозного тела при стриктурах бульбозной/бульбо-мембранозной/бульбо-пенильной уретры. При этом результаты двух отечественных исследований были опубликованы в зарубежной печати [27, 28]. В данной серии исследований в 22 работах применяли дорсальную технику уретропластики без пересечения спонгиозного тела и только в 3 работах – вентральную технику (табл. 1). Отсутствие сведений по некоторым пунктам в ряде исследований во многом обусловлено тем, что в таких работах информация была представлена в суммарном виде по всем типам уретропластики без выделения данных по анастомотической уретропластике без пересечения спонгиозного тела.
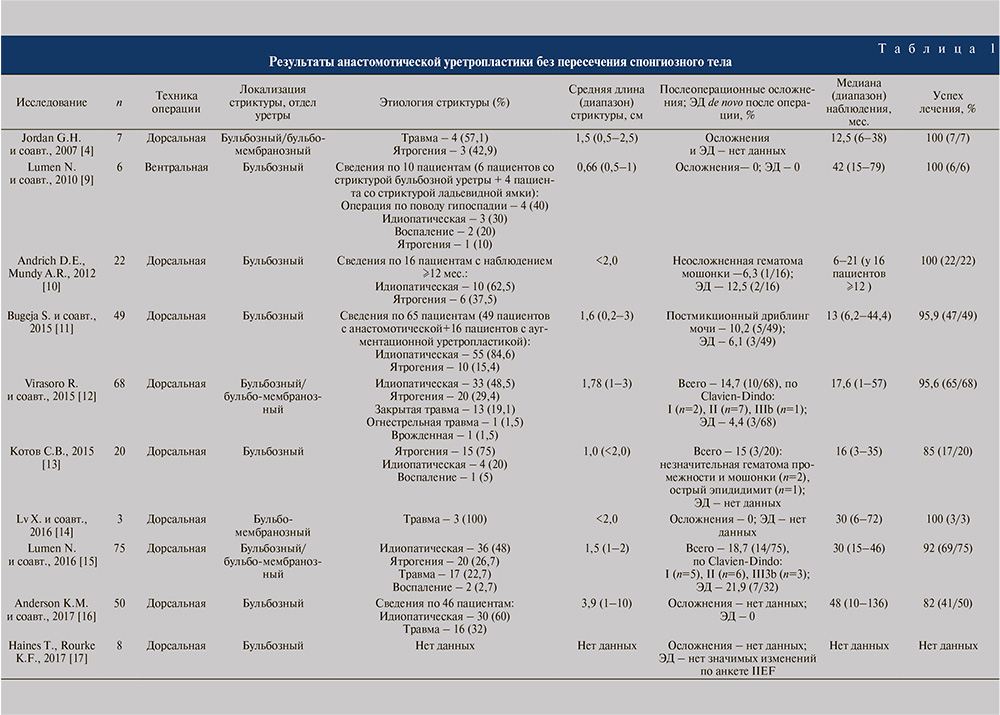
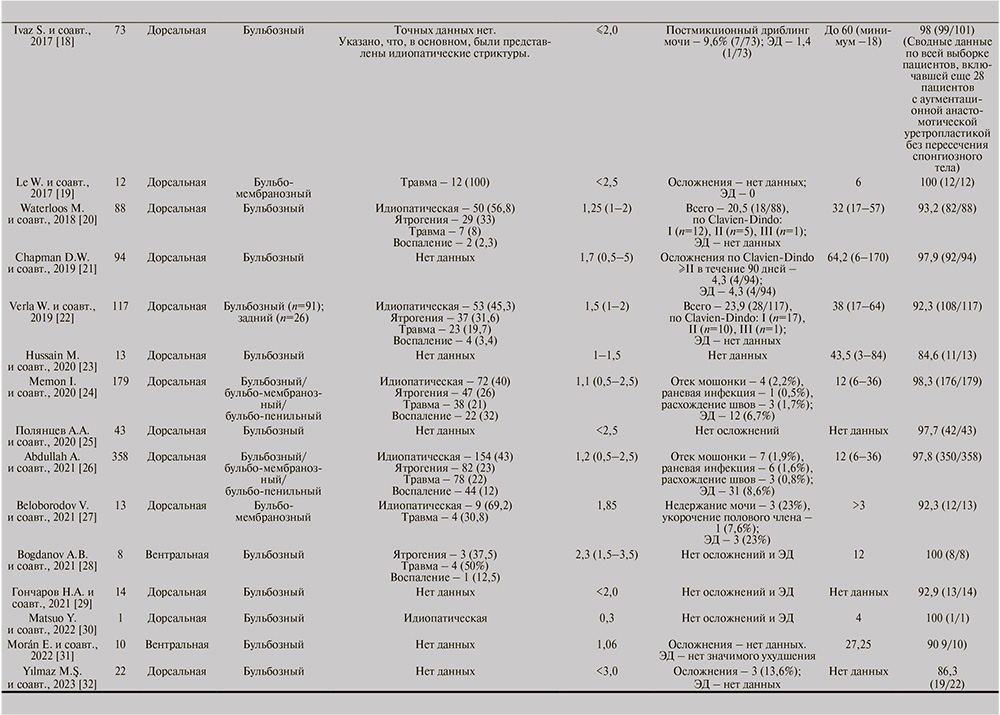
Вошедшие в обзор исследования включали от 1 до 358 пациентов со стриктурой уретры, которым выполняли анастомотическую уретропластику без пересечения спонгиозного тела. Среднее число пациентов в одном исследовании составило 54. Следует учитывать, что ряд работ включал не только пациентов, к которым применяли анастомотическую уретропластику без пересечения спонгиозного тела, но и пациентов, у которых были использованы другие варианты уретропластики. В некоторых подобных исследованиях число пациентов с анастомотической уретропластикой без пересечения спонгиозного тела составляло всего единицу среди всей когорты пациентов со стриктурой уретры. Этим обстоятельством объясняется, почему для оригинальных исследований, которые служили критериями отбора в настоящий обзор, может быть указан 1 пациент. Для таких исследований в табл. 1 общее количество пациентов (n) обозначает число только тех пациентов, у которых в данной работе была выполнена именно анастомотическая уретропластика без пересечения спонгиозного тела.
Этиологические факторы были указаны в 17 исследованиях. В большинстве (в 10 из 17) работ в качестве основной была указана идиопатическая этиология. Корреляции результатов операции с этиологическими вариантами стриктуры уретры не установлено.
Сведения о протяженности стриктуры уретры были доступны по всем включенным исследованиям, кроме одной работы. Средняя длина стриктуры уретры в подавляющем большинстве исследований составляла менее 2 см и лишь в нескольких работах превышала этот порог при максимальном значении среднего показателя 3,9 см.
Частота послеоперационных осложнений была приведена в 20 исследованиях, а ее значения в рамках одного исследования варьировались от 0 до 23,9 % (средний показатель по всем исследованиям – 8,4 %). Необходимо добавить, что в основном осложнения были легкой степени, соответствовавшие категориям I–II по классификации Clavien–Dindo.
Влияние изучаемого типа уретропластики на развитие ЭД в послеоперационном периоде оценивали в 18 исследованиях: частота ЭД de novo колебалась от 0 до 23% (среднее значение по всем исследованиям – 6,5%).
Успех лечения при анастомотической уретропластике без пересечения спонгиозного тела констатировали в 82–100% (средний показатель по всей серии исследований – 94,7%). Сроки послеоперационного наблюдения имели широкий диапазон значений – от 3 до 170 мес. При этом средний период наблюдения в рамках одного исследования составлял от 3 до 64 мес. (средний срок послеоперационного наблюдения по всем исследованиям – 24,5 мес.).
В ряде изученных работ проводилось прямое сравнение анастомотических уретропластик с пересечением и без пересечения спонгиозного тела. В большинстве таких сравнительных исследований выявлено, что для анастомотической уретропластики без пересечения спонгиозного тела характерны лучшие показатели успеха лечения и частоты сексуальных нарушений [17, 19, 20, 21, 25, 27]. Только в одной работе был отмечен более высокий показатель эффективности лечения при анастомотической уретропластике с пересечением спонгиозного тела относительно методики без пересечения спонгиозного тела [23]. В двух исследованиях получены практически одинаковые результаты при сравнении данных техник по успеху лечения [16, 29]. А недавно проведенный мета-анализ от 2023 г. показал, что по частоте рецидива стриктуры уретры после операции нет значимых различий между анастомотическами уретропластиками с пересечением и без пересечения спонгиозного тела, тогда как для методик без пересечения спонгиозного тела были характерны лучшие результаты с точки зрения сохранения сексуальной функции [33].
Обсуждение. Полученные данные свидетельствуют о том, анастомотическая уретропластика без пересечения спонгиозного тела при относительно коротких стриктурах бульбозной уретры обеспечивает высокую эффективность в коррекции стриктуры и сохранении сексуальной функции. Такие преимущества данной техники обусловлены тем, что она предполагает максимальное сохранение кровоснабжения и иннервации стенки уретры в зоне оперативного вмешательства. Тем не менее следует добавить, что потенциал анастомотической уретропластики без пересечения спонгиозного тела полностью не реализован и в перспективе результаты применения такой методики могут быть улучшены.
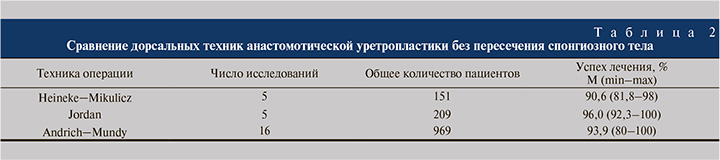
Как уже было отмечено выше, практически во всех исследованиях был применен дорсальный доступ. В настоящее время используется три варианта дорсальной техники анастомотической уретропластики без пересечения спонгиозного тела:
- техника уретропластики по принципу Heineke–Mikulicz, при которой уретру рассекают над областью стриктуры в продольном направлении и затем ушивают в поперечном направлении, не иссекая фиброзную ткань [15];
- сосудосберегающая анастомотическая пластика по технике Jordan, при которой пораженный участок слизистой уретры циркулярно резецируют с сохранением вентральной части спонгиозного тела, а концы здоровой слизистой спатулируют и соединяют путем формирования циркулярного анастомоза [4, 5];
- техника уретропластики по Andrich и Mundy [10], согласно которой после продольного рассечения уретры по дорсальной поверхности иссекают пораженную слизистую внутри просвета уретры с сохранением подлежащего спонгиозного тела и по вентральной полуокружности внутри просвета уретры формируют анастомоз между здоровыми концами слизистой уретры, а продольный разрез уретры по дорсальной полуокружности ушивают поперечно по принципу Heineke–Mikulicz.
Результаты сравнения дорсальных методик анастомотической уретропластики без пересечения спонгиозного тела по эффективности лечения приведены в табл. 2. В ряде исследований применялись 2 или 3 варианта дорсальной техники. Как видно из представленных в табл. 2 данных, успех лечения при применении различных дорсальных методик сопоставим. Однако следует учитывать, что указанные техники не применяются в равнозначных условиях и для использования каждой из методик существуют четкие показания [13].
Дорсальный доступ, на наш взгляд, обладает рядом недостатков, главным из которых является невозможность радикального иссечения зоны спонгиофиброза, так как в бульбозном отделе губчатая ткань более развита на вентральной стороне. По этой причине любые попытки повышения радикальности иссечения спонгиофиброза с дорcальной стороны приводят к образованию не узкой и линейной, а широкой и овальной форм операционной раны уретры, так как из-за минимального развития губчатой ткани на дорcальной стороне в бульбозном отделе очень сложно отделить стенку уретры от спонгиозной ткани, что может стать причиной избыточного резецирования стенки уретры и создания грубого анастомоза в данной зоне. Решить проблему полного удаления рубцовой ткани уретры была призвана методика D. E. Andrich и A. R. Mundy [10]. Однако и этот подход имеет существенные отрицательные стороны. При таком доступе полная мобилизация и разворачивание бульбозного отдела уретры для вскрытия дорсальной поверхности и последующих манипуляций на вентральной стенке уретре со стороны слизистой оболочки сопровождаются повышенной кровоточивостью в зоне оперативного вмешательства. Кроме того, из-за невозможности полного разворота уретры в данном сегменте вследствие анатомо-топографических особенностей этой области образуется узкая и глубокая операционная рана. Все отмеченные факторы существенно ограничивают обзор операционного поля и затрудняют действия хирурга, тем самым снижая возможности радикального удаления рубцово-измененных тканей уретры. Помимо этого необходимость вскрытия стенки уретры с двух сторон (с дорсальной и вентральной) дополнительно повышает риск фиброзирования стенки уретры в зоне оперативного вмешательства и, следовательно, увеличивает вероятность рецидива стриктуры уретры.
Таким образом, предложенные дорсальные методики уретропластики без пересечения спонгиозного тела не обеспечивают радикальности иссечения пораженной части уретры и сопряжены с достаточно высоким риском рецидирования стриктуры. Предложенный N. Lumen и соавт. [9] вентральный подход не решает всех этих проблем, так как он представляет собой по сути использование принципа Heineke–Mikulicz с вентральной стороны, т.е. продольное рассечение уретры над областью стриктуры на вентральной поверхности с последующим ушиванием в поперечном направлении. При этом не удается выполнить полноценное иссечение рубцовой ткани в зоне стриктуры уретры.
С учетом вышесказанного нами разработан новый подход к выполнению уретропластики без пересечения спонгиозного тела с использованием вентрального доступа, который обеспечивает более комфортные условия для обзора зоны операции, максимального иссечения пораженных тканей и полноценного соединения здоровых концов уретры [6, 34–37].
Вентральная техника обоснована с точки зрения анатомо-топографического строения уретры и ее сосудисто-нервных стволов, а также особенностей развития спонгиофиброза при стриктуре уретры. Крупные кровеносные сосуды и нервные волокна, идущие к уретре, проходят продольно и латерально от уретры. Поэтому при выполнении срединного вентрального разреза практически не страдает кровоснабжение и иннервация стенки уретры, что подтверждает обоснованность вентрального доступа [6, 34]. При этом следует помнить, что анатомически вентральная поверхность бульбозной уретры более толстая, чем дорсальная, и при ее рассечении кровотечение может быть более выраженным, что может затруднить визуализацию тканей и стать причиной связанных с этим негативных последствий. Использование провизорных швов и установка гемостатических зажимов «бульдог» на рассеченные края бульбозной уретры предотвращают значимое кровотечение и обеспечивают оптимальный визуальный обзор зоны оперативного вмешательства, так как при этом происходит пережатие мелких сосудистых веточек, имеющих перпендикулярный по отношению к стенке уретры ход и зияющих после рассечения вентральной стенки уретры [35]. Наконец, самым главным преимуществом предложенной нами техники является то, что при вентральном доступе достигается максимально полное иссечение зоны спонгиофиброза, так как в бульбозной уретре спонгиозная ткань главным образом развита именно на вентральной стороне [34]. Поэтому радикальность иссечения спонгифиброза при стриктурах бульбозной уретры может быть обеспечена только за счет вентрального подхода. При этом нами было установлено, что после иссечения рубцово-измененных тканей в стенке уретры и спонгиозном теле в бульбозном отделе уретре образуется совсем небольшой дефект самой уретры. Это объясняется тем, что в бульбозном отделе спонгиозная ткань имеет самый широкий слой по всей уретре и расположена с вентральной стороны. Вследствие этого иссечение рубцовых тканей с вентральной стороны даже в большом объеме приводит в основном к удалению спонгиозного вещества, а не стенки уретры. В результате данного обстоятельства становится возможным выполнение анастомоза концов уретры без натяжения и с сохранением достаточного калибра уретры даже в случае иссечения спонгиозной ткани в большом количестве.
Заключение. Все существующие методики анастомотической уретропластики без пересечения спонгиозного тела при коротких стриктурах бульбозной уретры позволяют достигать высоких показателей эффективности и безопасности лечения, в том числе по обеспечению сохранности сексуальной функции пациентов после оперативного вмешательства. Анастомотическая уретропластика без пересечения спонгиозного тела превосходит по ключевым критериям аналогичную операцию с пересечением спонгиозного тела. С учетом относительно небольшого мирового опыта применения данной методики необходимы дальнейшие исследования по изучению ее возможностей и перспектив широкого клинического применения. В числе возможных путей совершенствования данного вида уретропластики может быть рассмотрена предложенная нами вентральная техника.



