Пролапс митрального клапана (ПМК) — синдром, обозначающий прогибание (выгибание, провисание) створок клапана в полость левого предсердия во время систолы левого желудочка при наличии или в отсутствие митральной регургитации [1]. Установлено много причин, приводящих к синдрому пролабирования, которые условно подразделяют на 3 группы [2].
1. ПМК с миксоматозной пролиферацией:
— первичный;
— семейный;
— несемейный;
— при синдроме Марфана;
— при других заболеваниях соединительной ткани.
2. ПМК без миксоматозной пролиферации:
— заболевания коронарных сосудов;
— ревматическая болезнь сердца;
— кардиомиопатии;
— «разболтанные» створки митрального клапана (МК).
3. Нормальный вариант, обозначаемый как ПМК.
— неточная аускультация;
— «эхокардиографическая болезнь сердца».
Если 40 лет назад частота первичного ПМК в детской популяции составляла 12—17%, то по последним данным, она не превышает 2,4% [3]. Это связано с усовершенствованием диагностических, в первую очередь эхокардиографических критериев. В нашей стране до сих пор существует гипердиагностика ПМК у детей и подростков. Часто нормальный вариант ошибочно принимают за синдром ПМК, что, безусловно, отражается на психическом здоровье, качестве жизни детей и подростков, приводит к необоснованным ограничениям и терапевтическим мероприятиям и в конечном итоге — ятрогенному заболеванию.
Согласно Фрамингемскому исследованию диагноз ПМК может быть поставлен только при наличии 2 диагностических признаков: аускультативных и эхокардиографических [4].
К аускультативным признакам относят:
— изолированные щелчки (клики);
— сочетание щелчков с позднесистолическим шумом;
— изолированный позднесистолический шум.
Эхокардиографические признаки. Диагностика ПМК основана на визуализации прогибания одной или обеих створок МК более 2 мм за линию фиброзного кольца в парастернальной проекции длинной оси левого желудочка. Изолированное прогибание створок только в проекции 4 камер с верхушки не является эхокардиографическим критерием ПМК, поскольку представляет вариант нормального движения клапана.
Толщина створки, превышающая 3 мм, служит признаком миксоматозной пролиферации клапана.
Материал и методы
Нами за период с 2005 по 2009 г. обследованы 1734 детей и подростков (764 мальчика и 970 девочек) в возрасте от 7 до 18 лет с направляющим диагнозом ПМК. Диагноз ПМК (в том числе на основании данных эхокардиографии — ЭхоКГ у 865 детей) устанавливали в различных учреждениях Москвы.
Помимо физикального обследования всем детям проведена эхокардиографическая визуализация МК на ультразвуковых аппаратах Toshiba Nemio и Vivid 7. Диагноз ПМК ставили при наличии 2 главных признаков — аускультативного и эхокардиографического. Величину митральной регургитации определяли по отношению максимальной площади регургитантного потока к площади левого предсердия (RJA/LAA) в процентах. К легкой митральной недостаточности относили RJA/LAA менее 20%, к умеренной — 20—40%, к тяжелой — ≥40% [5].
Результаты и обсуждение
Результаты обследования 1734 детей представлены в табл. 1.
Таблица 1. Характеристика обследованных детей
Только у 558 (32,17%) пациентов диагноз ПМК был подтвержден на основании аускультативного и эхокардиографического критериев. Таким образом, ПМК по утвержденным критериям выявляется, по крайней мере, в 3 раза реже, чем предполагалось.
Верифицированный ПМК наблюдался в 2,7 раза чаще у девочек. У 308 детей подтвержденный синдром ПМК не сопровождался миксоматозной дегенерацией створок, о чем свидетельствовала нормальная толщина створок МК по данным ЭхоКГ. Критерий миксоматозной пролиферации створок обнаруживался у 250 детей (158 девочек и 92 мальчиков).
Распределение пациентов с верифицированным диагнозом синдрома ПМК в зависимости от возраста, пола и миксоматозной пролиферации створок представлено на рис. 1.
Миксоматозные изменения створок выявлялись чаще у мальчиков, чем у девочек. Частота выявления миксоматозной дегенерации росла с увеличением возраста (рис. 2).
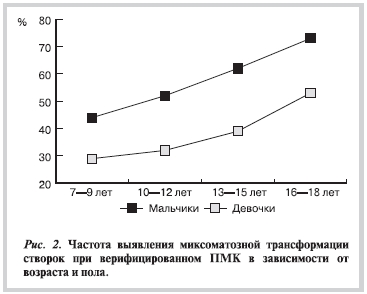
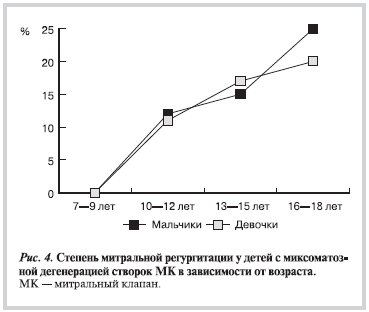
Митральная регургитация при миксоматозе створок выявлялась у 53 детей и начинала обнаруживаться после 10 лет. Величина ее не превышала 20—25%. Митральная регургитация выявлялась одинаково часто у мальчиков и девочек (рис. 3).
Степень митральной регургитации как у мальчиков, так и девочек увеличивалась с возрастом (рис. 4).
На основании обследования родителей, консультации генетика, а также оценки признаков соединительнотканной дисплазии определены следующие варианты ПМК (табл. 2).
Таблица 2. Варианты верифицированного у детей и подростков ПМК
Примечание. ПМК — пролапс митрального клапана; МК — митральный клапан.
Чаще всего наблюдался семейный ПМК, который по данным генеалогического анамнеза имел рецессивный или доминантный тип наследования. При аутосомно-доминантном типе наследования гены синдрома картированы на хромосомах 16p12.1 (OMIM 157700), p11.2 (OMIM 607829) и 13 [3]. Только у 6 мальчиков был предположен Х-сцепленный рецессивный вариант миксоматозной дегенерации МК.
Первичный (идиопатический) ПМК, как и ПМК при недифференцированной дисплазии МК, представляют собой варианты фенотипического континуума переходных состояний [6]. Важно отметить, что в отличие от взрослых, у детей и подростков ПМК обычно протекает без миксоматозной трансформации створок.
С точки зрения континуума переходных состояний нами выделен ПМК как вариант астенической конституции. Он обнаруживался у 149 детей и подростков. Этот довольно часто встречаемый вариант пролабирования МК (26,7% среди всех детей с верифицированным ПМК) имеет благоприятное течение. ПМК выявляется у детей астенического телосложения без признаков заболевания сердца. У детей с астеническим (h. leptosomicus; греч. leptos тонкий, нежный + soma тело) типом телосложения продольные размеры преобладают над поперечными; конечности длинные, шея длинная, тонкая, мышцы развиты слабо; реберный угол острый (меньше 90°). Дети не имеют жалоб, активно занимаются спортом. У детей данной группы частота выявления соединительнотканных аномалий не превышает условно порогового значения. Оценка гипермобильности суставов по шкале Beighton составляет от 0 до 4 баллов.
При аускультации определяется характерная для ПМК звуковая симптоматика, чаще в виде изолированных щелчков или в сочетании с позднесистолическим шумом. Щелчки и шум лучше выслушиваются в положении пациента стоя или после небольшой физической нагрузки. На электрокардиограмме отсутствуют нарушения ритма сердца и проводимости.
ЭхоКГ выявляет прогибание створок, соответствующее I и очень редко — II степени (пролабирование створок МК на 3—6 мм). Суммарный показатель толщины митральных створок у девочек составляет 24,2±1,27 мм, у мальчиков 23,1±1,55 мм. Миксоматозная пролиферация створок наблюдается редко (у 4,6% всех детей с верифицированным ПМК). Митральная регургитация отсутствует. В 17,8% случаев выявляется диагональная трабекула в левом желудочке.
Вегетативный статус (по данным исходного вегетативного тонуса и кардиоинтервалографии) характеризуется как симпатикотонический. В большинстве случаев определяются нормальная вегетативная реактивность и избыточное вегетативное обеспечение деятельности. Физическая работоспособность (по данным велоэргометрии) соответствует показателям здоровых детей.
При повторных ЭхоКГ по мере взросления ребенка ПМК постепенно исчезает.
Связанное с возрастом уменьшение глубины прогибания створок обусловлено биохимическими изменениями структуры коллагена, которые приводят к повышению жесткости компонентов соединительной ткани в МК.
В 1178 (67,9%) случаях диагноз пролапса не соответствовал утвержденным критериям. Обычно у таких детей выслушивался «невинный» систолический шум, связанный с подклапанным аппаратом МК (эктопическое крепление хорд, нарушенное их распределение) или аномальным расположением трабекул левого желудочка.
В 110 (6,34%) случаях определялись аускультативные признаки, сходные с таковыми при ПМК. Причины звуковых феноменов, ошибочно воспринимаемых при аускультации как ПМК, были следующими.
1. Изолированные систолические щелчки:
• небольшая аневризма межпредсердной перегородки;
• небольшая аневризма межжелудочковой перегородки;
• пролапс трикуспидального клапана;
• плевроперикардиальные спайки.
2. Аортальные щелчки изгнания:
• клапанный стеноз аорты;
• дилатация корня аорты;
• артериальная гипертензия.
3. Легочные щелчки изгнания:
• клапанный стеноз легочной артерии;
• дилатация легочной артерии;
• легочная гипертензия.
4. Средне- и позднесистолические шумы:
• стеноз полулунных клапанов (клапанный стеноз аорты или легочной артерии);
• дилатация аорты или легочной артерии выше клапана;
• увеличение левожелудочкового выброса (брадикардия, атриовентрикулярная блокада, лихорадка, анемия, тиреотоксикоз, физическая нагрузка у здоровых детей).
В 40,0% (694 детей и подростков) случаев диагноз ПМК был поставлен на основании данных ЭхоКГ без аускультативного подтверждения. Данная ситуация в настоящее время широко обсуждается в литературе. Многие авторы называют ее «эхокардиографическая болезнь сердца». Этот термин означает обнаружение того или иного «заболевания сердца» при неправильном проведении исследования или неадекватной оценке полученных результатов [2].
При ПМК ошибки эхокардиографической диагностики возникают в следующих ситуациях:
— неправильное выведение верхушечной позиции, когда передний контур фиброзного кольца МК оказывается выше, а створки МК ниже, что создает впечатление пролапса [7];
— обнаружение провисания створок только в проекции 4 камер с верхушки сердца в отсутствие выгибания створок за линию фиброзного кольца в парастернальной проекции длинной оси. По мнению авторов, прогибание клапана в 4-камерной проекции является нормальной геометрией створок и не отражает признак заболевания [3];
— особая геометрия движения передней митральной створки, когда обнаруживается нормальный прогиб у ее основания [8].
По нашему мнению, у детей и подростков следует выделять «пролапс МК как вариант нормального развития сердца», иными словами, физиологический ПМК. Предпосылками к выделению физиологического ПМК служат морфологические особенности аппарата МК и его соединительнотканных структур:
• продолжающееся развитие МК в постнатальном онтогенезе, направленное на улучшение его запирательной функции;
• у детей створки и сухожильные хорды развиваются быстрее, чем фиброзное кольцо;
• соединительнотканные образования МК у детей, в отличие от взрослых, обладают значительно большей эластичностью и растяжимостью;
• вариабельность регуляторных механизмов иннервации клапанных структур, усиливающаяся в пре- и пубертатном периодах.
Физиологический ПМК как вариант нормального развития сердца не сопровождается специфической звуковой симптоматикой, жалобами и протекает бессимптомно. У детей отсутствуют признаки соединительнотканной дисплазии, вегетативных нарушений и других соматических отклонений. При наблюдении в катамнезе пролапс створок по мере развития ребенка исчезает, т.е. является возрастно-зависимым феноменом. Такие дети не нуждаются в лечении и в отсутствие других противопоказаний (синдром Вольфа—Паркинсона—Уайта, аритмия) могут активно заниматься спортом.
Заключение
На основании проведенных исследований показано, что пролапс митрального клапана у детей и подростков встречается значительно реже, чем предполагалось. Из 1734 пациентов синдром пролапс митрального клапана по верифицированным критериям подтвержден только у 32,2% детей. В остальных случаях имелась гипердиагностика синдрома, связанная с неправильно проведенной аускультацией или эхокардиографическим исследованием («эхокардиографическая болезнь сердца»). Учитывая конституциональные и физиологические особенности детского и юношеского организма, мы выделили 2 формы пролапса митрального клапана, свойственные данному возрасту: пролапс митрального клапана как вариант астенической конституции и физиологический пролапс митрального клапана. Обе формы имеют широкое распространение и являются нормальным состоянием для детской популяции.



