Введение
За последние десятилетия во всем мире отмечается демографическое старение населения, что привело к увеличению числа людей пожилого и старческого возраста с полиморбидной патологией. Эта тенденция стала серьезной проблемой для систем здравоохранения и социальной защиты всех стран [1, 2]. Действительно люди пожилого и старческого возраста имеют функциональные, когнитивные нарушения, нуждаются в уходе, чаще подвержены госпитализации, риску преждевременного летального исхода [2]. Обеспечение адекватных и соответствующих медицинских и социальных услуг этим группам населения имеет важное значение [3, 4].
Здоровое старение зависит от способности организма поддерживать резервные возможности органов и систем [5]. Комплексная гериатрическая оценка (КГО) представляет собой мультидисциплинарный диагностический процесс, определяющий когнитивные, физические, функциональные, социальные возможности пациента [2–4]. Основная концепция КГО предполагает своевременное выявление симптомов, которые могут приводить к снижению физических, функциональных, когнитивных способностей, увеличивать риск инвалидности, потребности в уходе, летального исхода для формирования мультидисциплинарной командой индивидуальных целей и задач лечебно-диагностического и реабилитационного процессов, направленных на улучшение качества и продолжительности жизни пациента [2–4]. В КГО входит оценка физического, функционального, когнитивного, психологического, социального статусов, риска падений и переломов, статуса питания, сопутствующих заболеваний и полипрагмазии, формирование индивидуального плана лечебно-диагностических и реабилитационных мероприятий [2–4].
Со старением населения растет и распространенность гериатрических синдромов, возраст-ассоциированных заболеваний. Одно из них – остеопороз, характеризующийся низкой костной массой и нарушением микроархитектоники костной ткани, приводящими к низкоэнергетическим переломам, а также к снижению качества жизни и увеличению летальности [6]. Согласно критериям Всемирной организации здравоохранения (ВОЗ), пациенты с Т-критерием минеральной плотности костной ткани (МПКТ) ниже -1 стандартных отклонений (SD) и меньше -2,5 SD относятся к категории больных остеопенией и остеопорозом соответственно [7].
Саркопения – это заболевание скелетных мышц, которое проявляется потерей мышечной массы, силы и функции, что приводит к снижению функциональной активности, формированию инвалидности, увеличению потребности в постороннем уходе. Европейская рабочая группа по саркопении у пожилых людей (European Working Group on Sarcopenia in Older People) пересмотрела практическое клиническое определение и согласованные диагностические критерии в 2018 г. (EWGSOP2) [8]. Затем в 2019 г. Азиатская рабочая группа по саркопении (AWGS) также обновила указанные пороговые значения [9]. Согласно рекомендациям EWGSOP2, при постановке диагноза саркопении учитываются сила, масса и функция мышц. При наличии снижения мышечной силы ниже критической точки ставится диагноз «вероятная саркопения» (probable sarcopenia). При наличии снижения мышечной силы и индекса аппендикулярной мышечной массы ставится диагноз «подтвержденная саркопения» (confirmed sarcopenia). При наличии снижения силы, массы и функции мышц ставится диагноз «тяжелая саркопения» (severe sarcopenia) [8].
По мнению Ю.А. Сафоновой (2019), улучшение качества жизни должно быть приоритетом любых мероприятий по профилактике и лечению саркопении у стареющего населения; необходим комплексный мультидисциплинарный подход [10]. Ряд авторов указывают на полиморбидность как отягощающий фактор прогрессирования саркопении [11–13]. Следует отметить, что мышечная, костная и жировая ткани на фоне старения и полиморбидной патологии редко поражаются изолированно и независимо друг от друга. Эти ткани связаны сложными гормональными, метаболическими, механическими путями взаимной регуляции. Выделяют сочетание саркопении и ожирения – саркопеническое ожирение, сочетание саркопении и остеопороза – остеосаркопения, сочетание саркопении, остеопороза и ожирения – остеосаркопеническое ожирение [14]. Хотя большинство современных работ посвящено изучению саркопении и сопутствующих изменений состава костной и жировой тканей у гериатрических пациентов, эти патологические процессы могут диагностироваться и у более молодых пациентов [15].
По данным Ю.Г. Самойловой и соавт. (2024), у пациентов с саркопенией наблюдалось более низкое содержание жировой, мышечной и клеточной массы, индекса аппендикулярной массы, жидкости, белков и минералов. По мнению авторов, саркопения является одной из важных медико-социальных проблем и сопровождается неблагоприятными исходами. Сочетание саркопении и СД 2 типа (СД2) может способствовать быстрому развитию макро- и микроангиопатий и повышать риск сердечно-сосудистых осложнений [13].
Комбинация остеопении/остеопороза и саркопении впервые обсуждалась в 2009 г. [16], а с 2017 г. ее стали называть остеосаркопенией [17]. Остеосаркопения приводит к снижению функциональной активности, недостаточности питания и когнитивным нарушениям, что ведет к повышенному риску падений, переломов, снижению качества жизни, увеличивает потребность в уходе, летальность [18].
Тем не менее взаимосвязь между остеосаркопенией и физической активностью, когнитивными функциями, статусом питания у людей пожилого и старческого возраста до конца не изучена.
Цель исследования: оценить когнитивные функции, физическую активность, статус питания у людей пожилого и старческого возраста с вероятной остеосаркопенией.
Методы
В исследование вошли 337 человек пожилого и старческого возраста (средний возраст – 78,0±7,4 года). У всех участников проводился сбор жалоб, анамнеза жизни, заболеваний, определялись антропометрические показатели (рост, вес, индекс массы тела [ИМТ]). Проводилась КГО с определением физического, функционального, когнитивного статусов [2]. Силу хвата кисти оценивали с помощью ручного кистевого динамометра (ДК-50, Россия); при этом значение менее 27 кг указывает на низкую мышечную силу для мужчин и менее 16 кг – для женщин [8], что определялось как вероятная саркопения. Скорость ходьбы на 4 метра определяли по стандартной методике, при этом значение менее 0,8 м/с указывает на низкую физическую работоспособность [8]. Индекс Barthel (повседневная активность, включающая десять основных видов деятельности, причем диапазон баллов по шкале составляет от 0 до 100, при этом более низкие значения означают большую зависимость от других) [2]. Индекс Lawton (инструментальная активность, включающая восемь областей, связанных с выполнением задач, оценивается по шкале от 0 до 8, при этом более низкие баллы указывают на более низкие способности) [2]. Проводили измерение статического и динамического баланса с помощью теста «Встань и иди» (Time Up and Go) по стандартной методике, где время больше 14 секунд означает наличие риска падений и необходимость вспомогательных средств для ходьбы [2]. Когнитивные способности измерялись с помощью краткой шкалы психического статуса (Mini Mental State Examination, MMSE) с оценочными баллами от 0 до 30, где количество баллов 24 и меньше указывает на когнитивные нарушения [2]. Настроение оценивалось по пятибалльной гериатрической шкале депрессии (GDS-5), а депрессия определялась, когда оценка по GDS-5 превышала или равнялась 2 баллам [19]. Состояние питания оценивали с помощью краткой шкалы оценки питания (MNA-SF) и баллами от 0 до 14, оценка между 8 и 11 – риск недоедания, менее 8 – недостаточность питания [20].
МПКТ поясничного отдела позвоночника (L2–L4), шейки бедренной кости и всего бедра оценивали с помощью двухэнергетической рентгеновской абсорбциометрии (DEXA) на аппарате Norland-XR 46, США. Если МПКТ была ниже -1SD или -2,5SD хотя бы по одному из этих трех измерений, ставились диагноз «остеопения» или «остеопороз» в соответствии с критериями ВОЗ [7]. Вероятную остеосаркопению определяли как сочетание остеопороза и вероятной саркопении.
С помощью тестов Колмогорова–Смирнова и Шапиро–Уилка проводили оценку нормальности распределения переменных. Так как данные не соответствовали нормальному распределению, при дальнейшем статистическом анализе использовались непараметрические методы. Непрерывные переменные выражались в виде медианы и квартилей (Me [LQ; HQ]). Категориальные данные выражались в абсолютных числах и процентах (n [%]). Значимость различий между группами оценивали с помощью U-критерия Манна–Уитни и критерия Крускала–Уоллиса для непрерывных переменных, и критерия хи-квадрат для категориальных переменных. Статистический анализ проводился с использованием SPSS 21.0. (SPSS Inc., США). Значение p<0,05 считалось статистически значимым.
Результаты
Медианный возраст участников исследования составил 78,0 [71,0; 85,0] лет при соотношении женщин и мужчин 68,5:31,5% (табл. 1). Обследуемые были без ожирения (ИМТ – 23,5 [21,0; 25,9] кг/м2). Индекс коморбидности Charlson составил 2,0 [1,0; 4,0] балла; большинство пациентов себя обслуживали самостоятельно (индекс Barthel – 95,0 [85,0; 100,0]), только 9,5% участников имели индекс Barthel меньше 60 (нуждались в уходе); у 58,8% отмечалась низкая мышечная сила, 50,4% пациентов имели низкую скорость ходьбы. У 28,5% выявлены когнитивные нарушения, 72,4% имели нормальный статус питания, 22,9% находились в группе риска по недостаточности питания и 4,7% страдали от недостаточности питания.

По силе хвата кисти участники исследования были разделены на две группы: группа с нормальной силой хвата кисти и группа с вероятной саркопенией (табл. 2). У 139 (41,2%) участников была нормальная сила хвата кисти, у 198 (58,8%) – вероятная саркопения. Индекс коморбидности Charlson, индекс Barthel, индекс Lawton, MMSE, GDS-5, MNA-SF, сила хвата кисти, скорость ходьбы, тест Time Up and Go показали значимо худшие значения в группе с вероятной саркопенией (р<0,05). Нутритивный статус был значимо хуже в группе с вероятной саркопенией как по параметрам MNA-SF: 14,0 [12,0; 14,0] против 12,0 [11,0; 14,0] баллов (р=0,009), так и по частоте встречаемости риска недоедания и недоедания (р<0,001).
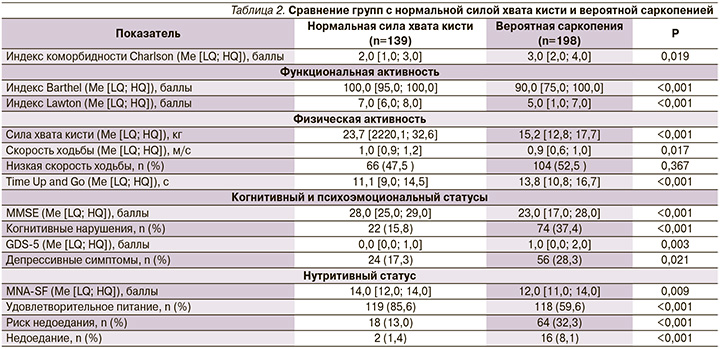
По МПКТ все участники исследования были разделены на три группы (табл. 3): нормальная МПКТ (n=23; 6,8%), остеопения (n=124; 36,8%) и остеопороз (n=190; 56,4%). Сила хвата кисти, тест Time Up and Go, MMSE показали значимые различия между этими группами. Однако по нутритивному статусу, измеренному с помощью шкалы MNA-SF, статистически значимых различий не наблюдалось.
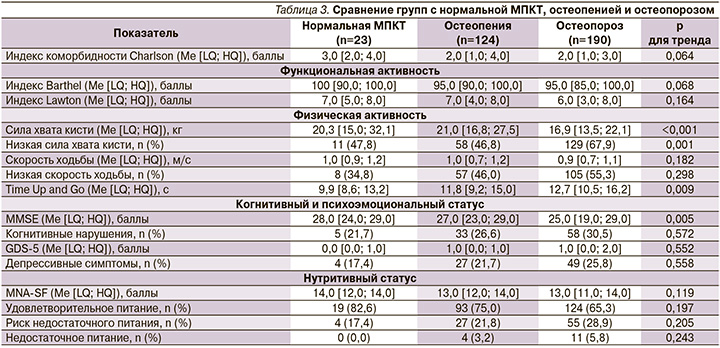
Всю группу участников исследования по МПКТ и силе хвата кисти мы разделили на 4 группы: 1-я группа – участники с нормальной МПКТ/остеопенией и нормальной силой хвата кисти; 2-я – с остеопорозом и нормальной силой хвата кисти; 3-я – с нормальной МПКТ/остеопенией и вероятной саркопенией; 4-я группа – с остеопорозом и вероятной саркопенией (вероятная остеосаркопения). В связи с тем что нормальные значения МПКТ были всего у 23 человек, а у наших обследованных T-критерий был ≥-1,6SD и отсутствовали переломы, мы посчитали возможным объединить в одну группу по костной плотности лиц с нормальной МПКТ и остеопенией.
В 1-ю группу вошли 78 (23,1%) человек, 61 (18,1%) – во 2-ю, 69 (20,5%) в 3-ю, 129 (38,3%) – в 4-ю группу (табл. 4).

При межгрупповом сравнении наблюдались статистически значимые различия по индексу коморбидности Charlson, индексу Barthel, MMSE, GDS-5, MNA-SF.
Обсуждение
Остеосаркопения, относительно новый гериатрический синдром, определяется как сочетание низкой костной плотности (остеопороза/остеопении) и саркопении [1]. В последние годы этому заболеванию уделяется больше внимания из-за того, что оно может стать серьезной глобальной медико-социальной проблемой. По мнению G. Schröder et al. (2023), остеопороз у пожилых людей часто сопровождается саркопенией. Это приводит к функциональным ограничениям и высокому риску падений и травм [21]. Этиология остеосаркопении сложная и ассоциирована с несколькими факторами, связывающими функцию мышц и костей, включая генетику, возраст, воспаление и ожирение [22].
Наше исследование показало, что среди людей пожилого и старческого возраста 78 (23,1%) участников имели нормальные уровни МПКТ или остеопению (без переломов, с показателями МПКТ выше -1,6 SD) и нормальную силу хвата кисти, у 69 (20,5%) человек наблюдалась вероятная саркопения и нормальная МПКТ/остеопения, у 129 (38,3%) участников отмечены остеопороз и вероятная саркопения (вероятная остеосаркопения). Тогда как у 147 (43,6%) участников была нормальная МПКТ/остеопения и у 190 (56,4%) человек был остеопороз.
В группе с вероятной остеосаркопенией достоверно был самый высокий индекс коморбидности Charlson (3,0 [2,0; 5,0] балла); встречаемость нарушений когнитивных функций составила 35,7%, депрессия наблюдалась у 29,5% пациентов, риск недостаточности питания у 36,4%, недостаточное питание у 12,4%.
В соответствии с рекомендациями EWGSOP2 критериями диагноза «подтвержденная саркопения» являются снижение мышечных силы и массы. Массу скелетных мышц измеряют с помощью DEXA или биоимпедансного анализа [8]. Особо следует отметить, что в рекомендациях EWGSOP2 введена концепция вероятной саркопении при наличии низкой мышечной силы. Консенсус экспертов EWGSOP2 призывает медицинских работников, лечаших пациентов с риском саркопении, предпринять действия, которые будут способствовать ее раннему выявлению и лечению [8].
Хотя в настоящее время продолжаются споры о целесообразности использования силы хвата кисти для оценки общей функции мышц и/или функции мышц нижних конечностей, тем не менее в международных руководствах данный параметр рекомендуется в качестве первичного скринингового теста на саркопению [23].
В нашем исследовании мы определяли наличие вероятной саркопении с помощью силы хвата кисти. Среди участников у 198 (58,8%) человек была выявлена вероятная саркопения, у 129 (38,3%) – вероятная остеосаркопения.
Y.H. Kuo et al. (2019) показали, что на Тайване среди населения в возра-сте от 60 до 70 лет распространенность саркопении составляла около 10% и увеличивалась до 30% среди населения в возрасте 80 лет и старше [24]. Исследование B.W.J. Pang et al. (2021), проведенное в Юго-Восточной Азии в Сингапуре, показало, что распространенность остеосаркопении составляла 17,3% у населения в возрасте 65 лет и старше и увеличивалась до 25,5% в возрастной группе 75 лет и старше [25].
В нашем исследовании распространенность остеосаркопении оставалась относительно высокой (38,3%), что можно объяснить сопутствовавшими заболеваниями, факторами образа жизни, а также различиями в диагностических методах.
Кости и мышцы связаны не только физически, но и химически, а также метаболически. Общие патофизио-логические особенности, такие как возрастная жировая инфильтрация и изменения дифференцировки стволовых клеток, еще раз подчеркивают тесную связь между саркопенией и остеопорозом [17, 22]. Таким образом, в последние годы остеосаркопения привлекает больше внимания медицинского сообщества из-за ее связи с неблагоприятными исходами, такими как повышенный риск падений, переломов, функциональные нарушения, развитие синдрома старческой астении, инвалидность и летальные исходы [1, 5, 16–18, 22, 26].
Однако в исследовании S. Balogun et al. (2019) смертность в течение 10 лет не различалась между пациентами с вероятной остеосаркопенией (остеодинапения [osteodynapenia]) и подтвержденной остеосаркопенией (osteosarcopenia) [27].
По данным Н. Shimada et al. (2023), у пожилых людей остеосаркопения связана со снижением физических функций, подвижности и равновесия, что приводит к ограничениям повседневной и инструментальной активностей и в конечном итоге способствует инвалидности [28]. Кроме того, остеосаркопения может увеличивать риск синдрома старческой астении [2, 26].
Мы обнаружили, что участники с вероятной остеосаркопенией имели худшие физические функции (сила хвата кисти, скорость ходьбы, тест Time Up and Go), чем другие группы. Н. Shimada et al. (2023) показали, что между остеопорозом и саркопенией существуют общие механизмы, такие как гормональные изменения и хроническое вялотекущее воспаление, влияющие на здоровье как костей, так и мышц. Остеосаркопения, поражающая костно-мышечную систему, увеличивает риск падений, переломов и необходимость ухода [28].
Согласно данным М. Ebrahimpur et al. (2020), саркопения и остеопороз связаны с когнитивными нарушениями [29]. H.S. Öztorun et al. (2022) показали, что остеосаркопения более тесно связана с физической и когнитивной недостаточностью, синдромом старческой астении и летальным исходом [30]. Ряд исследований обнаружили, что остеосаркопения независимо связана с когнитивными нарушениями и имеет более высокое отношение шансов, чем остеопороз или саркопения в отдельности [31, 32].
По данным Х. Chen et al. (2021), на развитие когнитивных нарушений и остеосаркопении влияет ряд факторов, включая окислительный стресс, снижение физической активности, недостаточное питание и возрастное хроническое вялотекущее воспаление. Примечательно, что окислительный стресс может вызывать клеточную дисфункцию, что в конечном итоге приводит к снижению когнитивных функций и скелетно-мышечной дегенерации, присущей остеосаркопении. Более того, возрастное хроническое вялотекущее воспаление, являющееся общим признаком обоих состояний, может нарушать важнейшие физиологические процессы, усугубляя когнитивные нарушения и способствуя многогранным дегенеративным процессам, присущим остеосаркопении [33].
На статус питания могут влиять различные факторы, такие как индивидуальное состояние здоровья и социально-экономические факторы, рацион питания, его усвоение и обмен макро- и микронутриентов. Важно отметить, что лечение недостаточности питания требует междисциплинарного подхода с участием медицинских и социальных работников [34, 35].
Адекватное питание необходимо для поддержания здоровья костно-мышечной системы. Остеосаркопения, поражающая костно-мышечную систему, может приводить к снижению аппетита и физической активности [36], а недостаточность питания способствует потере мышечной и костной массы, тем самым усугубляя остеосаркопению [1, 6, 22]. И остеосаркопения, и саркопения нуждаются в комплексном подходе к терапии, а решение проблемы недостаточного питания должно включать как меры в области питания, так и более широкие медицинские, психологические и социальные аспекты [27].
J. Reiss et al. (2019) показали, что по сравнению с группой без остеосаркопении у пациентов с остеосаркопенией наблюдались большие нарушения физической работоспособности и равновесия. В этом исследовании саркопения определялась как низкий индекс аппендикулярной мышечной массы в сочетании с низкой мышечной силой или низкой физической работоспособностью [37]. W. Sepúlveda-Loyola et al. (2020) обнаружили, что остеосаркопения встречается чаще и связана с худшим состоянием питания, чем изолированный остеопороз или саркопения [38].
В работе S.X. Sui et al. (2022) выявлена тесная двусторонняя связь между остеосаркопенией и когнитивными функциями [39], хотя точная причинно-следственная связь до сих пор не выяснена.
В нашем исследовании группа с вероятной остеосаркопенией по сравнению с тремя другими группами показала более низкие показатели шкалы GDS-5 (1,0 [0,0; 2,0] балл), хотя существенной разницы во встречаемости депрессивных симптомов не было. Интересно, что K.-S. Park et al. (2021) обнаружили, что процент депрессивного настроения имеет тенденцию быть выше в случае остеосаркопении по сравнению с остеопорозом или только саркопенией [40]. Кроме того, ряд исследователей сообщили о связи остеосаркопении с симптомами депрессии, что можно объяснить негативным влиянием физического здоровья на психический статус. Депрессия может также вызывать снижение физической функции, тем самым усугубляя симптомы остеосаркопении [18, 40]. Снижение физической функции из-за остеосаркопении может приводить к социальной изоляции и снижению активности, что способствует депрессии. И наоборот, депрессия влияет на физическую активность, уровень гормонов и метаболизм костной ткани, потенциально усугубляя остеопороз и саркопению [1, 40, 41].
Такое взаимодействие между остео-саркопенией, саркопенией и когнитивными функциями требует комплексного лечебно-диагностического подхода.
В связи с этим комплексная гериатрическая оценка и раннее выявление снижения мышечной силы и снижения МПКТ необходимы для формирования индивидуальных лечебно-диагностических и реабилитационных мероприятий.
Выводы
1. У 78 (23,1%) участников были нормальная МПКТ/остеопения и нормальная сила хвата кисти, у 69 (20,5%) – нормальная МПКТ/остео-пения и вероятная саркопения, у 61 (18,1%) – остеопороз и нормальная сила хвата кисти и у 129 (38,3%) – остеопороз с вероятной саркопенией (вероятная остеосаркопения).
2. В группе с вероятной остеосаркопенией достоверно был самый высокий индекс коморбидности Charlson (3,0 [2,0; 5,0] балла); встречаемость нарушений когнитивных функций составила 35,7%, депрессия наблюдалась у 29,5% пациентов, риск недостаточности питания у 36,4%, недостаточное питание у 12,4%.
3. В связи с наличием у пациентов с остеосаркопенией пожилого и старческого возраста нарушений когнитивных функций, низкой функцио-нальной активности, нарушений статуса питания необходимо раннее проведение комплексной гериатрической оценки и своевременная разработка терапевтических и реабилитационных мероприятий для повышения качества и продолжительности жизни.



