Дивертикул чашечки представляет собой кистозную полость, располагающуюся в пределах почки, которая выстлана переходным эпителием и имеет сообщение с чашечкой или, реже, с лоханкой [1]. Данная аномалия развития впервые была описана Rayer в 1841 г., она может быть множественной; наиболее часто дивертикул бывает связан с верхней чашечкой почки.
Встречаемость дивертикула чашечки у детей составляет 3,3 на 1000 человек [2]. Данное заболевание одинаково часто встречается как у мальчиков, так и у девочек, наличие дивертикула в обеих почках отмечается крайне редко [3].
Причины, вызывающие образование дивертикула, могут быть как врожденными, так и приобретенными. Врожденный дивертикул развивается в случае сохранения одной из уретеральных ветвей в эмбриогенезе при формировании почки, которые в норме должны редуцироваться [4]. Причиной приобретенных дивертикулов могут стать изолированные абсцессы кортикального слоя почки с прорывом в одну из чашечек, камни чашечки или инфекция, фиброз или стеноз перешейка чашечки, травма почки, спазм или дисфункция сфинктера вокруг малых чашечек [5, 6]. Пузырно-мочеточниковый рефлюкс также может быть одной из причин формирования патологии. Попадание инфекции в паренхиму почки за счет рефлюкса может приводить к формированию микроабсцесса, повреждению паренхимы и возникновению дивертикула [7].
Небольшие дивертикулы обычно протекают бессимптомно и обнаруживаются случайно при проведении УЗИ, КТ или МРТ. Однако присоединение инфекции с образованием камней приводит к росту образования, возникновению гематурии, лейкоцитурии и появлению боли [6].
 Обследование пациентов начинается с проведения УЗИ, однако подтвердить диагноз возможно с помощью внутривенной урографии, КТ или МРТ [1]. Отмечена высокая роль диуретической ренографии в диагностике дивертикула чашечки почки, по эффективности сравнимой с КТ, но характеризуется меньшей дозой облучения и позволяет оценивать одновременно функцию почки [8]. В отсутствие конкрементов или осадка в полости дивертикула одним из основных рентгенологических симптомов, по нашему мнению, является наличие уровня контраста в полости образования. В работе российских авторов указывается, что использование диуретиков при проведении УЗИ данной категории пациентов может быть весьма информативным способом дифференциальной диагностики простых солитарных кист и дивертикула чашечки или лоханки [9]. Другие зарубежные авторы основную роль в дифференциальной диагностике отводят рентгеноконтрастным и радиоизотопным методам [1, 8].
Обследование пациентов начинается с проведения УЗИ, однако подтвердить диагноз возможно с помощью внутривенной урографии, КТ или МРТ [1]. Отмечена высокая роль диуретической ренографии в диагностике дивертикула чашечки почки, по эффективности сравнимой с КТ, но характеризуется меньшей дозой облучения и позволяет оценивать одновременно функцию почки [8]. В отсутствие конкрементов или осадка в полости дивертикула одним из основных рентгенологических симптомов, по нашему мнению, является наличие уровня контраста в полости образования. В работе российских авторов указывается, что использование диуретиков при проведении УЗИ данной категории пациентов может быть весьма информативным способом дифференциальной диагностики простых солитарных кист и дивертикула чашечки или лоханки [9]. Другие зарубежные авторы основную роль в дифференциальной диагностике отводят рентгеноконтрастным и радиоизотопным методам [1, 8].
Дивертикулы почечной чашечки, протекающие бессимптомно, требуют динамического УЗ-контроля. Показаниями к хирургическому вмешательству служат обострение пиелонефрита, боль, прогрессивное увеличение в размерах, образование абсцесса и уросепсис [1, 2].
В настоящее время для оперативного лечения применяются лапароскопический доступ, ретроперитонеоскопический доступ с коагуляцией эпителиальной поверхности дивертикула, чрескожный доступ [10] или гибкая уретерореноскопия для удаления камней из полости дивертикула [11]. Использование роботической техники также является перспективным методом лечения данного патологического состояния у взрослых и детей [12, 13]. В отечественной литературе Н. Р. Акрамов и соавт. [14] описали однотроакарный ретроперитонескопический доступ в лечении дивертикула чашечки ребенка с хорошим результатом. В зарубежной литературе также обсуждается лечение небольших дивертикулов у детей, располагающихся в толще паренхимы почки. В этом случае рекомендуют использовать эндоскопические методы, при больших образованиях с тонкой паренхимой – лапароскопический метод лечения [15].
В данной работе мы хотим продемонстрировать наш первый опыт хирургического лечения дивертикула средней чашечки ребенка 8 лет с применением ретроперитонеоскопического доступа.
В консультативно-диагностическое отделение НИИ НДХиТ в октябре 2017 г. обратились родители девочки 8 лет. Из анамнеза известно, что с 2-летнего возраста ребенок наблюдается в поликлинике по месту жительства по поводу солитарной кисты левой почки. По данным УЗИ, проведенного с интервалом в 6 мес., исходный размер кисты составлял около 10 мм, в возрасте 7 лет – уже 20 мм.
На момент обращения пациента в НИИ НДХиТ образование достигло 32 мм. Клинически заболевание никак себя не проявляло. С учетом быстрого увеличения размеров полости был заподозрен дивертикул, сообщающийся с чашечно-лоханочной системой (ЧЛС). Рекомендовано рентгеноурологическое обследование на базе НИИ НДХиТ.
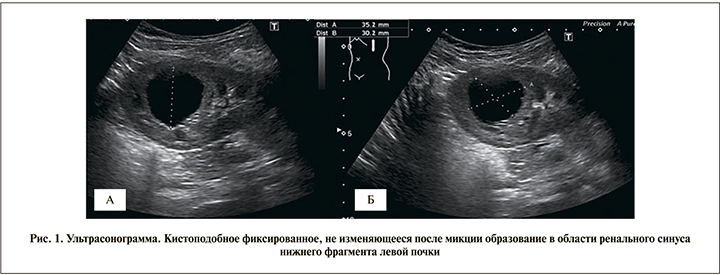
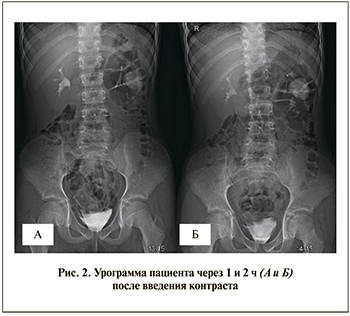
При проведении УЗИ брюшной полости и забрюшинного пространства в центральной части левой почки выявлено кистозное образование размером 33–35 мм. Определить наличие сообщения с ЧЛС не представлялось возможным, диуретическая нагрузка не приводила к значимым изменениям размеров полости (рис. 1). Выполнена КТ с контрастированием с отсроченными обзорными рентгеновскими снимками через 1 и 2 ч (рис. 2).
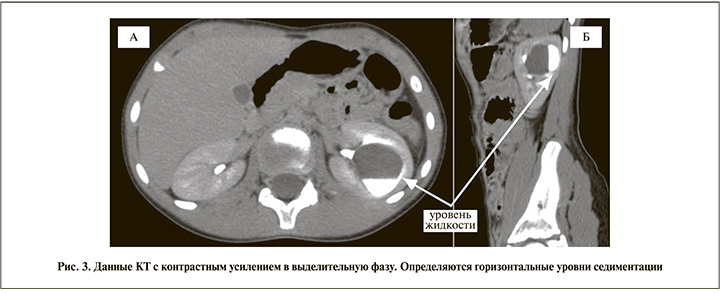
На серии КТ почек и мочевыводящих путей, выполненных с внутривенным мультифазным контрастным усилением (нативная, артериальная, нефрографическая, выделительная фазы): почки обычно расположены, нормальных размеров и формы. Паренхима правой почки не изменена. Отмечается кистоподобное образование в паренхиме левой почки, в центральных ее отделах, с четкими округлыми контурами, без явной капсулы. Содержимое его однородное, плотностью в нативной фазе около 16 HU. Размерами: сагиттально до 35 мм, поперечно до 28 мм, вертикально до 34 мм. Образование расположено парапельвикально, истончает паренхиму на уровне своего расположения и, вероятно, имеет связь с полостью ЧЛС. В выделительной фазе исследования контраст появляется в полости образования, расположен с расслоением и образованием горизонтального уровня седиментации (рис. 3). Наличие уровня последней считаем одним из патогномоничных признаков дивертикула. По результатам КТ и отсроченных рентгеновских снимков визуализировалось резкое расширение средней группы чашечек (дивертикулоподобное), оттесняющее верхнюю и нижние группы. Микционная цистография пузырно-мочеточниковый рефлюкс не выявила.
На основании полученных данных был поставлен диагноз «дивертикул средней чашечки левой почки». Показанием к оперативному лечению стало наличие быстрого роста дивертикула с 20 до 35 мм за последний год.
Проведено хирургическое лечение: ретроперитонеоскопическая резекция стенки дивертикула, ушивание сообщения со средней чашечкой, аргоноплазменная абляция стенки дивертикула, стентирование левой лоханки.
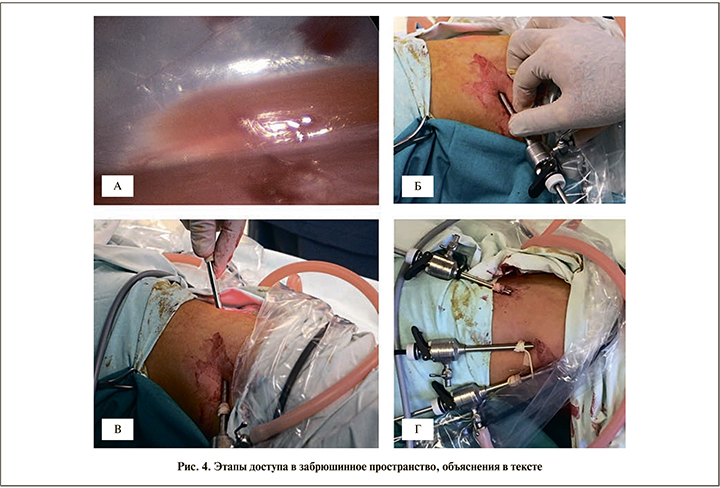
 Выполнена смотровая цистоскопия цистоскопом № 12 Сh: патологии в мочевом пузыре не обнаружено, устья мочеточников расположены в типичном месте, сокращаются хорошо, смыкаются полностью. В устье левого мочеточника проведен катетер 3 Сh до лоханки. Пациент был уложен на здоровый бок с подложенным валиком под поясничную область. Первый троакар установлен в костовертебральном углу. Создан ретроперитонеум с давлением газа 10 мм рт.ст., визуализирована m. psoas (рис. 4, а), рабочее пространство создавалось с помощью камеры (рис. 4, б), движениями которой в стороны осуществлялась мобилизация париетальной брюшины. Второй троакар был установлен по передней подмышечной линии в области гребня подвздошной кости (рис. 4, в), третий троакар – по средней подмышечной линии между двумя предыдущими (рис. 4, г).
Выполнена смотровая цистоскопия цистоскопом № 12 Сh: патологии в мочевом пузыре не обнаружено, устья мочеточников расположены в типичном месте, сокращаются хорошо, смыкаются полностью. В устье левого мочеточника проведен катетер 3 Сh до лоханки. Пациент был уложен на здоровый бок с подложенным валиком под поясничную область. Первый троакар установлен в костовертебральном углу. Создан ретроперитонеум с давлением газа 10 мм рт.ст., визуализирована m. psoas (рис. 4, а), рабочее пространство создавалось с помощью камеры (рис. 4, б), движениями которой в стороны осуществлялась мобилизация париетальной брюшины. Второй троакар был установлен по передней подмышечной линии в области гребня подвздошной кости (рис. 4, в), третий троакар – по средней подмышечной линии между двумя предыдущими (рис. 4, г).
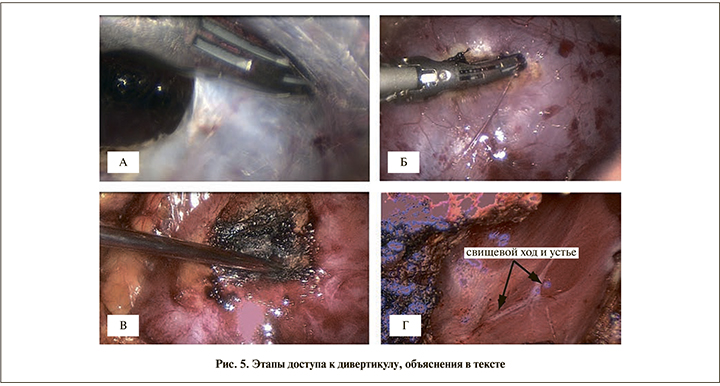
С помощью ультразвуковой коагуляции вскрыта фасция Герота (рис. 5, а), мобилизован латеральный край левой почки. Паренхима над дивертикулом коагулирована (рис. 5, б), выполнена пункция паренхимы для подтверждения наличия полости (рис. 5, в). Стенка дивертикула максимально вскрыта для обеспечения широкого доступа. Выполнена ревизия полости и обнаружено место, похожее на устье, на боковой стенке последнего. От устья тянулся небольшой белесый свищевой ход в сторону дна полости, который играл роль клапана и препятствовал обратному поступлению мочи в среднюю чашечку, что, по нашему мнению, привело к повышению давления внутри и стало причиной быстрого роста дивертикула (рис. 5, г).
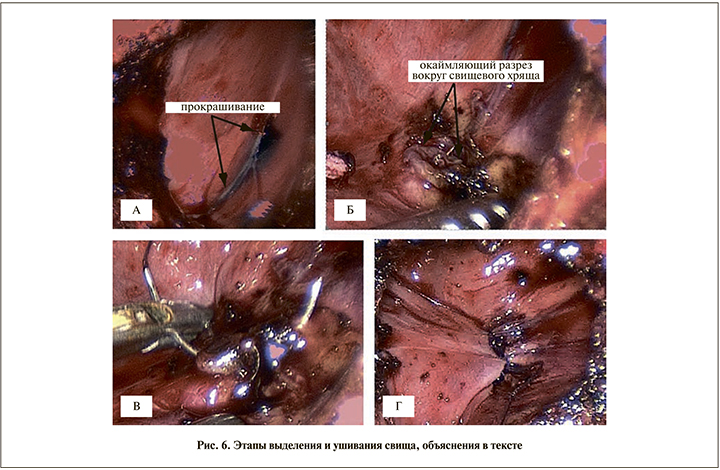
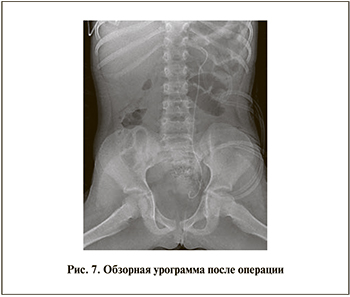
После введения индигокармина по мочеточниковому катетеру отмечено прокрашивание свищевого хода (рис. 6, а). Произведен окаймляющий разрез вокруг свища (рис. 6, б) и ушивание вворачивающимися швами свищевого хода (рис. 6, в), место свища укрыто вторым рядом швов за слизистую дивертикула викрил 5,0 (рис. 6, г). Края вскрытой паренхимы и полость дивертикула обработаны аргоноплазменной коагуляцией. Установлено два дренажа: один – в полость дивертикула, другой – в паранефральную клетчатку. Выполнена цистоскопия, мочеточниковый катетер удален, проведен внутренний JJ-стент в левую лоханку (рис. 7). В мочевой пузырь установлен уретральный катетер 12 Сh, получена моча с геморрагическим компонентом. Продолжительность операции составила 120 мин, кровопотеря – 200 мл. В течение первых суток по страховочным дренажам отошло 70 мл серозно-геморрагического отделяемого, на 2-е сутки – 20 мл, на 3-и отделяемое практически отсутствовало и дренажи были удалены. При контрольном УЗИ признаков наличия жидкости в околопочечном пространстве не выявлено. Вертикализация пациента начата с 3-х суток. Моча, поступавшая по уретральному катетеру, стала практически светлой к 5-м суткам. На 7-е сутки уретральный катетер был удален, взят контрольный анализ крови, мочи и пациент был выписан домой. Внутренний стент удален через 1 мес. При выполнении контрольного УЗИ почек через 2 мес. после операции отмечалось значительное уменьшение полости дивертикула до 15 мм, кровоток в почке определялся до кортикального слоя.
Таким образом, учитывая локализацию и размеры образования, в данном случае было оправданно применение ретроперитонеоскопического доступа, что позволило получить хороший результат.
Заключение
- Дивертикул чашечки почки – редкая патология, и для подтверждения диагноза целесообразно проведение КТ, МРТ или радиоизотопной ренографии.
- Показанием к оперативному лечению служит быстрый рост образования и присоединение осложнений.
- Использование диуретиков при проведении УЗИ не приводит к значимым изменениям размеров полости дивертикула.
- Ретроперитонеоскопическая резекция дивертикула больших размеров может быть одним из методов выбора лечения данной патологии.



