Введение. В 2021 г. вследствие налагаемых пандемией новой коронавирусной инфекции ограничений число вновь зарегистрированных случаев туберкулеза в целом снизилось, но одновременно отмечено утяжеление их структуры; также существенно возросла смертность от туберкулеза. Данная тенденция зарегистрирована как в Российской Федерации, так и, согласно докладам Всемирной организации здравоохранения, в других странах [1].
Известный французский хирург и уролог Г. Марион в начале XIX в. писал: «До появления противотуберкулезных препаратов почечный туберкулез был чрезвычайно част, каждый пятый коечный больной страдал почечным туберкулезом, более трети всех почечных нагноений были туберкулезного происхождения. В 80% туберкулез почек осложнялся туберкулезом мочевого пузыря» [2]. Создание противотуберкулезных препаратов кардинально изменило ситуацию, однако в течение длительного времени урогенитальный туберкулез (УГТ) по-прежнему был основной локализацией в структуре заболеваемости внелегочными формами туберкулеза [3–5]. В литературе наблюдается большой разброс статистических данных по эпидемиологии и структуре УГТ, что отчасти объясняется разночтением понятий. S. Chandran et al. [6] диагностировали туберкулез почек у 32,4% больных УГТ, яичко и его придаток были поражены у 24,3% пациентов, и туберкулез эндометрия нашли у 21,6% больных. Прочие локализации и их сочетание были диагностированы у оставшихся 21,7% пациентов [6]. В 2014 г. на Украине УГТ занимал второе место (после костно-суставного) и составлял 29,5% [7]. В двух центрах Шри-Ланки с 2000 по 2019 г. выявлены 83 пациента с УГТ; мужчин было 54,9%, у 26,7% из них диагностирован туберкул яичка и его придатка [8].
Большой пул больных УГТ теряется, поскольку в случае сочетания туберкулеза органов дыхания и урогенитального пациент учитывается только как больной туберкулезом легких. Вместе с тем повсеместно отмечают рост сочетанных случаев туберкулеза [9–10]. Так, по данным [11], каждый третий больной туберкулезным орхоэпидидимитом имел также активный туберкулез органов дыхания. Другие авторы нашли, что туберкулез яичка и придатка сочетается с активным туберкулезом легких в половине наблюдений, а туберкулез почек диагностировали у 80–85% больных туберкулезным орхоэпидидимитом [12].
Туберкулез органов мочеполовой системы не теряет актуальности. Регистрируемое падение заболеваемости урогенитальным туберкулезом в значительной степени обусловлено несовершенством учета этой нозологии.
Материалы и методы. Проведено ретроспективное когортное сравнительное неинтервенционное исследование структуры заболеваемости урогенитальным туберкулезом (УГТ) в Сибирском и Дальневосточном федеральных округах. Были изучены статистические отчеты (форма № 8) субъектов Российской Федерации, входящих в зону курации ФГБУ «Новосибирский НИИ туберкулеза» Минздрава России по заболеваемости внелегочными формами туберкулеза за период с 2008 по 2015 г., всего по 456 пациентам, а также данные расширенных опросников, составленных специально для выполнения настоящего исследования. В соответствии с указанием Росздрава РФ «Об оказании организационно-методической помощи субъектам Российской Федерации по вопросам предупреждения туберкулеза» № 1214-У/85 от 07.10.2003» СФО и ДФО входят в зону курации ФГБУ «Новосибирский НИИ туберкулеза» Минздрава России. Зона курации охватывает Республики Алтай, Бурятия, Тыва, Хакасия, Саха; Алтайский, Забайкальский, Красноярский, Камчатский, Приморский и Хабаровский края; Иркутскую, Кемеровскую, Новосибирскую, Омскую, Томскую, Амурскую, Магаданскую, Сахалинскую области, а также Еврейскую автономную область и Чукотский автономный округ, всего 21 регион. Также проанализированы амбулаторные карты 95 больных УГТ, находившихся на учете в Новосибирском областном противотуберкулезном диспансере на 01.01.2022.
Полученные в ходе исследования данные статистически обработаны с помощью пакета прикладных программ «Microsoft Office, 2007», Biostat 2009. Различия между группами определялись с использованием критерия χ2. Гипотеза об отсутствии статистически значимого влияния фактора отвергалась при р>0,05.
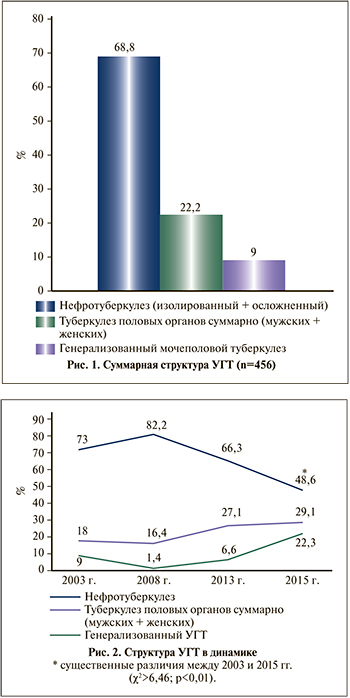
Результаты. Анализ структуры урогенитального туберкулеза в период с 2003 по 2015 г. позволил установить, что в целом лидирующее место занимал туберкулез мочевой системы – 314 (68,8%) наблюдений. Из них у 290 (92,4%) больных диагностирован изолированный нефротуберкулез. Туберкулез мужских и женских половых органов суммарно занял второе место – 101 (22,2%) пациент. Генерализованный мочеполовой туберкулез зарегистрирован у 41 больного, что составило 9% от всех случаев УГТ (рис. 1).
Анализ заболеваемости УГТ в динамике показал, что если с 2003 по 2008 г. доля нефротуберкулеза увеличилась на 12,6%, то с 2008 г. отмечено неуклонное достоверное снижение удельной доли туберкулеза почек: 2008 г. – 82,2%; 2015 г. – 48,6% (χ2=12,71; р=0,0004), что наглядно демонстрирует рис. 2.
Процент больных половым туберкулезом и генерализованными формами, напротив, стал больше. Так, если в 2003 г. доля больных туберкулезом половых органов составляла 18% (18 наблюдений), то в 2015 г. уже зарегистрировано 30 (29,1%) больных. Данные различия оказались на уровне отчетливой тенденции (χ2=3,46; р=0,06). В 2015 г. отмечена вспышка генерализованных форм УГТ – 23 (22,3%) случая, что примерно в 2,5 раза больше, чем в 2003 (n=9; 9%) и 2008 гг. (n=7; 6,6%) (χ2> 6,46; р<0,01). Полученные данные иллюстрирует табл. 1.
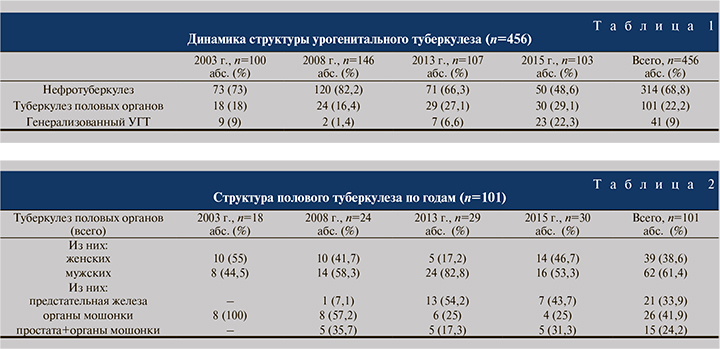
Анализ таблицы показывает, что колебания структуры УГТ с течением времени значительны и они отличаются от среднего. Поэтому ошибочно оценивать данные суммарно за длительный период времени, как это сделано во многих литературных источниках.
Суммарно туберкулез гениталий за весь период наблюдения обнаружен у каждого пятого больного мочеполовым туберкулезом – 101 (22,2%) пациент, причем женщин было в 2 раза меньше, чем мужчин (38,6 и 61,4% соответственно), данные представлены в табл. 2 и на рис. 3.
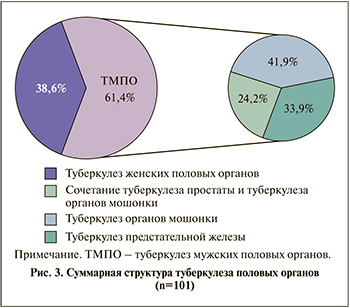
Как следует из таблицы, в разные годы преобладала та или иная форма УГТ, однако в целом за весь период исследования туберкулез простаты изолированно или в сочетании с органами мошонки диагностирован в 58,1% наблюдений, туберкулез яичка и его придатка соответственно в 66,1%.
Распространенность полового туберкулеза среди мужчин и женщин по годам была практически одинаковой, за исключением необъяснимого всплеска заболеваемости туберкулезом мужских половых органов в 2013 г., когда были взяты на учет 24 (82,8%) пациента, что и обусловило суммарную статистическую диспропорцию.
Никакой закономерности в частоте выявления туберкулеза тех или иных половых органов мужчин установить не удалось. Доля туберкулеза предстательной железы колебалась от 0 в 2003 г. и 7,1% в 2008-м до 54,2% в 2013 г., в среднем составив 33,9% от всего мужского генитального туберкулеза. Возможно, это обусловлено внедрением новых технологий идентификации микобактерий туберкулеза.
В 2003 г. туберкулез органов мошонки диагностирован 100% мужчин больных туберкулезом половых органов. В 2013 и 2015 гг. в 4 раза реже – 25%. Суммарно за все годы наблюдения диагноз туберкулеза органов мошонки установлен 26 больным, что составило 41,9% от всего мужского генитального туберкулеза. Сочетание туберкулеза органов мошонки и предстательной железы также существенно колебалось – от 17,3 до 35,7%. Генерализованный УГТ диагностирован с минимальной долей 1,4% в 2008 г., далее отмечена тенденция к росту с максимальным показателем в 2015 г. – 22,3% (χ2=29,38; р<0,0001).
На 01.01.2022 в Новосибирском областном противотуберкулезном диспансере на учете фтизиоуролога состояли 95 больных туберкулезом мочевой и мужской половой систем. Среди них 34 (35,8%) был диагностирован туберкулез почек, 42 (44,2%) – изолированный туберкулез мужских половых органов, у остальных 19 (20,0%) мужчин наблюдался генерализованный мочеполовой туберкулез, то есть одновременное поражение органов мочевой и половой систем. Таким образом, 62 пациентам диагностирован туберкулез мужских половых органов – у 42 (67,7%) изолированный, у 19 (30,7%) с одновременным нефротуберкулезом.
ВИЧ-инфекция суммарно обнаружена у 23 (24,2%) больных урогенитальным туберкулезом, причем среди больных туберкулезом почек ВИЧ-коинфекция диагностирована у 7 (20,6%) больных, среди пациентов с мужским половым туберкулезом – у 9 (21,4%), а при генерализованном урогенитальным туберкулезе ВИЧ-инфекция обнаружена почти в 2 раза чаще – 7 (36,8%) пациентов.
Структура изолированного полового туберкулеза мужчин была следующей: туберкулезный орхоэпидидимит – 8 (19,0%) пациентов, туберкулез простаты – 17 (40,5%), туберкулез предстательной железы в сочетании с туберкулезом яичка и его придатка диагностировали также 17 (40,5%) пациентам. Следовательно, суммарно простата поражена у 34 (80,9%) пациентов, что показывает ее бльшую уязвимость по отношению к M. tuberculosis. Однако при коинфекции с ВИЧ чаще вовлекались яичко и его придаток. Среди ВИЧ-инфицированных больных туберкулезом половых органов мужчин орхоэпидидимит был диагностирован у 5 (55,6%), туберкулез простаты – у 1 (11,1%), сочетанное поражение простаты и яичка и его придатка выявлено у 3 (33,3%). Таким образом, яичко и его придаток были суммарно вовлечены в 88,9% (8 больных) случаев.
Обсуждение. Клиническая картина УГТ, включая туберкулез половых органов мужчин, неспецифична. Симптомы туберкулеза придатка и его яичка схожи с таковыми при онкологических заболеваниях органов мошонки, перекрутом яичка, бактериальным орхоэпидидимитом. Опасаясь пропустить заболевание, требующее ургентного хирургического вмешательства, врачи оперируют до 70% больных туберкулезом придатка и яичка до подтверждения диагноза и, соответственно, до начала терапии [13], в то время как современное поликомпонентное противотуберкулезное лечение, начатое на ранней стадии заболевания, позволяет добиввться консервативного излечения 95% больных туберкулезным орхоэпидидимитом [14].
Помочь заподозрить туберкулез может локализация пальпируемого уплотнения: туберкулез обычно сначала развивается в хвосте придатка яичка, поскольку это область более высокого кровоснабжения, к тому же стоит первой на пути мочевого рефлюкса [15]. В отличие от опухоли для инфекционного процесса более типичен постепенный переход воспаления с придатка на яичко [15–17]. Первичные опухоли придатка встречаются в 10 раз реже, чем опухоли яичка, которые имеют тенденцию вовлекать придаток яичка в запущенных стадиях заболеваний [18].
Диагностика туберкулеза яичка и его придатка трудна. Лучевые методы малоинформативны и дают основания только для подозрения на туберкулез; для верификации диагноза требуется обнаружение M. tuberculosis в дериватах половых желез или операционном материале и/или наличие характерных гистологических признаков [19–20].
Клиническая картина туберкулезного орхоэпидидимита существенно варьируется в зависимости от времени исследования и региона. Туберкулезный эпидидимит может возникать внезапно с типичной клиникой острого бактериального орхоэпидидимита. Острый дебют наблюдается, по данным разных авторов, с частотой от 40 до 67% [21–22]. Вместе с тем возможно малоили даже бессимптомное течение туберкулеза органов мошонки, когда поводом для обращения к врачу служит бесплодие или случайно обнаруженное уплотнение в мошонке [23].
Для иллюстрации приводим клиническое наблюдение. Больной Ж. 38, социально благополучный работающий женатый мужчина без вредных привычек, случайно обнаружил безболезненное уплотнение придатка левого яичка. Поскольку никаких других жалоб пациент не отмечал, температура тела оставалась нормальной, общее самочувствие не менялось, ухудшения половой жизни не было, он своей находкой пренебрег. В течение 2 лет состояние оставалось стабильным, затем присоединилась боль, придаток и яичко резко увеличились в размере. При поступлении: яичко и придаток слева пальпируются в едином конгломерате, плотные, поверхность бугристая, пальпация болезненна, локальная гипертермия. Ранее туберкулезом пациент не болел. Имел тесный контакт с больным туберкулезом легких родственником 3 года назад. На обзорной рентгенограмме органов грудной клетки патологических изменений не выявлено. Результаты анализов мочи и крови: в пределах нормы. Проба манту с 2 ТЕ – гиперэргическая (папула 19 мм). Пальцевое ректальное исследование: простата обычных размеров и формы, бороздка сохранена, пальпация безболезненна.
Дифференциальный диагноз проводили в первую очередь с раком. Однако с учетом постепенного течения заболевания, семейного контакта с больным туберкулезом, положительной туберкулиновой пробы, а также визуализации при ультразвуковом исследовании гипоэхогенного очага в придатке склонились к диагнозу «туберкулезный орхоэпидидимит»; назначили комплексную терапию. Динамика на фоне лечения была незначительной, поэтому через месяц противотуберкулезной полихимиотерапии пациенту выполнили орхэктомию слева. Удаленное яичко с придатком показано на рис. 4.

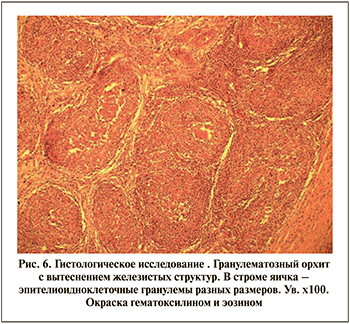
Патоморфологическое исследование подтвердило туберкулез яичка и его придатка; гистологическая картина микропрепаратов показана на рис. 5 и 6.

В послеоперационном периоде лечение было продолжено по стандартному режиму, рана зажила первичным натяжением. Пациент полностью поправился.
Заключение. Таким образом, в отсутствие типичной клинической картины только высокий уровень настороженности позволит заподозрить туберкулез, выполнить весь спектр диагностических манипуляций и своевременно установить туберкулез половых органов мужчин. Нами отмечена тенденция к генерализации УГТ: частота одновременного поражения органов мочевой и мужской половой системы увеличилась за 7 лет с 9 до 23%, различие высоко статистически значимо. Начиная с 2003 г. отмечено достоверное увеличение удельной доли полового туберкулеза: 2003 г. – 18,0%; 2015 г. – 51,4% (χ2=12,71; р=0,0004).
Больные урогенитальным туберкулезом длительное время находятся под наблюдением урологов с ошибочными диагнозами, и только когда заболевание примет необратимый характер и потребует хирургического вмешательства, патоморфологическое исследование операционного материала расставит точки над i.



