Введение. Врожденная киста семенного пузырька является редким урологическим заболеванием. Если порок возник на 4–5-й неделе эмбрионального развития, когда зачаток почки не отдифференцировался из вольфовых протоков, наблюдается аномалия мочевой и половой систем. В более поздние сроки, когда зачатки почки уже выделились из вольфовых пртоков, возможны аномалии развития только мочевой или половой системы [1–3] C.P. Sheih et al. [1] при обследовании 280 тыс. детей старше 2,5 лет у 13 обнаружили кистозные образования в малом тазу в сочетании с агенезией ипсилатеральной почки, но только у 6 из них диагностирована истинная киста семенного пузырька. Заболеваемость, по их данным, составляет 0,0046%. Установлено, что при комбинированных аномалиях мочевой системы и внутренних половых органов порок развития всегда наблюдается на одной и той же стороне. Установить аномалии половых органов при жизни порой почти невозможно [2–5].
Только с введением в урологическую практику рентгенологических методов исследования стало возможной прижизненная диагностика пороков семенных пузырьков. В литературе описываются различные сочетания аномалий мочевой и половой систем [6–11]. Мы придерживались рабочей схемы аномалий развития мочевыводящих и семенных путей, предложенной B. Guizetti et al. [12]:
- Аплазия и гипоплазия почек и мочеточников без дефекта семенных путей.
- Аплазия и гипоплазия почек и мочеточников с дефектами семенных путей: а) полный дефект семенных путей (одно- и двусторонний); б) частичный дефект семенных путей (одно- и двусторонний).
- Нормальное развитие почек и мочеточников при наличии дефекта семенных путей.
В доступной отечественной литературе мы не нашли упоминаний о кистах семенных пузырьков у детей [4, 6, 8, 9, 13, 14]. Приводим наши наблюдения.
Клиническое наблюдение 1
Ребенок М. 3,5 лет направлен в клинику детской хирургии г. Рязани 07.02.1982 с диагнозом «острый аппендицит». Из анамнеза известно, что болеет 2 недели отмечал боли внизу живота, болезненные мочеиспускание и акт дефекации.
При поступлении состояние средней тяжести, температура тела – 39°С, лейкоцитоз и выраженный палочкоядерный сдвиг. Со стороны органов грудной полости патологии не обнаружено. Живот вздут, болезненный при пальпации над лоном. Симптомов раздражения брюшины нет. При ректальном исследовании справа в тазу определено резко болезненное образование размером 3,5×3,0 см, флюктуация. Диагноз – «острый деструктивный аппендицит, абсцесс дугласова пространства». Под наркозом трансректально абсцесс был вскрыт и дренирован. Послеоперационное течение гладкое.
 В декабре 1982 г. ребенок поступил в клинику с болями внизу живота и с жалобами на боли в прямой кишке, болезненный акт дефекации. С диагнозом «рецидив абсцесса малого таза» пациент был прооперирован (вскрытие и дренирование абсцесса трансректальным доступом).
В декабре 1982 г. ребенок поступил в клинику с болями внизу живота и с жалобами на боли в прямой кишке, болезненный акт дефекации. С диагнозом «рецидив абсцесса малого таза» пациент был прооперирован (вскрытие и дренирование абсцесса трансректальным доступом).
В августе 1983 г. ребенок вновь поступил в клинику детской хирургии Рязани с высокой температурой тела, болями внизу живота и в прямой кишке, невозможностью дефекации в течение 4 сут. При пальцевом исследовании выше предстательной железы справа определено резко болезненное, объемное образование размером 3,5×4,0 см. Абсцесс малого таза вскрыт и дренирован. Через 2 недели ребенок выписан под амбулаторное наблюдение.
В феврале 1984 г. ребенок вновь госпитализирован в клинику в экстренном порядке с жалобами на боли внизу живота и в прямой кишке. При УЗИ обнаружено, что правая почка у ребенка отсутствует. На экскреторных урограммах справа функции почки нет. Слева хорошо виден контраст в чашечно-лоханочной системе, мочеточнике и мочевом пузыре. При этом мочевой пузырь отдавлен опухолевидным образованием влево. Заподозрен гнойный процесс в гидронефротически измененной дистопированной почке (пионефроз?) справа.
10.02.1984 выполнена операция: нижняя срединная лапаротомия. При ревизии малого таза справа обнаружено округлое, эластичное образование размером 3,5×3,5×2,5 см, расположенное между задней боковой стенкой мочевого пузыря и прямой кишкой. Образование с большим трудом выделено из спаек и удалено. Забрюшинное и дугласово пространства дренированы. Патологогистологическое заключение: нагноившаяся киста семенного пузырька справа.
Послеоперационный период протекал без осложнений.
Заключительный диагноз: нагноившаяся киста семенного пузырька справа, агенезия правой почки.
Выписан на 12-е сутки с выздоровлением. Наблюдался в течение 10 лет. Рецидива заболевания не было.
Клиническое наблюдение 2
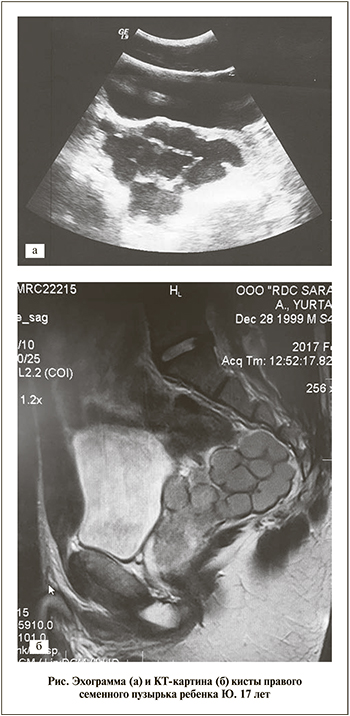
Ребенок Ю. 17 лет поступил в клинику детской хирургии 26.10.2017 с жалобами на боли внизу живота, затрудненное мочеиспускание. Из анамнеза известно, что ребенок наблюдался в течение года в г. Саранске по поводу объемного образования малого таза справа, аплазии правой почки. Состояние при поступлении удовлетворительное. Со стороны органов грудной и брюшной полостей патологии нет. Артериальное давление – 110/60 мм рт.ст. Почки не пальпируются, мочится свободно, половой член обычных размеров. Оба яичка в мошонке. Справа придаток яичка несколько уплотнен, фиксирован только в области верхнего полюса яичка. Семявыводящий приток пальпируется до пахового канала справа. На экскреторных урограммах отсутствует функция правой почки. Слева функция почки хорошая, изменений со стороны чашечно-лоханочной системы нет. На цистограмме мочевой пузырь отдавлен влево объемным образованием.
Данные УЗИ органов мочевой и половой системы от 27.02.2017. Правая почка на обычном месте не определяется. Левая почка размером 140×65 мм расположена на обычном месте, контуры ровные, толщина паренхимы – 19 мм. Чашечно-лоханочная система незначительно расширена. Мочевой пузырь наполнен, объем его составляет 400 мл, стенки ровные. Предстательная железа: размер – 41×29×35 мм, контуры ровные, структура однородная. Отмечается расширение семенного пузырька справа, который визуализируется в виде кистозного образования размером 85×66×90 мм с множественными перегородками. Заключение: киста правого семенного пузырька, агенезия правой почки.
23.02.2017 выполнена серия МРТ-исследований органов малого таза (см. рисунок). Слепая и прямая кишка не изменена. Прямая кишка оттеснена влево. Предстательная железа размером 3,2×2,5×3,8 см, контуры четкие и ровные. Левый семенной пузырек не увеличен. В проекции правого семенного пузырька определяется объемное поликистозное образование неправильной формы с четкими контурами размером 8,3×6,6×7,6 см, деформирующее стенку мочевого пузыря, предстательную железу, оттесняющее прямую кишку влево. Заключение: киста правого семенного пузырька.
Per rectum: ампула прямой кишки пуста, справа от предстательной железы определяется объемное болезненное образование размером 7,5×7×7,6 см. Предоперационный диагноз: инфицированная киста правого семенного пузырька, агенезия правой почки.
29.09.2017 проведена операция: удаление кисты правого семенного пузырька и правого мочеточника. Разрезом ниже пупка выделен мочевой пузырь. Латерально и кзади мочевого пузыря между задней стенкой мочевого пузыря и прямой кишки определено кистозное образование с четкими контурами и плотной стенкой, уходящее к простате. При этом обнаружено, что в кисту впадает правый извитой и расширенный до 2 см мочеточник. Мочеточник выделен до поясничной области, где он закончился слепо. Тупо и остро киста выделена до границ простаты и отсечена вместе с эктопированным в кисту мочеточником. Патологогистологическое заключение: в исследуемом материале стенка кисты представлена соединительной тканью с однорядным эпителием. Стенка мочеточника выстлана уротелием с дистрофическими изменениями стромы подэпителиального слоя и умеренной гиперплазией мышечного слоя. Диагноз «эпителиальная киста с хроническим воспалением, атрезия правого мочеточника».
Окончательный диагноз – «инфицированная киста правого семенного пузырька, эктопия правого мочеточника в семенной пузырек, агенезия правой почки».
Послеоперационное течение гладкое. Выписан под наблюдение урологом по месту жительства.
Заключение. Приведенные клинические примеры иллюстрируют редкий порок развития мочевой и половой систем у детей – врожденные кисты семенных пузырьков в сочетании с аплазией почки на той же стороне. Все случаи были диагностически трудными. У ребенка 3,5 лет нагноившаяся киста семенного пузырька была принята за абсцесс дугласова пространства. Ребенок жаловался на боли внизу живота, боли при мочеиспускании. Введение в урологическую практику современных методов диагностики (УЗИ, КТ, МРТ) позволило выявлять редкие заболевания в детском возрасте.
Консервативное лечение имело временный успех. Полное выздоровление наступило только при удалении инфицированного кистозно измененного семенного пузырька.



