В 1946 г. Cecil описал 2-этапную уретропластику, заключающуюся на первом этапе в формировании уретры из кожи вентральной поверхности полового члена и мошонки с последующим погружением в мошонку. Во время второго этапа (через 6 мес) вновь сформированная уретра отделялась от мошонки с закрытием дефекта кожи [1]. O. Culp в 1966 г. представил модификацию операции для пациентов с расположением меатуса в пенильной части [2]. В 1977 г. P. Kelalis отметил хорошие отдаленные результаты лечения 75 пациентов, оперированных по методике Cecil–Culp. Однако у 15% пациентов констатирована стриктура неоуретры, а у троих сформировался свищ [3]. D. Andrich и соавт. [4] в отдаленном периоде (до 15 лет) рецидивы стриктур после использования лоскутной пластики диагностировали у 58% пациентов. В. И. Русаков сообщил об успешном применении с 1958 г. лоскута из кожи мошонки для замещения дефекта после продольного рассечения суженного участка переднего отдела мочеиспускательного канала [5]. Однако у 9 из 89 пациентов в отдаленном послеоперационном периоде выявлено мешковидное расширение вновь сформированной уретры и формирование камней у 7 из 9. Модификации операции Cecil также описаны M. Marshall и соавт. [6], H. Marberger и соавт. [7] и др. На сегодняшний день техника операции по Cecil–Culp для лечения гипоспадии и стриктур уретры оценивается разными авторами как негативно [8, 9], так и позитивно [10].
Поиск способов отказаться от 2-этапных вмешательств и применения участков кожи, несущих волосы, заставляет применять комбинированные лоскуты [11]. В настоящее время при уретропластике все чаще применяют слизистую оболочку рта, причем эффективность этого метода лечения достигает 96% [12]. Однако, обсуждая разные подходы к лечению стриктур уретры, D. Andrich и соавт. [13] справедливо замечают, что, несмотря на несомненный прогресс в развитии доказательной базы по эффективности различных методов в течение последних лет, эта проблема все еще остается до конца неразрешенной.
Представляем наш опыт успешного лечения пациента с камнями артифициальной уретры.
Б о л ь н о й С. 62 лет поступил в урологическое отделение с жалобами на учащенное (ночью до 15 раз), резко затрудненное мочеиспускание (периодами по каплям), чувство неполного опорожнения мочевого пузыря, эпизоды неудержания мочи на фоне императивных позывов на мочеиспускание.
При опросе стало известно, что в 1982 г. по поводу простатита проводились инстилляции неизвестного вещества, после которых пациент отметил прогрессивное ухудшение качества мочеиспускания (учащенное, затрудненное, болезненное). В 1990 г. в Ростове пациенту была выполнена 2-этапная пластика с использованием кожи мошонки по поводу протяженной стриктуры передней уретры (по типу Cecil–Culp). На первом этапе (после погружения в мошонку) сформировался свищ, устраненный во время второго этапа, при этом выполнена цистостомия. К 1995 г. пациент вновь стал отмечать ухудшение качества мочеиспускания (ночная поллакиурия, вялая струя мочи, чувство неполного опорожнения мочевого пузыря). Тогда же, со слов пациента, имела место острая задержка мочеиспускания, разрешенная без медицинской помощи после массажа уретры. С 2000 г. по ходу артифициальной уретры пальпируются плотные образования. Урологами не наблюдался, лечение не проводилось. В январе 2011 г. в результате политравмы после дорожно-транспортного происшествия (множественные переломы костей таза, переломы ребер, гемопневмоторакс) потребовалось наложение цистостомы. Дренаж был удален в апреле 2011 г., с осени 2011 г. стал отмечать нарастающее ухудшение мочеиспускания, что потребовало госпитализации.
При осмотре в отделении отмечено наличие в надлобковой области послеоперационных рубцов (после перенесенных цистостомий), по ходу висячего отдела уретры пальпировались плотные образования (конкременты).
По данным проведенного обследования нарушения функционального состояния почек не выявлено, в анализах мочи отклонений нет, бактериологический анализ мочи стерилен. При УЗИ в уретре обнаружено 4 конкремента размером от 12 до 27 мм. Данные трансректального УЗИ: признаки хронического простатита (объем простаты 31 см3), объем остаточной мочи до 50 мл. При выполнении восходящей уретроцистографии обнаружены множественные камни висячего отдела уретры (размеры 11х7, 14х17, 25х14, 22х17, 4х2 мм). После введения контрастного вещества уретра туго наполнилась контрастом на всем протяжении. Передний отдел уретры неравномерно расширен на всем протяжении, на фоне введенного контрастного вещества выявлены дефекты наполнения, ставшие отображением конкрементов. Уретра в висячей части имела 2 S-образных изгиба. Задняя уретра без особенностей, контрастное вещество поступало в просвет мочевого пузыря в виде «тонкой струи» (рис. 1).
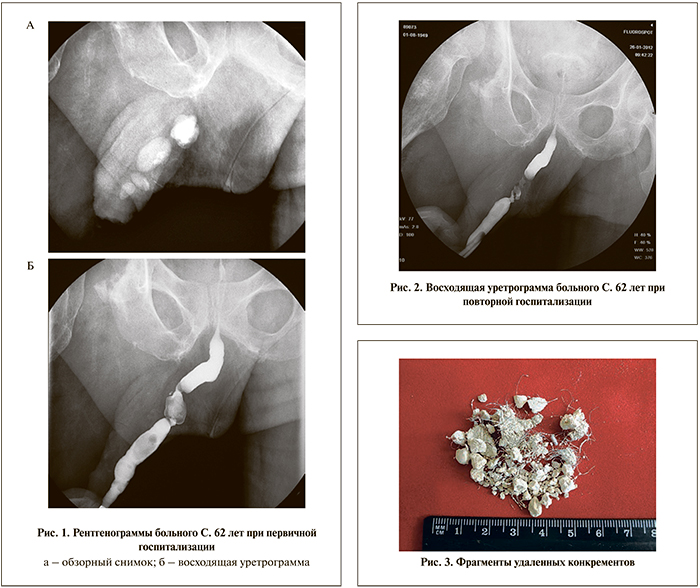
С учетом достаточного диаметра наружного отверстия артифициальной уретры в условиях перевязочной под местной анестезией («Инстилагель») было удалено 2 конкремента с наличием в структуре последних множества волос. Затем пациенту выполнены уретроскопия, контактная уретролитотрипсия, литоэкстракция. Интраоперационно развился выраженный отек кожи мошонки и полового члена, что потребовало остановки оперативного вмешательства (в области проксимального анастомоза конкремент не удален).
В связи с нарастанием в послеоперационном периоде отека полового члена, выраженной дизурией и наличием большого количества остаточной мочи (до 200 мл) через сутки пациенту выполнена троакарная цистостомия. На фоне консервативной терапии отек значительно уменьшился и больной был выписан на 5-е сутки для амбулаторного наблюдения.
Через 4 нед пациент госпитализирован повторно. Отек мошонки и полового члена исчез. Повторно выполнена восходящая уретроцистография. После введения контрастного вещества передняя уретра выполнена туго на всем протяжении, задняя уретра проходима. В проекции артифициальной уретры определен дефект наполнения, соответствующий конкременту размером 22х17 мм. Проксимальнее и дистальнее камня отмечены деформация и умеренное сужение просвета уретры (рис. 2).
В январе 2012 г. под перидуральной анестезией выполнены повторная уретроскопия, уретролитотрипсия, литоэкстракция. При осмотре артифициальной уретры выявлены множественные волосы, за горизонтальной перегородкой обнаружен камень размером 20х25 мм неправильной формы желтого цвета. Произведена контактная уретролитотрипсия, фрагменты конкремента удалены. В фрагментах конкремента обнаружены лигатуры. Цистоскоп проведен в мочевой пузырь. При осмотре простатического отдела уретры обнаружена аденома простаты небольших размеров. Операция закончена установкой катетера Фолея № 14 Ch (рис. 3).
Послеоперационный период протекал гладко, уретральный катетер и цистостомический дренаж удалены через сутки. Восстановилось самостоятельное мочеиспускание, дизурии нет. Остаточной мочи не обнаружено. Общий анализ мочи на 3-и сутки после операции без особенностей. В удовлетворительном состоянии пациент выписан.
Лечение протяженных стриктур уретры и в настоящее время остается сложным и зачастую неблагодарным делом. Практически каждому урологу в своей профессиональной деятельности приходится сталкиваться либо с необходимостью решать вопрос о выборе методики операции у такой категории пациентов, либо с осложнениями после перенесенных вмешательств.
На протяжении ХХ в. предложено множество способов уретропластики, что говорит о неудовлетворенности результатами лечения. Одним из методов коррекции протяженных стриктур висячего отдела уретры являются операции с использованием лоскута кожи мошонки в той или иной модификации. В ближайшем послеоперационном периоде подобные методики заслужили положительную оценку. Однако с увеличением срока наблюдения и количества прооперированных больных накопилось много данных, свидетельствующих о неудовлетворительном качестве источника формирования артифициальной уретры, в том числе и из-за наличия множества волосяных луковиц.
Тем не менее число пациентов, оперированных по данной методике, значительно. Следовательно, ликвидация осложнений в отдаленном послеоперационном периоде может стать насущной необходимостью.
Масса конкрементов, расположенных в артифициальной уретре, их взаиморасположение и деформация уретры, вызванная как особенностями лоскута, так и фиксацией камней к его стенке за счет волос и лигатур, заставили нас предпринять комбинированное 2-этапное лечение. Интересной особенностью в нашем случае стала возможность извлечения больших конкрементов из уретры в условиях перевязочной, что связано с особенностями формирования лоскута при уретропластике. Собственно, особен-ности лоскута, а именно его широкий размер, позволили пациенту более 10 лет мочиться, несмотря на наличие множественных фиксированных камней.



