Введение. Проблема бактериального поражения мочевыводящих путей у пациентов на фоне имеющихся хронических соматических заболеваний является чрезвычайно актуальной и вместе с тем недостаточно изученной. Согласно рекомендациям Европейской ассоциации урологов и Российского общества урологов, микробно-воспалительное поражение почек на фоне сопутствующих интеркуррентных заболеваний при наличии симптомов урологической патологии, присутствующих на момент обращения к врачу более 7 дней, и неэффективности адекватной антибактерильной терапии в течение 3 сут следует отнести к категории осложненных инфекций мочевыводящих путей [1–4].
Благодаря успехам клинической мембранологии в настоящее время установлено, что нестабильность цитомембран, усиление процессов мембранодеструкции являются важными компонентами патогенеза и морфогенеза хронического пиелонефрита. Предполагается, что иммунные механизмы защиты также лимитированы исходной структурно-функциональной организацией клеточных мембран. Развивающийся мембранологический процесс характеризуется значительным повышением уровня перекисей липидов, лизосомальных ферментов, снижением активности антиокислительных и антиперекисных ферментов [5–10].
Целью исследования стало изучение клинико-биохимических и иммунологических показателей в динамике лечения хронического пиелонефрита на фоне интеркуррентных заболеваний.
Материалы и методы. В урологическое отделение Тюменской областной больницы № 2 в течение года по экстренным показаниям были госпитализированы 62 пациента с клиникой обострения хронического пиелонефрита на фоне сопутствующей соматической патологии. Среди пациентов было 35 женщин и 27 мужчин. Средний возраст составил 45± 2,7 года. Амбулаторное лечение таблетированными фторхинолонами III поколения (левофлоксацин 500 мг 1 раз в сутки) или цефалоспоринами III поколения (цефтибутен 400 мг 1 раз в сутки) в течение 3 сут было безуспешным, что явилось показанием к направлению в дежурный урологический стационар.
При поступлении в приемное отделение состояние всех пациентов расценено как средней тяжести. Больные предъявляли жалобы на общее недомогание, слабость, ноющие боли в проекции почек. При лабораторном исследовании выявлены лейкоцитоз и значимая лейкоцитурия. По результатам УЗИ и экскреторной урографии данных за обструкцию верх- них и нижних мочевых путей не получено.
Хронический пиелонефрит у всех пациентов был диагностирован ранее на фоне имеющихся хронических соматических заболеваний. Средняя продолжительность соматической патологии составила 7,5±2,5 года, сопутствующего пиелонефрита – 3,5±2,1 года. Атаки пиелонефрита отмечались в среднем 2,5±0,5 раза в год. Как правило, они не совпадали с обострением имеющейся соматической патологии и связывались пациентами с фактором переохлаждения. У 18 пациентов в анамнезе имела место хроническая патология желудочно-кишечного тракта (гастрит, холецистит), у 22 – хронические заболевания нервной системы (дистрофиче- ские и сосудистые поражения), у 24 – хронические болезни органов дыхания (обструктивный бронхит, пневмония). Все пациенты осмотрены профильными специалистами, которые констатировали наличие хронической соматической патологии вне фазы обострения.
Контрольную группу составили 15 здоровых доноров крови аналогичного возраста.
Результаты. В зависимости от проводимой терапии были сформированы 4 группы пациентов. В первую группу включены 22 пациента с равномерно представленной сопутствующей соматиче- ской патологией (8 с хроническим обструктивным бронхитом, 7 с хроническим холециститом, 7 с ди- строфическими заболеваниями нервной системы), получавших двухнедельное стандартное лечение осложненного хронического пиелонефрита в активной фазе, включившее этиологическую (антибактериальные препараты с учетом результатов бактериологического исследования мочи) и патогенетическую (нестероидные противовоспалительные препараты, ангиопротекторы, спазмолитики, салуретики и др.) терапию [1, 11, 12].
Во вторую группу вошли 20 пациентов (7 с хроническим обструктивным бронхитом, 7 с хроническим холециститом, 6 с дистрофическими заболеваниями нервной системы), которым наряду со стандартной терапией был проведен курс 10-дневной внутривенной терапии озонированным физиологическим раствором с концентрацией озона 1500 мкг/л, обеспечивавшей оптимальную активацию антиоксидантной системы защиты клеточных мембранных [6].
Третью группу составили 20 пациентов (6 с хроническим обструктивным бронхитом, 7 с хроническим холециститом, 7 с дистрофическими заболеваниями нервной системы), получавших комплексное лечение, включившее стандартную терапию, озонотерапию и курс внутримышечных инъекций препарата с иммуномодулирующими и антиоксидантными свойствами – галавита (по 100 мг в сутки ежедневно в течение 5 дней) [8].
Оценку эффективности различных схем лечения проводили с учетом динамики субъективных жалоб и результатов объективного лабораторно-инструментального обследования. Комплексное клинико-биохимическое и иммунологические обследования проведены пациентам с положительным клиническим и лабораторным эффектом от лечения. При выписке из стационара у этих пациентов купировался болевой синдром, улучшилось самочувствие, нормализовались анализы крови и мочи [5, 9, 13–15].
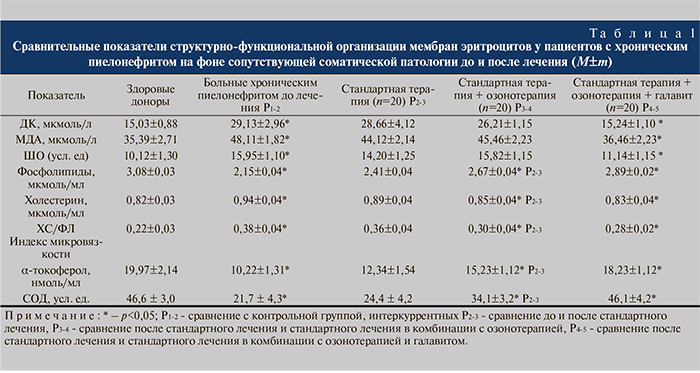
Показатели структурно-функциональной организации мембран эритроцитов, тестируемой по уровню перекисей липидов, активности ферментативного звена антиоксидантной защиты (супероксиддисмутазы – СОД) и неферментативного звена антиоксидантной защиты клеточных мембран (α-токоферола), у пациентов с осложненным хроническим пиелонефритом в активной фазе до и после использования различных схем консервативной терапии представлены в табл. 1.
Как видно из представленных данных, в отличие от здоровых людей, для пациентов с осложненным хроническим пиелонефритом в активной фазе характерно высокое содержание в мембранах эритроцитов начальных – диеновых конъюгатов (ДК), промежуточных – малонового диальдегида (МДА) и конечных – шиффовых оснований (ШО) продуктов липопероксидации липидов.
В условиях низкого уровня антиоксидантной защиты клеточных мембран имело место нарушение структурно-функциональной организации мембран эритроцитов по критерию увеличения индекса их микровязкости – соотношения холестерина и фосфолипидов (ХС/ФЛ) (0,22±0,03 и 0,38±0,04 (р<0,05), совпадающего с обеднением липидного каркаса клеток фосфолипидами (3,08±0,03 и 2,15±0,04 мкмоль/мл (р<0,05). Это могло способствовать повышению жесткости клеточных мембран, нарушению их проницаемости и существенно повлиять на функциональное состояние клеток.
По окончании двухнедельного курса стандартной терапии имела место тенденция к снижению активности процессов липопероксидации в эритроцитах по критерию содержания в мембранах эритроцитов ДК (29,13±2,96 и 28,66±4,12 мкмоль/л), МДА (48,11± 1,82 и 44,12±2,14 мкмоль/л) и ШО (15,95±1,10 и 14,20±1,25 мкмоль/л), что могло служить отражением повышения активности процессов гашения этих агрессивных продуктов, на что косвенно указывает некоторое увеличение содержания в липидном каркасе эритроцитов фосфолипидов при обеднении их холестерином. Насыщение мембран фосфолипидами сопровождалось относительным снижением индекса их микровязкости (0,38±0,06 и 0,36±0,04), что могло благоприятно повлиять на проницаемость мембранных структур и активизацию в них обменных процессов. Одновременно выявлена положительная динамика показателей антиоксидантной защиты цитомембран. Все это указывало на нивелирование активности процессов воспаления в условиях проведения стандартной терапии, однако изменения показателей в наблюдаемых нами биохимических процессах не были статистически значи- мыми.
Таким образом, купирование температурной реакции, болевого синдрома, улучшение самочувствия и нормализация общего анализа крови и мочи сопровождались тенденцией к стабилизации, но не нормализацией мембранолитических процессов.
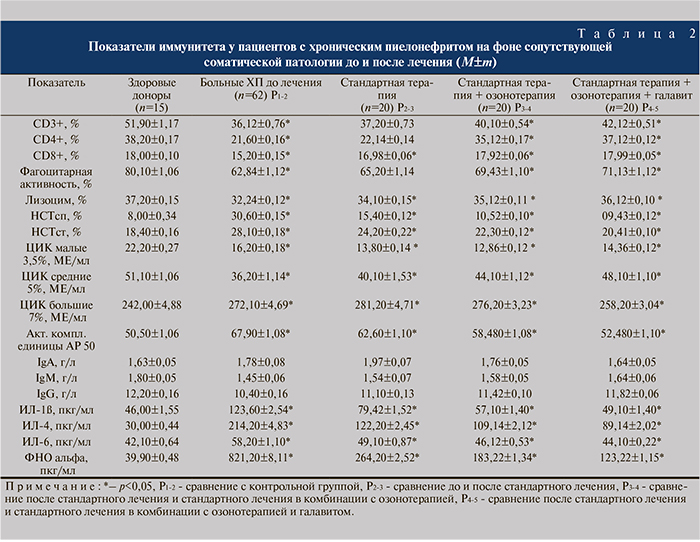
Для тестирования иммунного статуса пациентов с осложненным хроническим пиелонефритом в активной фазе и оценки эффективности 14-дневного курса стандартной терапии было проведено комплексное иммунологическое исследование крови, которое показало, что активная фаза осложненного хронического микробно-воспалительного процесса в почках в условиях имеющейся соматической патологии характеризуется существенным снижение общего числа зрелых Т-лимфоцитов (табл. 2). При этом отмечено уменьшение количества Т-лимфоцитов хелперно-индукторной субпопуляции (СD4). Вероятно, подобные изменения показателей иммунного звена иммунитета носят универсальный характер и типичны для стрессовой реакции, которую испытывает иммунная система в ответ на болевой раздражитель и воспаление.
По результатам исследования гуморального иммунного ответа было установлено, что концентрация неспецифического IgA у больных практически не изменялась по сравнению с показателями здоровых доноров, а динамика содержания IgM и IgG характеризовалась тенденцией к снижению. Выявлено значительное повышение уровня не только ИЛ-1ß, но и антителостимулирующих интерлейкинов, ИЛ-4 (30,00±0,44 и 214,20±4,83 пкг/мл (р<0,05) и ИЛ-6 (42,10±0,64 и 58,20±1,10 пкг/мл (р<0,05), что характерно для любого воспалительного процесса. Увеличение содержания ИЛ-4 свидетельствует о чрезвычайном напряжении защитных сил организма, направленных на ограничение патологического процесса; снижение уровня лизоцима в сыворотке крови указывает на падение бактерицидности неспецифических факторов защиты организма. Изменение гемолитической активности системы комплемент являлось отражением преимущественно классического пути его активации.
Таким образом, проведенные исследования показали, что активная фаза хронического пиелонефрита на фоне сопутствующей соматической патологии протекает в условиях сниженной иммунологической резистентности организма больного человека.
В иммунологическом статусе у пациентов, получавших стандартную терапию, наблюдалось некоторое повышение уровня лимфоцитов СD3, СD4, СD8 и значимое нарастание уровня лизоцима. Одновременно и достоверно снижались фагоцитарная активность нейтрофилов, содержание ИЛ-1ß (123,60±2,54 и 79,42±1,52 пкг/мл (р<0,05), и ФНО (821,20±8,11 и 264,20±2,52 пкг/мл, анттелостимулирующих цитокинов – ИЛ-4 (214,20±4,83 и 12,20±2,45 пкг/мл (р<0,05) и ИЛ-6 (58,20±1,10 и 49,10±0,87 пкг/мл (р<0,05), гемолитическая активность системы комплемента (67,90±1,08 и 62,60±1,10 ед. (р<0,05). Динамика уровня иммуноглобулинов было незначительной.
Обсуждение. В рамках настоящего исследования проведен анализ результатов стандартной терапии хронического пиелонефрита на фоне интеркуррентных заболеваний с последующим подбором оптимальной комбинации схем лечения, повышающих эффективность проводимого лечения.
Полученные данные указывают на то, что стандартная терапия, безусловно, обладает существенным лечебным потенциалом. На это указывает высокая клиническая эффективность проведенного лечения. Однако иммунологическое тестирование позволило констатировать функционально значимые отклонения от нормы на системном уровне и патологически значимые – на местном уровне антибактерильной защиты этих пациентов, что может быть одной из причин рецидивирования и хронизации микробно-воспалительного поражения почек.
Проведенные исследования дают основание полагать, что хронический пиелонефрит на фоне сопутствующих заболевний в активной фазе характеризуется структурно-функциональной нестабильностью цитомембран и снижением иммунологической резистентности организма больного человека. Стандартный двухнедельный курс терапии сопровождается клиническим купированием воспаления, однако результаты биохимических и иммунологических исследований указывают на сохранение нестабильности цитомембран эритроцитов и низкого уровня иммунологический защиты, что является показанием к проведению дополнительной медикаментозной коррекции выявленных биохимических и иммунологических отклонений.
В связи с этим во второй группе пациентов, получавших стандартное лечение, дополнительно проведен 10-дневный курс парентеральной озонотерапии. По окончании комплексного лечения на фоне клинического купирования острого процесса в почках отмечена тенденция к некоторому нарастанию активности процессов липопероксидации в эритроцитах по критерию содержания в мембранах эритроцитов начальных (ДК), промежуточных (МДА), конечных (ШО) продуктов пероксидации липидов, что, по мнению С.П. Перетягина и соавт. (2013), могло быть как следствием стимулирующего влияния озонотерапии на пероксидацию липидов, так и незавершенностью самого воспаления в почках. Однако достоверное нарастание показателей ферментативной и неферментативной антиоксидатной защиты, насыщение мембран фосфолипидами и понижение индекса микровязкости позволили связать некоторое нарастание активности пероксидации липидов в данной группе больных с наличием двойного эффекта озоторапии. Озон в выбранной нами дозе 1500 мкг/л, несколько увеличивая процессы пероксидации мембраннных липидов, одновременно и достоверно стимулировал антиоксидантную систему к эффективному снижению уровня продуктов пероксидации липидов, что подтверждалось уменьшением индекса микровязкости мембран (0,36±0,22 и 0,30±0,04 индекс (р<0,05), совпадающему с положительной клинической динамикой.
Иммунологические тестирование во второй группе пациентов выявило достоверное повышение уровня СD3-, СD4-, СD8-Т-лимфоцитов, нарастание уровня лизоцима, что совпадало с достоверным снижением содержания ИЛ-1ß и ФНО, антителостимулирующих цитокинов ИЛ-4 и ИЛ-6, гемолитической активности системы комплемента. При этом изменение уровня иммуноглобулинов было по-прежнему незначительным. Значимое улучшение показателей иммунного статуса пациентов на фоне комбинированной терапии, на наш взгляд, связано с дополнительной антиоксидантной озонотерапией. Однако показатели иммунограммы оставались статистически не сопоставимыми с параметрами здоровых людей. Полученные результаты послужили основанием для включения в комплексную терапию препарата, обладающего одновременно иммуномодулирующими и антиоксидантными свойствами, – галавита.
Тестирование мембранологических процессов в группе пациентов, получивших стандартную терапию в комплексе с парентеральной озонотерапией и внутримышечным введением галавита, показало, что проводимое лечение сопровождалось достоверным снижением активности процессов липопероксидации в эритроцитах по критерию содержания в мембранах эритроцитов ДК (26,21±1,15 и 15,24±1,10 мкмоль/л (р<0,05), МДА (45,46±2,23 и 36,46±2,23 мкмоль/л (р<0,05) и ШО (15,82±1,15 и 11,14±1,15 усл. ед. (р<0,05), продуктов пероксидации липидов в условиях нарастания показателей ферментативной и неферментативной антиоксидантной защиты. Антиперекисный эффект сопровождался насыщением мембран фосфолипидами и понижением индекса их микровязкости (0,36±0,04 и 0,28±0,02 (р<0,05). Полученные данные свидетельствуют о формировании реальных биохимических условий для восстановления структурно-функционального состояния цитомембран в организме больных и устранения факторов возможного рецидивирования и хронизации микробно-воспалительного поражения почечной ткани.
Важным звеном в реализации этого лечебного процесса являются показатели иммунного статуса этих пациентов. Нами установлено, что в группе пациентов, получивших стандартную терапию в комплексе с парентеральной озонотерапией и внутримышечным введением галавита, на фоне высокого уровня СD3-, СD4-, СD8-Т-лимфоцитов и содержания лизоцима, имело место достоверное снижение концентрации ИЛ-1, ИЛ-6, ФНО. На этом фоне достоверно увеличивалось содержание больших ЦИК – 7% (276,20±3,23 и 258,20±3,04 МЕ/мл, (р<0,05) с тенденцией к нарастанию в крови уровня иммуноглобулинов IgМ и IgG, что косвенно указывало на увеличение роли В-лимфоцитов и гуморального звена иммунитета в обеспечении гомеостаза в организме пациентов, получивших трехкомпонентную терапию осложненного хронического пиелонефрита.
Заключение. В ходе настоящего исследования установлено, что активная фаза хронического пиелонефрита на фоне сопутствующей соматической патологии характеризуется структурно-функциональной нестабильностью цитомембран и снижением иммунологической резистентности организма больного человека. Дополнение стандартного лечения антиоксидантной озонотерапией с иммуномодуляцией отечественным препаратом галавит является более эффективным способом терапии и имеет, на наш взгляд, объективное клинико-биохимическое и иммунологическое обоснование.



