Введение. В соответствии с рекомендациями Европейской ассоциации урологов (ЕАУ) перкутанная нефролитотомия (в нашей стране операцию чаще называют «перкутанная нефролитотрипсия» – ПНЛ) является общепризнанным стандартом минимально инвазивного лечения крупных и коралловидных камней почки [1]. Как правило, технологии ПНЛ позволяют избавлять пациентов от конкрементов за одну операцию и в кратчайшие сроки госпитализации. Однако в случаях полного коралловидного нефролитиаза (КН), когда монолит занимает не только полость лоханки, но и по меньшей мере три четверти всей чашечно-лоханочной системы (ЧЛС), эффективность ПНЛ уже не так однозначна [2]. Так, по данным A. Еl-Nahas и соавт. [3], использование ПНЛ как монотерапии в подобных ситуациях позволяет добиваться полной элиминации камней за одно вмешательство лишь у 56% пациентов. Причем наличие полного коралловидного камня явилось независимым фактором риска развития интра- и послеоперационных осложнений и предиктором резидуального нефролитиаза. В свою очередь необходимость формирования дополнительных чрескожных доступов, выполнения этапных операций или сочетания ПНЛ с дистанционной литотрипсией («сэндвич-терапия») сопряжена не только с повышенным риском осложнений, но и с увеличением сроков госпитализации [4–6]. Продолжающиеся дискуссии об оптимальном методе удаления полных коралловидных камней не позволяют ЕАУ рекомендовать какой-либо определенный способ и полностью отказаться от открытых операций, одной из которых является анатрофическая («секционная») нефролитотомия (АН) [7].
Классическая АН была описана M. Smith и соавт. в 1968 г. и с тех пор кардинальных изменений не претерпела. Суть вмешательства сводится к извлечению коралловидного камня через широкий разрез (чаще по «бескровной» линии Brödel) сквозь всю толщу тканей ребра почки, выполняемый на фоне тепловой ишемии, с последующим послойным ушиванием ЧЛС и паренхимы [8]. По мере развития технологий минимально инвазивного доступа появились публикации об АН в лапароскопическом исполнении. Так, в 2003 г. J. Kauok и соавт. впервые смоделировали лапароскопическую АН (ЛапАН) на животном. Для формирования коралловидного камня авторы заполняли ЧЛС свиньи полиуретаном [9]. В 2004 г. S. Deger опубликовал результаты первого опыта ЛапАН, выполненной человеку [10]. А в 2013 г. появились сообщения о робот-ассистированных вмешательствах [11, 12].
 Обнаружить публикации о ЛапАН в отечественной литературе нам не удалось, что побудило нас поделиться первым собственным опытом выполнения подобных вмешательств.
Обнаружить публикации о ЛапАН в отечественной литературе нам не удалось, что побудило нас поделиться первым собственным опытом выполнения подобных вмешательств.
Материалы и методы. Лапароскопическая анатрофическая нефролитотомия выполнена 3 пациентам (2 мужчины и 1 женщина) в возрасте от 43 до 58 лет, имеющим первичный симптоматический полный коралловидный камень левой почки размером от 7,2 до 9,1 см по продольной оси.
Все пациенты прошли стандартное предоперационное обследование, включившее ультрасонографию, обзорную и экскреторную урографию, динамическую нефросцинтиграфию. Двум больным выполнена мультиспиральная компьютерная томография.
У всех пациентов отмечен болевой синдром; все имели пиелокаликоэктазию и атаки пиелонефрита в анамнезе с ипсилатеральной стороны. По данным нефросцинтиграфии, нарушение функции почки составило от 25 до 37%.
Поскольку у всех пациентов коралловидный камень располагался с левой стороны, всем выполнена анатрофическая («секционная») нефролитотомия с использованием лапароскопического трансмезентериального доступа.
Результаты. Время операции варьировалось от 130 до 170 мин, время тепловой ишемии почки – от 21 до 24 мин, объем кровопотери – от 180 до 250 мл. Двоим пациентам коралловидный камень удалось извлечь полностью, у 1 пациента в отшнурованной почечной чашечке оставлен резидуальный камень размером 0,8 см, не проявлявший себя какой-либо клинической симптоматикой и не нарушавший оттока мочи. При сроках наблюдения от 9 до 28 мес рецидива камнеобразования не выявлено, функция почки оставалась стабильной, атак пиелонефрита не было. Роста резидуального камня также не отмечено. По данным динамической нефросцинтиграфии, достигнута стабилизация или улучшение функции почки.
Приводим клиническое наблюдение.
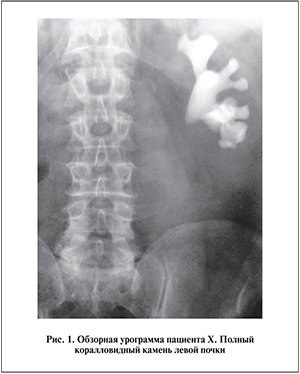
П а ц и е н т Х. 58 лет, индекс массы тела – 31 кг/м2. Причиной обращения к врачу послужили боли в поясничной области слева. При ультразвуковом исследовании выявлен крупный полный коралловидный камень левой почки, выполнявший всю ЧЛС и приводивший к каликоэктазии. При динамическом наблюдении отмечены стойкий болевой синдром, регулярные атаки пиелонефрита (до 3–4 раз в год), а также периодическая гематурия. По результатам проведенного обследования установлен клинический диагноз: мочекаменная болезнь. Полный коралловидный камень слева. Хронический пиелонефрит (рис. 1). По элективным показаниям пациенту выполнена лапароскопическая трансмезентериальная анатрофическая нефролитотомия.
Техника операции. Положение больного на спине. Оптический троакар в области пупка. После ревизии брюшной полости операционный стол переведен в положение на «здоровую» сторону (30°). Рабочие троакары установлены в эпигастрии, левой подвздошной области и по латеральному краю прямой мышцы живота слева. Брыжейка нисходящей кишки рассечена вдоль ветвей левых ободочных сосудов и нижней брыжеечной вены с обнажением фасции Герота. На уровне хвоста поджелудочной железы мобилизована сосудистая ножка. Выделена передняя поверхность почки. Далее, продвигаясь ультразвуковым диссектором вдоль фиброзной капсулы передней поверхности снизу вверх и обратно, от медиальных отделов к латеральным, почка полностью освобождена от жировой клетчатки. Артерия и вена раздельно пережаты сосудистыми клеммами типа «бульдог». После отключения кровотока выполнена нефротомия. По линии Brödel, от нижнего полюса к верхнему, холодными ножницами ткани почки рассечены на всю толщу. Края раны разведены, и из просвета ЧЛС по частям извлечен коралловидный камень (рис. 2). Проведены эндоскопическая и инструментальная ревизия лоханки и чашечек, антеградное стентирование. Целостность ЧЛС восстановлена непрерывным интракорпоральным швом (Vicryl 3/0). Рана паренхимы почки сведена «матрасным» швом (Polysorb 0) с армированием стежков клипсами Hem-o-lok XL. На 24-й минуте тепловой ишемии разжаты сосудистые клеммы – почечный кровоток восстановлен. Рана почки дополнительно ушита непрерывным обвивным швом (Vicryl 3/0) над стежками «матрасного». Контроль гемостаза. Снятый ранее «капюшон» жировой капсулы надет на почку. «Окно» в брыжейке укрыто большим сальником и не ушивалось. Зона операции дренирована трубкой через 5-миллиметровый порт. Фрагменты камня эвакуированы в контейнере через расширенную рану другого троакара. Объем кровопотери составил 200 мл, продолжительность вмешательства – 130 мин.
 Послеоперационный период гладкий. Пациент активизирован в день операции. Проведена посиндромная терапия, профилактика инфекционных и тромбоэмболических осложнений. Дренажная трубка удалена на следующий день. В удовлетворительном состоянии пациент выписан на 7-е послеоперационные сутки. В тот же день выполнена экскреторная урография: функция почек сохранена, своевременна и адекватна; затеков контрастного вещества нет (рис. 3).
Послеоперационный период гладкий. Пациент активизирован в день операции. Проведена посиндромная терапия, профилактика инфекционных и тромбоэмболических осложнений. Дренажная трубка удалена на следующий день. В удовлетворительном состоянии пациент выписан на 7-е послеоперационные сутки. В тот же день выполнена экскреторная урография: функция почек сохранена, своевременна и адекватна; затеков контрастного вещества нет (рис. 3).
Обсуждение. Рассуждая на тему оперативного лечения полного КН, необходимо заострить внимание на двух аспектах: выборе способа удаления камня и возможных последствиях этого вмешательства.
С одной стороны, ПНЛ является методом выбора при лечении почечных камней, достигших размера более 20 мм [1, 13]. Однако по мере увеличения размера камня прогрессивно снижается эффективность операции. Так, А. Еl-Nahas и соавт. [3] отметили тенденцию к росту количества интра- и послеоперационных осложнений ПНЛ, выполненных по поводу КН, в сочетании с уменьшением показателя «состояние, свободное от камней» («stone-free rate») до 56%. Схожие результаты представлены в работах отечественных авторов. Так, в работе, посвященной перкутанной хирургии КН у 334 больных в возрасте от 5 до 80 лет, совокупный показатель осложнений ПНЛ составил 21,6%. В связи с неконтролируемым кровотечением экстренная нефрэктомия была выполнена двум больным. При этом за 1 перкутанное вмешательство полностью избавить от камня удалось только 240 (71,9%) прооперированных [14]. В свою очередь Д. В. Абрамов при оценке эффективности 148 ПНЛ отметил неизбежность повторных вмешательств в отношении всех больных с коралловидными камнями. Причем необходимость формирования дополнительных чрескожных доступов при последующих операциях возникла у 12 из 13 подобных пациентов. Послеоперационное кровотечение потребовало люмботомии, ревизии почки и гемостаза швом Петрова у одного больного. Формирование артериовенозной фистулы, осложненной тампонадой мочевыводящих путей, ликвидировано суперселективной эмболизацией сегментарной почечной артерии у другого, а атака острого пиелонефрита явилась показанием к люмботомии и декапсуляции почки у третьего пациента. Впрочем, все они были избавлены от почечных камней за одну госпитализацию и выписаны с выздоровлением. Тем не менее совокупный показатель осложнений достиг 23% [15].
Таким образом, перкутанные вмешательства при полных коралловидных камнях сопряжены с относительно высоким риском осложнений [4–6]. Последнее обстоятельство не позволяет окончательно уйти от традиционных открытых операций, демонстрирующих высокие показатели «stone-free rate» на фоне приемлемой морбидности [1, 13, 16, 17]. До сих пор не менее 5% от всех вмешательств, выполняемых в развитых странах по поводу уролитиаза, приходится на открытые операции [18].
B. Matlaga и соавт. [19], проведя за 3 года 986 различных вмешательств по поводу почечных камней, отдали предпочтение открытым в 4% случаев. Подавляющее большинство этих пациентов страдали полным КН. С другой стороны, при социологическом опросе членов Урологического общества Миннесоты оказалось, что более 20% опрошенных в подобных ситуациях рассматривают анатрофическую нефролитотомию в качестве стандартного метода первой линии [20]. Более того, G. Alivizatos и соавт. [21], проанализировав публикации в базах MEDLINE и MeSH, обнаружили, что в случаях полного КН, особенно при высокой плотности камня и множественных его отрогах, открытая нефролитотомия применялась чаще, чем ПНЛ. В свою очередь P. Lunardi и cоавт., несмотря на большой опыт перкутанной хирургии, считают необходимым применять традиционную нефролитотомию при всех полных коралловидных камнях. Выполнив без осложнений из люмботомного доступа 26 анатрофических нефролитотомий, авторы продемонстрировали хорошие результаты: при средней продолжительности операции 100 мин и кровопотере 225 мл показатель полной элиминации камней достиг 92% [22].
Возможность репликации принципов и методов открытой хирургии в лапароскопической обеспечивает эффективность и популярность последней. Так, лапароскопические радикальная нефрэктомия и резекция давно признаны ЕАУ методом выбора в лечении опухолей почки. Однако при мочекаменной болезни лапароскопическая хирургия рекомендована лишь в качестве альтернативы открытому вмешательству в отсутствие возможности или неэффективности эндоурологических технологий [7].
C. Zhao и соавт. [23], изучив базы данных Pubmed, Web of Science, Wiley Online Library и Elsevier, провели мета-анализ, включивший 6 проспективных и 9 ретроспективных исследований, посвященный сравнению результатов перкутанной и лапароскопической хирургии крупных конкрементов почки. Группа исследования сформирована из 473 пациентов, оперированных лапароскопически, а группу сравнения составили 523 пациента, подвергнутых ПНЛ. Отсутствие достоверного различия учетных признаков обеих групп позволило провести адекватное статистическое сравнение и получить следующие результаты: несмотря на бóльшую продолжительность (р=0,01), лапароскопические операции обеспечили лучшие показатели «stone-free rate» (р<0,001) и отсутствие необходимости повторных вмешательств (р=0,006). Более того, в отличие от ПНЛ, они сопровождались достоверно меньшим общим количеством осложнений (р=0,03), причем кровотечения и необходимость в гемотрансфузии возникали при ПНЛ значительно чаще (р=0,02 и р=0,01). Таким образом, авторы пришли к заключению о превосходстве лапароскопических технологий над перкутанными в случаях крупного нефролитиаза [23].
Краеугольным камнем в выборе перкутанной или анатрофической нефролитотомии является степень изменений функции почки после перенесенного вмешательства. При ПНЛ часть нефронов погибает в рубцах раневого канала, а при КН, когда возникает необходимость в формировании нескольких перкутанных доступов, объем повреждений паренхимы увеличивается. А. Еl-Nahas и соавт. [3] оценили почечную функцию у 122 больных через 12 мес после ПНЛ путем проведения нефросцинтиграфии с технецием (Тс99m MAG3). Снижение секреторной функции почки составило 8,5%. Тот же показатель в исследовании [24], изучавшем клубочковую фильтрацию у 272 аналогичных пациентов, достиг 20,4%. В свою очередь ишемические изменения рассеченной паренхимы, сдавленной в швах при АН, также сопровождаются ухудшением функции органа.
P. Ramakrishnan и соавт. продемонстрировали ее снижение на 13% через 6 мес после АН [25]. Попытку найти истину предприняли L. Abreu и соавт., проведя сравнительный анализ всех доступных работ, где объективно оценивалась функция почки после перенесенной АН и ПНЛ, и в случаях полного КН достоверного различия функциональных изменений почки после этих операций не выявили [26].
На обращение к базе данных PubMed по ключевыми словами «laparoscopic anatrophic nephrolithotomy», за исключением комментариев, мы получили лишь 10 публикаций по теме. Причем подавляющее большинство из них посвящено отдельным клиническим наблюдениям, что в свою очередь подтверждает эксклюзивность подобных вмешательств. При анализе печатных работ выяснилось, что наибольшим опытом ЛапАН располагает Исследовательский центр урологии и нефрологии Университета Shahid Beheshty (Тегеран, Иран), где N. Simforoosh с коллегами выполнили 25 ЛапАН 24 больным в возрасте от 28 до 74 лет. Полный КН явился показанием к операции для 17 пациентов. Авторы реализовали принципы и этапы традиционной нефролитотомии в лапароскопическом исполнении. Для ишемии почки, средняя продолжительность которой составила 30,4±7,55 мин, перекрывали только артериальный кровоток, а для укрытия раны почки использовали однорядный, через все слои, непрерывный шов, армированный гемостатическими клипсами. Продолжительность операции достигла 225 мин. Каких-либо серьезных интра- и послеоперационных осложнений авторами не отмечено при итоговом показателе «stone-free rate» 92% [27, 28]. В наших наблюдениях операция выполнена трансмезентериально. Этот маневр избавил нас от необходимости мобилизовывать нисходящую кишку, что выполняли N. Simforoosh и соавт., и позволил существенно уменьшить продолжительность вмешательства, а размеры «окна» в брыжейке обеспечили оптимальную эргономику на всех его этапах. Пережатие и артериальной, и венозной сосудистой магистрали почки гарантировало минимальный объем кровопотери и адекватную визуализацию в процессе наиболее ответственных этапов работы. При этом продолжительность тепловой ишемии не превысила 24 мин, что, с одной стороны, обеспечило максимально быстрое восстановление функции почки, с другой – позволило выполнить не только нефролитотомию, но и послойную реконструкцию. Предложенному «быстрому» способу иранских коллег мы предпочли аккуратное послойное восстановление ЧЛС и ушивание паренхимы отдельными рядами непрерывных швов разнокалиберными атравматическими нитями. Последнее, на наш взгляд, внесло свою лепту в восстановление адекватной функции почки.
Заключение. Несмотря на достижения современной урологии, КН представляет собой чрезвычайно серьезную проблему. Недаром в клинических рекомендациях как Европейской, так и Американской ассоциаций урологов ему посвящены отдельные главы. Лапароскопическая хирургия, сохраняя принципы традиционной открытой хирургии, позволяет значительно снижать травматичность вмешательства, уменьшать количество осложнений и сокращать сроки реабилитации больных. Число лапароскопических операций, выполненных по поводу полного КН, пока не позволяет провести адекватный статистический анализ и сделать определенные выводы. Тем не менее первый опыт продемонстрировал не только возможность выполнения, но и эффективность подобных операций.



