Актуальность. Недержание мочи при напряжении, или стрессовое недержание мочи, – заболевание, являющееся одной из наиболее значимых урогинекологических проблем женщин, распространенность которого увеличивается с возрастом [1]. Несмотря на то что данное состояние не несет угрозы жизни, недержание мочи оказывает значительное влияние на физический, психоэмоциональный и социальный статус женщин, значимо ухудшая качество жизни.
Для лечения стрессового недержания мочи предложен ряд оперативных вмешательств. Высокоэффективная методика имплантации свободной синтетической петли позадилонным доступом (tension free vaginal tape – TVT), впервые описанная U. Ulmsten, завоевала широкую популярность. В 2001 г. Е. Delorme предложил свой вариант этой операции, при которой лента проводилась через запирательные отверстия и выводилась во влагалищный разрез (техника «снаружи–внутрь»), J. De Leval модифицировал данную операцию, предложив вариант проведения петли из небольшого разреза на передней стенке влагалища через запирательные отверстия на кожу. Данная техника получила название «изнутри–наружу» [2, 3].
Во всем мире выполнено более 1 млн таких операций. Считается, что первое хирургическое вмешательство по поводу стрессового недержания мочи должно быть окончательным и наиболее эффективным [4–8].
В последние годы на рынке систем для лечения стрессового недержания мочи появились так называемые короткие петли, или мини-слинги. Технология их установки не предполагает выведения ленты на кожу и контакта со стенкой мочевого пузыря, что призвано минимизировать процедуру. Пионером разработки мини-слинга выступила компания Gynecare (Ethicon), выпустившая на рынок в 2005 г. систему TVT-SECUR (TVT-S). Первые впечатления о новом продукте были противоречивыми. Клиническая эффективность на ранних сроках наблюдения колебалась от 47 до 83,3 % [3].
Настоящее исследование выполнено с целью оценки эффективности различных способов хирургического лечения больных стрессовой инконтиненцией.
Материалы и методы. За 2011–2014 гг. в гинекологическом отделении Базовой акушерско-гинекологической клиники КубГМУ Минздрава России (далее Клиника) прооперировано 230 пациенток со стрессовым недержанием мочи, средний возраст которых составил 53,5±3,4 (35–72) года (рис. 1). Все сотрудники отделения имели высшую квалификационную категорию и стаж работы по специальности «акушерство и гинекология» свыше 10 лет. Кроме того, прошли специализированное обучение по установке сетчатых имплантов на базе ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии» и ФГБНУ «Научно-исследовательский институт акушерства, гинекологии и репродуктологии им. Д. О. Отта».
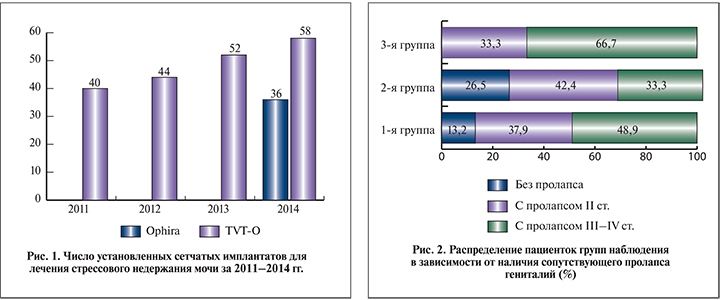
В исследование включены пациентки с установленным диагнозом стрессовой инконтиненции: положительными результатами кашлевой пробы и пробы Вальсальвы. Кроме того, для подтверждения диагноза использовали данные комплексного уродинамического исследования (КУДИ) и УЗИ уретровезикального сегмента. По результатам КУДИ у женщин определялись большой цистометрический объем (от 400 до 600 мл и более); высокий комплаенс мочевого пузыря (более 40 мл/см H2O); снижение детрузорного давления и его низкий вклад в пузырное давление во время мочеиспускания; снижение показателей максимального внутриуретрального давления (МВУД) на 30% и более; положительная кашлевая проба на объеме 100–400 мл. Показатели давления обратного сопротивления уретры колебались от 47 до 65 см водн.ст., что в 2–2,5 раза меньше нормы. По данным трехмерной эхографии, у 166 (72,2%) женщин наблюдались признаки сфинктерной недостаточности, а также признаки гипермобильности уретры.
В исследование не включали пациенток, имевших смешанную форму недержания мочи с преобладанием ургентного компонента, а также женщин с установленной по данным КУДИ гиперактивностью детрузора, которым консервативное лечение симптомов ГАМП не дало эффекта. Данной группе пациенток были предложены альтернативные методы лечения (инъекции препаратов ботулотоксина в стенку мочевого пузыря и др.).
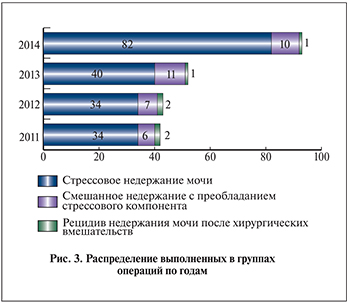
Всех подлежавших оперативному лечению пациенток разделили на три группы (рис. 2).
В 1-ю группу вошли 190 (82,6%) женщин с «чистым» стрессовым недержанием мочи. У 34 (14,7%) пациенток, составивших 2-ю группу, отмечалась смешанная форма недержания мочи с преобладанием стрессового компонента (пациентки, у которых симптомы гиперактивного мочевого пузыря купировались медикаментозно на фоне медикаментозной подготовки к операции). Третью группу составили 6 (2,6%) женщин с рецидивом недержания мочи после ранее перенесенного оперативного лечения (операции Берча).
 Всем пациенткам 2-й группы перед оперативным вмешательством назначалась консервативная терапия селективными м-холинолитиками селективного и неселективного действия (толтеродин, солифенацин, оксибутинин, троспия хлорид).
Всем пациенткам 2-й группы перед оперативным вмешательством назначалась консервативная терапия селективными м-холинолитиками селективного и неселективного действия (толтеродин, солифенацин, оксибутинин, троспия хлорид).
При наличии сопутствующего пролапса гениталий производилась его оценка согласно классификации POP-Q. Так, в 1-й группе пролапс II стадии был отмечен у 70 (36,8%) пациенток, III–IV стадий – у 93 (48,9%); во 2-й группе – у 14 (42,4%) и 11 (33,3%), в 3-й группе – у 2 (33,3%) и 4 (66,7%) соответственно.
Всем 194 (84,3% от общего числа) пациенткам с пролапсом гениталий выполнена уретропексия свободной синтетической петлей TVT-O, а 36 (15,6%) пациенткам без сопутствующего пролапса – уретропексия мини-слингом Ophira.
Ста восьми (47,0%) пациенткам с пролапсом гениталий III–IV стадий одномоментно с уретропексией TVT-O проведена коррекция пролапса – забрюшинная влагалищная кольпопексия облегченным трансплантатом Prolift anterior+М или кольпопексия системой Elevate anterior, posterior. Установку субуретрального слинга TVT-O и сетчатого трансплантата Prolift anterior+М или Elevate anterior осуществляли из разных разрезов слизистой передней стенки влагалища, что обеспечивало лучшие условия для коррекции при возникновении осложнений со стороны одного из имплантатов.
Всем пациенткам с пролапсом гениталий II стадии (из 1-й, 2-й и 3-й групп) (86 [37,4%] женщин) наряду с установкой петли TVT-O проводили пластику влагалища собственными тканями – переднюю, заднюю кольпорафию с формированием неофасции из слизистой влагалища.
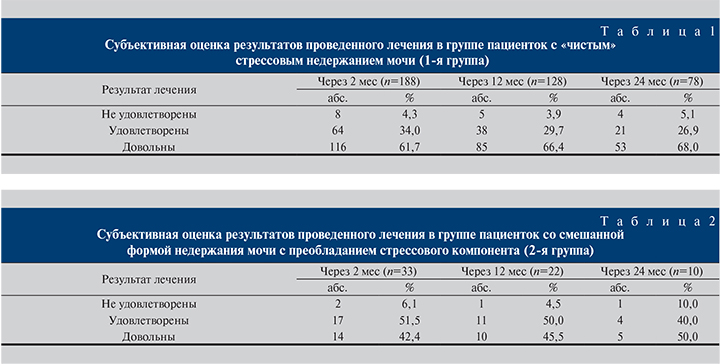
Операцию по установке свободной синтетической петли TVT-O выполняли по оригинальной методике, предложенной J. De Leval (рис. 3).
Большинство операций выполняли под спинальной анестезией. Однако, приняв во внимание рекомендации ведущих специалистов в данной области [9], при установке мини-слинга Ophira предпочтение отдавали местным методам обезболивания – 29 (80,5%) из 36 пациенток, из них для 15 (41,7%) женщин выбор в пользу этого метода анестезии был обусловлен наличием выраженной экстрагенитальной патологии в пожилом возрасте, а для 14 (38,9%) пациенток молодого возраста – осознанным отказом от общего обезболивания.
Контрольные обследования проводили через 2, 12 и 24 мес после операции. За критерий эффективности выполненной операции была принята отрицательная кашлевая проба и субъективная оценка женщинами результатов операции. Во всех случаях проводили определение пациенткой эффективности проведенного лечения по 5-балльной визуальной аналоговой шкале, гинекологическое обследование, кашлевую пробу, урофлоуметрию и измерение объема остаточной мочи.
Кашлевая проба является одним из наиболее распространенных методов оценки эффективности операции по поводу стрессового недержания мочи. Тем не менее до сих пор не выработано единого мнения о минимальном сроке наблюдения, по истечении которого данная проба становится достоверной [4, 6, 10, 11].
Использованная 5-вариантная шкала предполагала следующие варианты оценки: 1 – очень плохо, 2 – плохо, 3 – удовлетворительно, 4 – хорошо, 5 – отлично. Для обработки полученных данных были сформированы три подгруппы в каждой из трех групп: неудовлетворенные результатом (1–2), удовлетворены (3) и довольны результатом (4–5) [12].
Результаты. В 1-й группе спустя 2 мес после операции были осмотрены 188 (98,9%) пациенток, спустя 12 мес – 122 пациентки из 128, прооперированных за 2011–2013 гг., а отдаленные результаты (24 мес) получены от 58 пациенток, прооперированных в 2011 и 2012 гг.
Во 2-й группе спустя 2 мес после оперативного вмешательства были осмотрены 33 (97%) пациентки, спустя 12 мес – 22 из 24, прооперированных за 2011–2013 гг., а отдаленные результаты наблюдения (24 мес) получены от 10 пациенток, прооперированных в 2011 и 2012 гг.
В 3-й группе наблюдения спустя 2 мес после оперативного вмешательства осмотрены 6 (100%) пациенток, спустя 12 мес – все 5 пациенток, прооперированных за 2011–2013 гг., а отдаленные результаты наблюдения (24 мес) получены от всех 5 пациенток, прооперированных в 2011 и 2012 гг.
Субъективная оценка результатов проведенного лечения на разных сроках наблюдения представлена в табл. 1–3.
Удовлетворенными результатами лечения на различных этапах наблюдения в 1-й группе оказались 29,6–34,0% пациенток, во 2-й – 40,0–51,5%, в 3-й – 20,0–33,3%). На 4 и 5 баллов оценили результаты лечения 61,7–68,0% женщин 1-й группы, 42,4–50,0% – 2-й и 50,0–60,0% пациенток 3-й группы.
В 1-й группе среди пациенток, пришедших на контрольный осмотр через 2 мес после оперативного вмешательства, отрицательный результат кашлевой пробы был зафиксирован у 176 (93,6%) пациенток. Через 12 мес отрицательная кашлевая проба была зафиксирована у 100% (n=128) и сохранялась таковой через 24 мес после операции (n=78).
Во 2-й группе наблюдения при контрольном осмотре через 2 мес после операции кашлевая проба оказалась отрицательной у 26 (78,8%) пациенток. Учитывая смешанный генез недержания мочи, пациенткам данной группы проводили терапию м-холинолитиками (солифенацин 5–10 мг/сут) или антихолинергическими препаратами (оксибутинин 5–15 мг/сут, троспия хлорид 10–60 мг/сут) в течение 3 мес. На фоне лечения указанными препаратами в течение 4–12 нед у большинства пациенток кашлевая проба дала отрицательный результат. Однако 3 (13,6%) пациенткам не удалось добиться полного купирования стрессового недержания мочи и гиперактивности мочевого пузыря в течение года после оперативного вмешательства. У 1 (10%) пациентки кашлевая проба сохранялась положительной по прошествии 24 мес после операции. В данной группе наблюдения через 12 мес кашлевая проба была отрицательной у 86,4% (n=22) осмотренных пациенток, а через 24 мес – у 90,0% (n=10).
Среди 6 пациенток, у которых был отмечен рецидив стрессового недержания мочи, кашлевая проба через 2 мес после операции дала отрицательный результат у 6 (100%) пациенток и сохранялась таковой на протяжении всего периода наблюдения у 5 (83,3%) из них.
Таким образом, 78,8–100% пациенток из числа прооперированных в 2011 и 2013 гг., у которых спустя 2 мес после операции была зафиксирована отрицательная кашлевая проба, продолжали удерживать мочу в течение последующего периода наблюдения. При этом из числа пациенток, которые теряли мочу спустя 2 мес после операции, только 10–16,7% имели положительный результат кашлевой пробы через 12 и 24 мес. Таким образом, отрицательный результат кашлевой пробы спустя 2 мес после операции с высокой долей вероятности остается таковым и после более продолжительного периода наблюдения.
Интраоперационные осложнения имели место у 2 (1,1%) пациенток 1-й группы с сопутствующим пролапсом гениталий: произошло ранение мочевого пузыря при диссекции последнего во время установки сетчатого имплантата. Дефект устранен интраоперационно. В дальнейшем это потребовало катетеризации мочевого пузыря до 5–6 сут, назначения уросептиков. Пациентки выписаны на 7-е сутки в удовлетворительном состоянии.
В раннем послеоперационном периоде наблюдалось затруднение произвольного мочеиспускания у 8 пациенток, которым была выполнена одномоментная коррекция пролапса с использованием сетчатых трансплантатов и стрессового недержания мочи. Из них 4 (2,1%) пациентки были из 1-й группы, 3 (8,8%) – из 2-й и 1 (16,7%) – из 3-й. Данное осложнение потребовало применения интермиттирующей катетеризации мочевого пузыря и терапии тамсулозином 0,4 мг/сут в течение периода госпитализации. Период восстановления составил 1–4 нед.
Более поздние послеоперационные осложнения возникли через 3–6 мес после операции. Эрозии слизистой влагалища в месте установки субуретрального слинга сформировались у 3 (1,6%) пациенток 1-й группы. Из них 1 пациентке через 4 мес неэффективной консервативной терапии потребовалось иссечение участка слинга в месте эрозии. В дальнейшем повторного развития эрозии слизистой влагалища и рецидива стрессового недержания мочи у этой пациентки не наблюдалось.
У двух прооперированных женщин заживление эрозии слизистой влагалища произошло на фоне консервативной терапии. Рецидивов стрессового недержания мочи за период наблюдения не было.
У 1 (0,5%) пациентки с сопутствующей бронхиальной астмой после установки мини-слинга Ophira сохранялось недержание мочи, что обусловлено постоянным резким повышением внутрибрюшного давления при кашле.
Развитие гиперактивности мочевого пузыря de novo наблюдалось у 11 (57,9%) пациенток 1-й группы, которым была проведена одновременная коррекция цистоцеле и стрессового недержания мочи, что потребовало назначения в послеоперационном периоде м-холинолитиков.
Обсуждение. В настоящей работе нами представлены результаты оперативного лечения больных стрессовым недержанием мочи. Полученные в ходе настоящего исследования данные убедительно свидетельствуют о том, что операции с использованием свободной синтетической петли TVT-O и мини-слинга «Ophira» высокоэффективны при лечении стрессового недержания мочи. От 80 до 100% пациенток отмечали отсутствие потери мочи при повышении внутрибрюшного давления спустя 2 года после операции. В результате мета-анализа, включившего 31 рандомизированное исследование с участием 5385 пациенток, перенесших операцию TVT-O, D. Waltregny и соавт. [13] отметили, что эффективность данной операции в отдаленном периоде (более 3 лет) достигает 88,4%.
За объективную оценку эффективности операции в настоящем исследовании принята кашлевая проба. По данным [6], именно кашлевая проба служит наиболее надежным методом оценки результата лечения по сравнению с тестом с прокладками. Согласно полученным нами данным, отрицательные результаты кашлевой пробы спустя 2 мес после операции с высокой долей вероятности свидетельствуют о благоприятном долгосрочном прогнозе. При этом получены интересные данные в отношении наличия положительной кашлевой пробы в послеоперационном периоде, прогностическая ценность которой снижается спустя некоторое время.
Как показала работа, большинство пациенток довольны результатами операции и со временем их отношение не меняется. Однако до 20% женщин оценивали свое состояние как не более чем удовлетворительное, что соответствует данным зарубежных авторов [14, 15]. Это связано с тем, что под нашим наблюдением находились также пациентки со смешанной формой недержания мочи. Кроме того, наблюдение показало, что повторное возникновение недержания мочи, как правило, вызывает более выраженное, чем первичные жалобы, беспокойство женщин [14, 15]. В связи с этим присутствуют женщины, полностью не удовлетворенные результатами операции (5 %).
Появление симптомов гиперактивного мочевого пузыря, болевых ощущений и задержки мочи негативно отражаются на общей оценке результатов лечения. При этом следует отметить, что значимость этих осложнений будет разной у женщин с изначально различными ожиданиями от операции. Большее влияние на качество жизни они будут иметь у пациенток с абстрактными целями и наименьшее – у женщин с конкретными целями, особенно при достижении последних [16]. В связи с этим высока значимость обсуждения с пациенткой на предоперационном этапе возможных исходов оперативного вмешательства – иными словами, четко определить спектр задач, которые могут быть решены хирургическим путем. В случае смешанного недержания мочи начинать лечение представляется целесообразным с той формы недержания, которая в большей степени беспокоит пациентку [17].
Особенностью операции по установке мини-слинга Ophira является возможность широкого применения местной анестезии, что очень актуально для пожилых пациенток с экстрагенитальной патологией и риском осложнений общей анестезии. Кроме того, возможность отказаться от применения общей анестезии и сократить период пребывания пациентки в условиях стационара после операции представляет существенную экономическую выгоду.
Интраоперационных и ранних послеоперационных осложнений при использовании мини-слинга Ophira не наблюдалось, а частота осложнений после установки свободной синтетической петли TVT-O соответствовала данным, представленным в работах зарубежных авторов [3, 17, 19, 20].
Выводы
- Эффективность лечения стрессового недержания мочи путем установки свободной синтетической петли TVT-О и мини-слинга Ophira составляет 78,8–100%. В пользу указанных методик также свидетельствует высокая степень удовлетворенности пациенток исходом проведенной им операции – до 100% в различных группах наблюдения.
- Для определения объема операции и вида имплантата перед предстоящим вмешательством в отношении пациенток со стрессовым недержанием мочи целесообразно оценивать такие параметры, как возраст пациенток, степень выраженности недержания мочи, наличие/отсутствие сопутствующего пролапса гениталий, экстрагенитальной патологии. Персонифицированный подход и тщательный отбор пациенток для лечения различными сетчатыми имплантами при стрессовом недержании мочи способствуеют существенному снижению частоты неудовлетворительных результатов лечения, развития рецидивов и осложнений.
- Учитывая отсутствие необходимости в общих методах обезболивания в большинстве наблюдений установки мини-слинга Ophira, данная операция представляется более экономически выгодной в плане уменьшения затрат на анестезию и укорочения сроков госпитализации в послеоперационном периоде. Кроме того, существенно снижается вероятность развития осложнений, возникающих при проведении общих методов обезболивания.
- Полноценное и всестороннее обучение специалиста методикам коррекции стрессового недержания мочи при помощи свободных синтетических петель является обязательным условием успешного выполнения данного вида оперативного вмешательства. Обращает на себя внимание необходимость глубокого понимания анатомии и физиологии тазовых органов хирургом, производящим уретропексию.
Конфликты интересов: в данном исследовании не отмечены. Источник финансирования исследования: средства Федерального бюджета в рамках оказания высокотехнологичной медицинской помощи пациенткам со стрессовым недержанием мочи и пролапсом гениталий.



