Несмотря на то что в последнее время активно внедряются новейшие методы диагностики и лечения сердечно-сосудистых заболеваний (ССЗ), они продолжают оставаться главной причиной смертности в мире и составляют 30% или 17,5 млн смертей в год, при этом почти 1/3 случаев смерти приходится на людей трудоспособного возраста [1—3].
В многочисленных эпидемиологических исследованиях, проведенных как в нашей стране, так и за рубежом, получены доказательства того, что выявление и контроль факторов риска (ФР) развития ССЗ — лучший способ снизить сердечно-сосудистую заболеваемость и предупредить преждевременную смертность. С этой целью разработано множество моделей и шкал оценки суммарного риска развития ССЗ: Фрамингемская шкала риска (Framingham Risk Score) наиболее распространена в США [4], математическая модель PROCAM в виде компьютерной программы CERCA (Coronary Events Risk Calculator) используется в Германии [5].
С 2003 г. в Европейских странах рекомендуется пользоваться системой оценки риска SCORE (Systematic Coronary Risk Evaluation), которая разработана на основании результатов когортных проспективных исследований, проведенных в 12 странах Европы, в том числе в России, с участием 205 тыс. пациентов. Исследование началось с конца 70-х гг. XX века и продолжалось 27 лет [6]. Оценивался 10-летний риск развития смертельных исходов всех заболеваний, связанных с атеросклерозом и артериальной гипертензией (АГ) [7].
 Разработаны 2 модификации шкалы SCORE: для стран с низким и высоким риском развития ССЗ. Для расчета суммарного риска учитываются 2 немодифицируемых (пол, возраст) и 3 модифицируемых (статус курения, систолическое артериальное давление — САД, уровень общего холестерина — ОХС) ФР. Умеренным считается риск менее 5%, высоким — 5—10%, очень высоким — более 10% (рис. 1) [8].
Разработаны 2 модификации шкалы SCORE: для стран с низким и высоким риском развития ССЗ. Для расчета суммарного риска учитываются 2 немодифицируемых (пол, возраст) и 3 модифицируемых (статус курения, систолическое артериальное давление — САД, уровень общего холестерина — ОХС) ФР. Умеренным считается риск менее 5%, высоким — 5—10%, очень высоким — более 10% (рис. 1) [8].
Известно, что часть метаболических нарушений можно устранить путем коррекции модифицируемых ФР, но немодифицируемые ФР, такие, в частности, как возраст, могут играть самостоятельную роль в клинической манифестации метаболических нарушений. Раннее выявление маркеров метаболических нарушений в группах риска играет ведущую роль в разработке профилактических мероприятий [9].
Целью данного исследования явилась оценка динамики суммарного риска развития ССЗ по шкале SCORE в течение 3 лет наблюдения мужчин в возрасте 55 лет с нарушением жирового обмена.
Материал и методы
В исследование были включены мужчины (n=141) в возрасте риска кардиоваскулярных осложнений, а именно в возрасте 55 лет (средний возраст 55,85±1,95 года).
Критериями включения в исследование явились: социально-активные работающие мужчины в возрасте 55 лет, подписавшие информированное согласие на участие в исследовании.
К критериям невключения в исследование относились отказ от подписания информированного согласия на участие в исследовании, наличие онкологического заболевания, заболевания крови, значительные нарушения функции печени и почек, декомпенсация кровообращения, ишемическая болезнь сердца, психические заболевания или дисциркуляторная энцефалопатия, пороки развития внутренних органов, а также алкогольная или наркотическая зависимость.
Набор в группу наблюдения состоялся в 2008 г., все мужчины были обследованы повторно в 2011 г.
 При включении в исследование определяли антропометрические показатели — индекс массы тела (ИМТ) по формуле Кетле (избыточная масса тела; ожирение).
При включении в исследование определяли антропометрические показатели — индекс массы тела (ИМТ) по формуле Кетле (избыточная масса тела; ожирение).
Исходно и в динамике оценивали состояние липидного (уровни ОХС, триглицеридов — ТГ, холестерина – ХС липопротеидов высокой плотности — ЛВП, ХС липопротеидов низкой плотности — ЛНП) и углеводного (глюкоза в плазме крови натощак) обменов на автоматическом анализаторе KONE ULTRA.
Всем обследуемым проводили измерение АД с помощью мембранного сфигмоманометра по стандартной методике.
О наличии АГ судили по уровням систолического АД>140 мм рт.ст. и диастолического АД>90 мм рт.ст. [10].
В работе использовали эхокардиограф «COHOC 4500», датчик с фазированной решеткой частоты 2,5 МГц. Исследование проводили в двухмерном (В-режиме), одномерном (М-режиме) и допплер-ЭхоКГ из стандартных позиций датчика. Расчет индекса массы миокарда левого желудочка (ИММЛЖ) проводили с помощью программы, разработанной кафедрой терапии и кардиологии ГОУ ДПО «Иркутский ГИУВ» (2008). Гипертрофию миокарда ЛЖ определяли по следующим критериям ЭхоКГ: толщина задней стенки ЛЖ (ТЗСЛЖ) >1,2 см, толщина межжелудочковой перегородки (ТМЖП) >1,2 см; увеличение индекса массы миокарда ЛЖ (ИММЛЖ)≥125 гр/м2, рассчитанной по формуле в электронной программе.
С помощью дуплексного сканирования определяли толщину комплекса интимы–медиа (КИМ) брахиоцефальных артерий (БЦА) на аппарате «GE Logiq 9», (Германия) с режимами цветового допплеровского картирования, импульсной допплерографии, работающей в триплексном режиме реального времени. Комплекс интима–медиа общей сонной артерии оценивался согласно рекомендациям Европейского общества кардиологов: КИМ в норме <0,9 мм, утолщение – от 0,9 до 1,3 мм и критерий бляшки >1,3 мм.
Оценку риска, согласно шкале SCORE, проводили в зависимости от пола, возраста, статуса курения, систолического АД и концентрации ОХС. Риск смерти от ССЗ за 10 лет считали низким, если при проекции данных пациента на шкалу SCORE он составлял меньше 1%; умеренным — больше или равен 1% и меньше 5%; высоким – больше или равен 5% и меньше 10%; очень высоким – больше или равен 10% [11, 12].
Аналогичные параметры были определены у всех мужчин группы наблюдения (n=141) через 3 года.
Статистическую обработку полученных данных осуществляли с помощью пакета программ Statistica 8.0. Количественные данные представлены в виде среднее значение±стандартное отклонение (M±SD). Качественные признаки представлены в виде относительных (%) и абсолютных частот (n). Для сравнительного анализа количественных показателей в динамике использовали критерий Стьюдента, качественных переменных — критерий χ2. Статистически значимыми считали различия при p<0,05.
Результаты и обсуждение
На I этапе исследования нарушение жирового обмена выявлено у каждого второго обследованного. Так, наиболее часто диагностировали избыточную массу тела (n=83; 58,87%) и ожирение I—II степени (n=31; 21,99%) (рис. 2, а). Через 3 года с момента первоначального обследования число пациентов с нарушением жирового обмена практически не изменилось (рис. 2, б).
 Полученные результаты подтверждают данные официальной статистики, что почти у 55% взрослого населения экономически развитых стран имеется избыточная масса тела [13]. В России не менее 30% трудоспособного населения имеют избыточную массу тела и 25% — ожирение [14].
Полученные результаты подтверждают данные официальной статистики, что почти у 55% взрослого населения экономически развитых стран имеется избыточная масса тела [13]. В России не менее 30% трудоспособного населения имеют избыточную массу тела и 25% — ожирение [14].
У 86 (60,99%) обследованных имелась гиперхолестеринемия, в то время как в редких случаях регистрировали гипертриглицеридемию (n=7; 4,96%) и снижение уровня ХС ЛВП<1 ммоль/л (n=11; 7,80%). Вместе с тем повышение атерогенной фракции холестерина — ХС ЛНП>3 ммоль/л — зафиксировано у 111 (78,72%) мужчин, уровень глюкозы в крови >5,6 ммоль/л — у 28 (19,86%).
Через 3 года у 89 (63,12%) из 141 обследуемого сохранялась гиперхолестеринемия. Число пациентов со снижением уровня ХС ЛВП<1 ммоль/л практически не изменилось (∆=-9,09%). В то же время число пациентов с гипертриглицеридемией и повышением уровня ХС ЛНП статистически значимо уменьшилось на 4,26% и 58,15% соответственно (p<0,001).
Положительная динамика регистрировалась и при оценке среднего уровня глюкозы в крови натощак (p<0,05), при этом число пациентов с уровнем глюкозы >5,6 ммоль/л практически не изменилось — 11,35% (табл. 1).
Почти у 1/5 мужчин, включенных в исследование, выявлена ГБ (n=25; 17,73%). При этом в большинстве случаев (64%) регистрировалась ГБ I стадии и в 36% случаев — ГБ II стадии. Среди обследованных у 30 (21,28%) имелась такая вредная привычка, как курение.
Через 3 года число пациентов с ГБ достоверно не увеличилось (n=29; 20,57%), но произошло изменение структуры тяжести заболевания: в 1,5 раза возросло число пациентов с ГБ II стадии (с 36 до 55,17%) за счет уменьшения числа пациентов с ГБ I стадии и у одного пациента был диагностирован с помощью МРТ перенесенный лакунарный инфаркт левой лобной доли. Частота выявления курящих среди пациентов практически не изменилась (n=29; 20,57%).
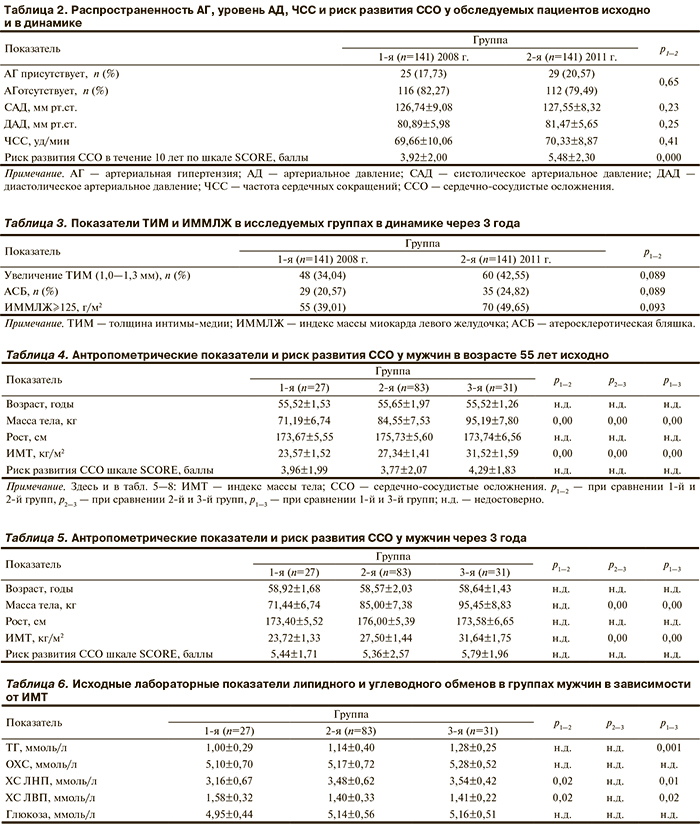
Риск развития фатальных ССЗ по шкале SCORE на I этапе обследования у мужчин составил 3,92±2,00 (табл. 2), что соответствует умеренному риску развития сердечно-сосудистых осложнений (ССО) в ближайшие 10 лет, а через 3 года достоверно увеличился, составив 5,48±2,30. Таким образом, увеличилась вероятность развития связанных с атеросклерозом фатальных ССО.
Несмотря на то что в течение 3-летнего периода наблюдения у пациентов поддерживались относительно стабильная масса тела и показатели липидного обмена, по мере старения организма и наличия дополнительных ФР (низкий уровень ХС ЛВП, увеличение ТИМ), наблюдалось повышение вероятности возникновения фатальных ССО.
При анализе показателей, полученных с помощью трансторакальной ЭхоКГ и цветового дуплексного сканирования, выявлено, что увеличение стадии ГБ способствовало развитию ГЛЖ и увеличению ТИМ БЦА. Так, через 3 года ГЛЖ диагностирована у 70 (49,65%) мужчин по сравнению с 55 (39,01%) при включении в исследование. Наблюдалась также отрицательная динамика в сторону увеличения частоты и степени атеросклеротического поражения БЦА.
Так, на момент включения в исследование признаки увеличения ТИМ БЦА определялись у 48 (34,04%) обследуемых, атеросклеротические бляшки — у 29 (20,57%). Через 3 года с момента первоначального обследования число пациентов с подобными изменениями ТИМ БЦА увеличилось (табл. 3).
Для анализа влияния нарушений жирового обмена на риск развития ССО в ближайшие 10 лет обследуемые были разделены на группы в зависимости от ИМТ: 1-я группа — ИМТ<25 кг/м2 (n=27); 2-я группа — ИМТ>25 и <30 кг/м2 (n=83); 3-я группа — ИМТ>30 кг/м2 (n=31).
По возрасту сравниваемые группы пациентов не различались между собой (табл. 4).
Через 3 года соотношение распределения по ИМТ практически не изменилось (табл. 5), более чем у 50% пациентов также имелись нарушения жирового обмена: в 1-й группе (ИМТ<25 кг/м2) — у 25 мужчин, во 2-й группе (ИМТ>25 и <30 кг/м2) — у 83, в 3-й группе (ИМТ>30 кг/м2) — у 33 мужчин.
При анализе показателей липидного обмена (табл. 6) уровни ХС и ХС ЛНП во всех 3 исследуемых группах находились несколько выше физиологической нормы; отмечены тенденция к повышению уровня ОХС по мере роста ИМТ и увеличение уровня ХС ЛНП в группе с избыточной массой тела и ожирением по сравнению с группой с нормальной массой тела (р=0,02 и р=0,01 соответственно). Уровень ТГ хотя и был в пределах физиологической нормы, но достоверно повышался в группе с ожирением по сравнению с группой с нормальной массой тела (p=0,001). Подобная динамика наблюдалась и в отношении уровня ХС ЛВП, который был значимо ниже во 2-й и 3-й группах по сравнению с 1-й группой обследуемых мужчин (p=0,02).
По содержанию уровня глюкозы в крови исследуемые группы мужчин не различались, несмотря на повышение этого показателя при увеличении ИМТ.
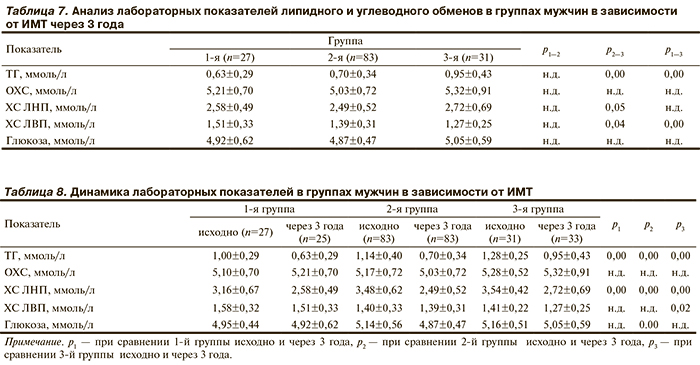
Аналогичные изменения в анализе липидного спектра наблюдались у обследуемых мужчин через 3 года (табл. 7).
Как представлено в табл. 8, спустя 3 года число лиц с нормальной массой тела уменьшилось на 2, число мужчин с избыточной массой тела осталось прежним, в то время как число лиц с ожирением увеличилось соответственно на 2. Несмотря на ухудшение показателей жирового обмена, лабораторные показатели липидного и углеводного обменов у обследуемых мужчин в динамике через 3 года улучшились. При этом прием липидкорригирующих препаратов обследуемые отрицают.
Так, уровни ТГ и ХС ЛНП во всех 3 группах достоверно уменьшились (р=0,001) во всех случаях. Наряду с этим отмечалась тенденция к повышению уровня ОХС и снижению ХС ЛВП в группе лиц с нормальной массой тела и ожирением.
Анализ влияния нарушений жирового обмена на риск развития ССО в ближайшие 10 лет в обследуемой когорте показал, что для наиболее полного снижения этого риска необходимо проводить многофакторную профилактику, включающую прекращение курения, нормализацию массы тела, коррекцию дислипидемий, рекомендации по рациональному питанию, уменьшение употребления соленой пищи, ведение физически активного образа жизни [15, 16]. Необходимость борьбы с ФР развития ССЗ доказана в многочисленных исследованиях: прекращение курения снижает риск развития инсульта на 50% уже через 6 мес, а 2—5 ч физической активности в день ассоциируется с уменьшением тяжести инсульта и лучшим восстановлением утраченных функций в случае его развития, уменьшение избыточной массы тела на 1 кг ведет к снижению АД в среднем на 2 мм рт.ст. [11]. Патогенетическая связь абдоминального ожирения с ССЗ прослеживается достаточно четко: выраженный коронарный атеросклероз, инфаркты миокарда и инсульты у больных с избыточной массой тела регистрируются значительно чаще, чем у лиц с нормальной массой тела [17].
Выводы
Среди мужчин в возрасте риска сердечно-сосудистых осложнений (55 лет) имеется достаточно высокая распространенность модифицируемых факторов риска кардиоваскулярной патологии: артериальной гипертензии (17,7%), атерогенной дислипидемии (78,7%), гиперхолестеринемии (60,9%) и нарушения жирового обмена (58,9,2%).
При динамическом обследовании мужчин возраста риска (55 лет) показано, что риск развития артериальной гипертензии значительно возрастает при наличии избыточной массы тела и ожирения, при этом отрицательной динамики в частоте выявления метаболических нарушений у этой категории лиц не отмечено.
Ухудшение состояния комплекса интима–медиа брахиоцефальных артерий и увеличение массы миокарда левого желудочка у мужчин среднего возраста на протяжении 3 лет со стабилизацией индекса массы тела и улучшением показателей липидного и углеводного обменов связано с прогрессированием АГ и субклинического атеросклероза.
Суммарный риск развития сердечно-сосудистых осложнений по шкале SCORE у мужчин в возрасте 55 лет как в исходном состоянии, так и в динамике через 3 года не превышал 5%, что свидетельствует об умеренном риске развития сердечно-сосудистого осложнения в ближайшие 10 лет.
Наличие дополнительных факторов риска, таких как низкий уровень холестерина липопротеидов высокой плотности, наличие атеросклеротической бляшки либо увеличение толщины интимы–медии повышает риск возникновения сердечно-сосудистого осложнения.



