Имплантация тестикулярных протезов находит применение в лечении анорхизма более 80 лет, когда впервые в практике был установлен пациенту имплант из сплава виталия, сплава кобальта, хрома и молибдена [3]. Несмотря на внешнюю простоту проблемы, обсуждаемый вопрос оставляет ряд противоречий в медицинской литературе. Если вопросы техники протезирования, осложнений и пути их предотвращения на протяжении ряда лет находят освещение в литературе, пусть и с противоречивыми выводами, то вопросы социальной адаптации пациентов, удовлетворенности результатами, опасения пациентов, отношения к сформировавшимся осложнениям существенно реже дискутируются и обсуждаются. Существующий пробел в данном вопросе явился основанием для анализа и систематизации опубликованных данных в отечественной и зарубежной литературе.
Обзор выполнен на основании публикаций о протезировании яичка в подростковом и взрослом возрасте, опубликованных в базах PubMed (https://pubmed.ncbi.nlm.nih.gov/) и Научной электронной библиотеки Elibrary.ru (https://elibrary.ru/), выборка публикаций ограничена статьями в научных рецензируемых журналах.
Поиск проведен по следующим ключевым словам: «протезирование яичка», «структура пациентов», «социальная реабилитация», «социальная адаптация», «осложнения», «повторное тестикулярное протезирование» («testicular prosthetics», «patient structure», «social rehabilitation», «social adaptation», «complications», «repeated testicular prosthetics»). В исследование были включены научные публикации преимущественно за последние 10 лет (2012–2022), за исключением работ, имеющих основополагающее значение. На первом этапе найдено 146 источников (преимущественно за последние 10 лет), которые имели отношение к теме обзора. Из них были исключены тезисы конференций, короткие сообщения, патенты об изобретении и дублирующие публикации. Вторым этапом, исходя из актуальности материала и степени достоверности источников, импакт-факторов журналов и логичности представления данных в работе, непосредственно для цитирования в обзоре было отобрано 44 публикации, представляющие наибольшую научную ценность.
Социальная значимость проблемы. Психологические аспекты протезирования
Длительное время протезирование гонады рассматривалось как исключительно эстетический аспект хирургии [4], в то же время в зарубежной литературе уже в тот же период времени оценивалась и психолого-социальная роль протезирования [5, 6]. В настоящее время протезирование яичка является важной составляющей психологического, физического благополучия пациента после орхэктомии, нормализации репродуктивной функции и половой адаптации [1, 2]. Существенно улучшается восприятие мужчиной собственного тела, нивелируя комплекс неполноценности [7–9]. J. Skoogh (2010) при анализе когорты из 1173 пациентов, перенесших орхэктомию по онкологическим показаниям, констатировал, что 32% сожалели о необходимости такого вмешательства и 26% испытывали чувство беспокойства и стыда за свое тело из-за удаления яичка, потерю сексуального влечения, что не может не отражаться на репродуктивном здоровье мужчины [9]. D. Hampli (2021) указал на особое отношение к протезированию в подростковом возрасте, когда дефект тела воспринимается наиболее остро пациентом и приводит к наибольшей неудовлетворенности, нежели в старшем возрасте [10].
Отсутствие яичка у мужчины с точки зрения психотравмирующего фактора приравнивается к потере матки или молочных желез женщиной [11]. Вместе с тем частота тестикулярного протезирования уступает коррекции отсутствия молочных желез у женщин. По данным А. Srivatsav (2019), тестикулярное протезирование выполняется только у 15,7% мужчин, перенесших орхэктомию, в то время как после мастэктомии корригированы 43,3% пациентов [12].
Y. Ning (2011) считает, что любому пациенту, перенесшему орхэктомию, должна быть предложена возможность протезирования [13]. S. Kogan (2014) констатировал в своей когорте в трех наблюдениях резко выраженное стремление к протезированию, пациенты высказывали суицидальные мысли по поводу отсутствия яичка в мошонке и в отказе им немедленно корригировать дефект [7].
Важность протезирования для взаимоотношений и половой жизни подчеркивает и исследование А. Srivatsav (2019), указавшего, что в его практике 50% пациентов приняли решение о тестикулярном протезировании по причине улучшения косметического вида для партнерши, 29% – с целью повышения уверенности в себе и 21% – с целью улучшения внешнего вида для себя [12].
Есть и противоположная позиция [14, 15]. L. Incrocci (1999) указывал на отказ ряда пациентов от протезирования ввиду отсутствия какого-либо психологического и полового дискомфорта [15]. J. Abshead (2001), рекомендуя и предлагая своим пациентам протезирование, также отмечал, что не все пациенты, даже получив полную и разностороннюю информацию, готовы к протезированию. Причиной отказа от операции в значительном количестве наблюдений, по его мнению, был страх операции и страх ожидаемой неудачи, а не истинное нежелание восстановления анатомии мошонки [14]. В уже упоминаемом исследовании А. Srivatsav (2019) отмечено, что из числа отказавшихся от протезирования 41% не испытывал дискомфорта в семейной, в том числе и в половой жизни, 39% не испытывали дискомфорта для себя, 20,4% отказались ввиду страха осложнений, 14,3% – по причине высокой стоимости операции, 10,2% – ввиду отсутствия страховки, однако в последующем 28% мужчин отметили, что они сожалеют о ранее принятом решении отказаться от импланта [12]. В ряде случаев отказ от протезирования обусловлен общим низким уровнем социальной культуры пациента [16].
Важным моментом является консультирование пациента и/или родителей перед выполнением орхэктомии – 90% пациентов считают важным для себя предложение импланта оперирующим хирургом [14, 17]. При анализе когорты пациентов, которым в 100% случаев предлагалось протезирование, 31% считал консультирование слишком коротким, чтобы принять решение, 8,5% считали, что получили недостаточную информацию, что говорит о высокой заинтересованности пациентов [17].
Протезирование не всегда предлагается пациентам по причине опасений отдельных специалистов расширения объема операции и повышенных рисков осложнений [18]. Предложение импланта не осуществляется в среднем 1/3 пациентов [9, 14, 19]. А. Mohammed (2015), проанализировав более 3000 орхэктомий в возрасте 13–60 лет указал на еще меньшую частоту протезирования – около 15% [20]. С. Moynihan (1987) при анализе 102 случаев орхэктомии у онкологических пациентов обнаружил, что только 28% предлагалось протезирование и только 18% приняли положительное решение в этом вопросе [21]. Р. Е. Nichols (2019) при оценке катамнеза после орхэктомии указал, что 25% мужчин получили имплант, 42% не были информированы врачами о такой возможности [19]. Вместе с тем при адекватном консультировании уровень согласия достигает 87% [14, 17, 19, 22].
Положительным прогностическим фактором в отношении активного желания протезирования принято считать возраст пациента до 35 лет и выполнение вмешательства в академическом учреждении [19]. E. R. Gritz (1989) указывает на то, что от протезирования воздерживается более 50% женатых мужчин, в то время как холостые значительно охотнее принимают решение о установке импланта [23].
Неудачные вмешательства существенно усугубляют дискомфорт пациента и в ряде случаев вынуждают отказаться от повторного протезирования [2].
Следует отметить, что исследования, касающиеся психологического статуса и социальной адаптации после протезирования, немногочисленны и относятся почти исключительно к взрослому возрасту. В подростковой группе данный вопрос практически не освящен [5, 6, 24]. Работы, оценивающие социальную реабилитацию во взрослом возрасте после орхэктомии, выполненной в детстве, также единичны [25].
О социальной значимости вопроса говорит тот факт, что в структуре пациентов, потерявших гонаду, преобладают заболевания, характерные для молодого возраста, за исключением онкологической патологии, однако и в этой группе наблюдается тенденция к «омоложению» [26, 27].
Y. Ning (2011) выполнил протезирование 20 взрослым пациентам, из них 5 (25%) с раком предстательной железы, 9 (45%) с раком яичка, 5 (25%) с крипторхизмом и 1 (5%) с агенезией яичка [13]. М. Peycelon (2016) при анализе 26 протезирований у подростков констатировал среди причин протезирования перекрут яичка (27%), двусторонний анорхизм (27%), крипторхизм с атрофией яичка (19,2%), другие причины (26,8%). Характерно, что в 46% случаев характер протезирования был билатеральным [28]. F. Ferro (1991) выполнил 57 протезирований у 53 детей, в том числе 1 (1,9%) при опухоли, 1 (1,9%) при перекруте и 53 (96,2%) при агенезии яичка [29]. Ю. Ю. Мадыкин (2012) среди причин утраты гонады констатировал гипоплазию врожденную у 17,1%, травму у 40%, опухоли у 14,3%, крипторхизм с атрофией у 17,1%, гнойно-деструктивные процессы у 11,4% [30]. Р. Osemlak, анализируя показания к протезированию в когорте 290 пациентов (2018), констатировал агенезию и гипоплазию яичка у 144 (49%), перекрут семенного канатика у 72 (25%), атрофию яичка после орхопексии при крипторхизме у 30 (11%), атрофию вследствие травмы мошонки у 29 (10%), новообразования у 15 (5%) [31].
Осложняющим социальную нагрузку фактором является и необходимость в массе случаев двустороннего протезирования. Так, М. Peycelon (2016) выполнял двустороннее протезирование у 35% пациентов [28].
Сроки протезирования. Возраст пациентов
Возраст выполнения протезирования разнообразен и определяется спецификой работы учреждений – взрослые стационары, детские, комбинированные. М. Peycelon (2016) выполнял протезирование пациентам 9–18 лет, работая в детской клинике [28]. Ю. Ю. Мадыкин (2012), анализируя опыт 35 пациентов взрослого стационара, указал возраст 17–56 лет [30]. G. Musi (2020), проанализировав 393 наблюдения в возрасте 14–65 лет, указал средний возраст 33 года [32]. L. Incrocci (1999) констатировал в своей серии из 32 пациентов возраст от 18 до 47 лет, средний – 30 лет [15]. Несколько более старший возраст отмечен в исследовании W.D. Bohm (1989) – 44,6 года [33]. Аналогичные данные приводит T.G. Clifford (2017), указав диапазон возраста 17–59 лет [34]. Y. Ning (2011) в анализе 20 собственных клинических наблюдений говорит о протезировании преимущественно в молодом возрасте, приведя данные среднего возраста 28,0±4,2 года [13]. J.L. Lidman (2006) в своей серии (n=8) пациентов выполнял операцию также исключительно молодым пациентам – 14–26 лет [35]. Аналогичные возрастные рамки ранее указал А. А. Адамян (1990) – возраст пациентов составил 14–22 года [4].
Характерно, что все авторы указывают возрастные рамки либо позднего пубертата, либо молодого возраста с медианой, не превышающей значимо 30 лет [28, 32, 35]. Работы, демонстрирующие более старшую возрастную группу, также приводят цифры, соответствующие возрасту активной половой жизни [33, 34].
Принятым большинством авторов является желание выполнить протезирование в пубертатном возрасте во избежание осложнений, связанных с малым объемом полости мошонки. М. Peycelon (2016) выполнял протезирование яичка пациентам в возрасте 9–18 лет (14,7 лет), при этом срок от первичной операции составил от 1,3 до 80 мес. [28]. С. Ю. Комарова (2017) выполняла протезирование по достижении пациеетами возраста 14 лет [36]. Мультицентровые исследования, проведенные в России, говорят о наиболее рациональном возрасте – 16–17 лет, что приводит к меньшему числу осложнений [25].
По мнению ряда авторов, раннее протезирование помогает нивелировать психологический дискомфорт и улучшить адаптацию ребенка [31, 37]. Другие исследования опровергают данное положение о детском возрасте и рекомендуют выполнять протезирование в пубертатном возрасте – в начале половой зрелости [11].
Характерно, что, чем моложе возраст пациента, тем более востребован для него тестикулярный имплант. R. Robinson и соавт. (2014) проанализировали 904 случая орхэктомии у лиц мужского пола в возрасте 14–88 лет, показав, что протезирование востребовано у 55,2%, при этом средний возраст в группе выбравших имплант составил 33 года, а в группе воздержавшихся – 37 лет [18].
Результаты протезирования. Удовлетворенность протезированием
Сложный и малоизученный аспект протезирования, не имеющий комплексного освещения в литературе. Зачастую авторы просто указывают на удовлетворительные результаты без детальной оценки и указания ее критериев [4, 38].
Исследования в этом направлении проводятся, но они носят характер узконаправленных, оценивающих результаты в отельных когортах, разделенных по возрасту или нозологической форме [34]. И. С. Шормановым, Д. Н. Щедровым и другими авторами (2018) был представлен анализ результатов протезирования после перекрута яичка с орхэктомией у подростков [25]. При ряде нозологических форм результаты тестикулярного протезирования практически не освещены [39].
T. G. Clifford (2018) представил оценку удовлетворенности у 40 пациентов взрослого возраста, страдавших онкоурологической патологией, показав высокие результаты удовлетворенности в зависимости от критериев оценки – 87,5–92,5% [34].
H.-X. Chen (2012) при оценке удовлетворенности пациента учитывал такие критерии, как размер импланта, вес, удобство, внешний вид мошонки и положение импланта, при этом через 6 мес. после операции размер удовлетворял 88,23% респондентов, вес – 82,35%, удобство – 70,58%, внешний вид – 100% и положение импланта – 100%, однако 29,42% отмечали его жесткость [40]. Положение импланта у корня мошонки и высокая плотность были озвучены как основные критерии неудовлетворенности и в исследовании T. G. Clifford (2018) [34].
D. Zilberman (2007) отметил удовлетворенность протезированием в 100% своих наблюдений [11]. Близкие данные опубликованы S. Kogan (2014) – 93% [7].
Другие авторы приводят несколько меньшую частоту положительных мнений пациентов – 50–60% [11, 15].
Существуют указания на неудовлетворенность пациентов рядом характеристик импланта и необходимость индивидуального подбора изделия, т.к. серийная линейка не способна удовлетворять индивидуальные потребности пациента [40]. Авторы отмечают, что наиболее частой негативной характеристикой являются неестественный размер, форма и жесткость импланта, предлагая решать эту проблему путем 3D-печати [41, 42].
Мы сочли целесообразным сформировать сводную таблицу оценки удовлетворенности протезированием для наглядной демонстрации результатов.
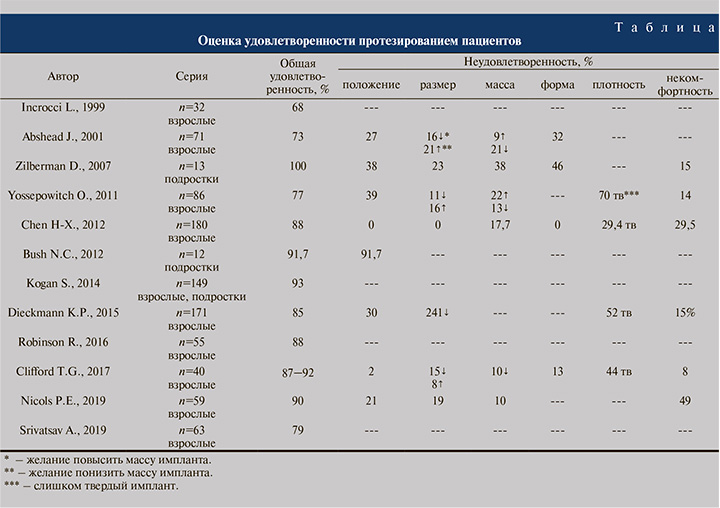
В противовес приведенным данным некоторые авторы не проводят оценку удовлетворенности после протезирования, расценивая оперативное вмешательство конечным этапом реабилитации [36].
Практически не освещен вопрос оценки сексуальной функции и ее изменений после протезирования. L. Incrocci (1999), проанализировав результаты протезирования у мужчин в возрасте 18–47 лет, констатировал у 80% отсутствие проблем в сексуальной сфере, однако только 58% были полностью удовлетворены своей сексуальной жизнью, в 20% отмечен дискомфорт при интимных контактах, у 10% имела место эректильная дисфункция, у 5% – преждевременная эякуляция [15]. И. С. Шормановым (2018) предложен опросник оценки качества жизни, в том числе и аспектов половой жизни после протезирования яичка, однако он не содержит ряда параметров оценки импланта пациентом и применялся в практике только у молодых мужчин, перенесших в детстве орхэктомию по поводу перекрута яичка, что требует его доработки и расширения применения [24]. S. Kogan (2014) применял опросник восприятия пациентом своих гениталий, показав высокие результаты оценки протезирования субъектом, но не касался вопросов психологической, социальной и половой адаптации [7]. F. Catanzaritti (2016) также применял свой оригинальный опросник, но его исследование касалось только пациентов с опухолями яичка, в том числе получающих комплексную терапию, что существенно влияло на трактовку результатов [43].
Вопрос оценки протезирования яичка партнершей пациента в литературе освещен минимально; публикации, рассматривающие данный аспект проблемы, в иностранной литературе единичны, в отечественной совершенно отсутствуют [44].
Повторное протезирование
Частота повторного протезирования значительна.
Ю. Ю. Мадыкин (2012) выполнял его у 11,3% больных [30]. М. Peycelon (2016) приводит меньшую частоту – 6,8% [28]. S. Kogan (2014) дает еще меньшее значение – 2,7% [7].
K. M. Legemate (2021) указывает частоту повторного протезирования до 30% [39].
Причины необходимости протезирования повторно разнообразны – гнойные осложнения протезирования, экструзия, сморщивание импланта, но ведущее место занимает несоответствие размеров импланта собственной гонаде вследствие тех или иных причин [28, 30].
В ряде случаев повторное протезирование запрограммировано. Чаще такая проблема возникает у пациентов с атрофией или врожденной гипоплазией яичка, выполнение протезирования имплантом должных размеров затруднено малым объемом скротальной полости, в таком случае операция выполняется этапно с промежутком от 1 года до 3 лет [30].
При неудовлетворительном результате или наличии осложнений замена импланта становится сложным вопросом для пациента с точки зрения принятия решения, т.к. риск получения неудовлетворительного результата, а тем более повторно, в генитальной хирургии влечет за собой страх вмешательства и психологический дисбаланс.
Ю. Ю. Мадыкин в обоих описанных наблюдениях экструзии импланта отметил отказ пациента [30].
S. Kogan (2014) констатировал в своей когорте наблюдение потери импланта с желанием пациента повторного протезирования, что и было им выполнено [7]. D. Hampli (2021) также указывал на активное желание пациентов выполнить репротезирование после экструзии импланта [10].
K. M. Legemate (2021) говорит о настоятельном желании пациентов выполнить репротезирование и приводит клинические наблюдения, в которых репротезирование выполнялось до 4 раз, в целом в когорте его исследований 68% пациентов после удаления импланта вследствие различных причин желали повторно выполнить протезирование [39].
В настоящее время множество вопросов, связанных с тестикулярным протезированием, не имеет завершенности своих позиций и продолжает активно дискутироваться. Вопрос целесообразности и значимости протезирования не вызывает в целом сомнений, однако носит характер преимущественно эмоциональных суждений о значимости без конкретных характеристик. Вопрос протезирования рассматривается преимущественно как средство коррекции эстетического дефекта, но не учитывается его роль в социальной адаптации и мужского здоровья.
Вопрос оценки результатов тестикулярного протезирования как с профессиональной точки зрения, так и с точки зрения восприятия пациента и его удовлетворенности в настоящее время далек от своего разрешения, имеющиеся публикации противоречивы, зачастую демонстрируют крайнюю полярность позиций, что делает обобщение и дальнейшее изучение этого вопроса актуальными.



