Введение. Рак почки в структуре онкоурологиче- ской заболеваемости в 2012 г. продолжал занимать третье место после рака простаты и второе место среди причин смертности вследствие онкоурологических заболеваний. За последние годы отмечается устойчивая тенденция к увеличению абсолютного числа больных раком почки. В Российской Федерации количество заболевших в 2012 г. по сравнению с 2002-м увеличилось на 39,9%, а в абсолютном выражении возросло до 19 675 [1].
Традиционным методом лечения опухоли почки стала радикальная нефрэктомия. Однако в настоящее время стандарт лечения таких больных пополнился органосохраняющими операциями (при наличии условий их выполнения), что связано с риском развития почечной недостаточности при радикальной нефрэктомии, что особенно актуально при опухоли единственной почки или поражении контралатеральной.
 Многочисленные исследования продемонстрировали, что резекция почки (РП) обусловливает эквивалентные онкологические результаты по сравнению с радикальной нефрэктомией. В то же время настоятельная необходимость сохранения почечной паренхимы при технически сложных для резекции ситуациях привела к развитию техники энуклеации, которая состоит в вылущивании опухоли почки тупым путем между перитуморальной псевдокапсулой и почечной паренхимой без повреждения последней. Вначале эта методика была встречена со скептицизмом в связи с отсутствием уверенности в полном удалении опухоли. Тем не менее долгосрочные сравнительные исследования выявили эквивалентные онкологические результаты простой энуклеации (ПЭ) и РП [2].
Многочисленные исследования продемонстрировали, что резекция почки (РП) обусловливает эквивалентные онкологические результаты по сравнению с радикальной нефрэктомией. В то же время настоятельная необходимость сохранения почечной паренхимы при технически сложных для резекции ситуациях привела к развитию техники энуклеации, которая состоит в вылущивании опухоли почки тупым путем между перитуморальной псевдокапсулой и почечной паренхимой без повреждения последней. Вначале эта методика была встречена со скептицизмом в связи с отсутствием уверенности в полном удалении опухоли. Тем не менее долгосрочные сравнительные исследования выявили эквивалентные онкологические результаты простой энуклеации (ПЭ) и РП [2].
Проект SATURN, объединяющий 16 медицинских университетов Италии, является первым крупномасштабным сравнительным исследованием, продемонстрировавшим, что безрецидивная и раково-специфическая выживаемость пациентов с почечно-клеточным раком (ПКР) после РП и ПЭ опухоли достоверно не различаются. В исследование вошли пациенты с опухолью почки, которым выполнена РП (n=982) или ПЭ опухоли (n=537). Продолжительность наблюдения за состоянием пациентов после операции составила соответственно 51±37,8 и 54,4±36 мес. Показатели выживаемости без прогрессирования спустя 5 и 10 лет составили соответственно 88,9 и 82% после РП и 91,4 и 90,8% после ПЭ опухоли (p=0,09), раково-специфическая выживаемость – 93,3 и 91,6% после РП и 94,3 и 93,2% после ПЭ (p=0,94) [3].
Онкологическая безопасность энуклеации опухоли почки определяется наличием протяженной псевдокапсулы вокруг опухоли и возможностью достижения негативного хирургического края. Ученые из Италии исследовали данные параметры, а также традиционные клинические и патологические данные после энуклеации опухоли с целью определения необходимости затрагивания периферической паренхимы вокруг опухоли для снижения риска позитивного хирургического края. В исследование были включены 304 больных, которым была выполнена энуклеация опухоли по поводу ПКР. Все образцы оценены опытным патологоанатомом. У 51% больных ПКР псевдокапсула была интактной и свободной от инвазии. В 34,9% наблюдений было обнаружено пенетрирование псевдокапсулы опухолью со стороны паренхимы, в 14,1% – пенетрация в околопочечную клетчатку. Ни у одного из пациентов не было положительного хирургического края. Факт наличия пенетрации псевдокапсулы был значимо связан с большим размером опухоли. Пятилетняя безрецидивная выживаемость для опухолей без инвазии в псевдокапсулу, с инвазией псевдокапсулы со стороны паренхимы и с пенетрацией в околопочечную клетчатку составила 97,5, 96,7 и 77,1% соответственно (р<0,0001). По итогам многофакторный анализ показал, что пенетрация опухоли в паранефральную клетчатку является един- ственным значимым и независимым предиктором выживаемости без прогрессирования заболевания, в то время как прорастание псевдокапсулы опухоли почки со стороны паренхимы значимо не увеличивало риск рецидива заболевания [4].
Магнитно-резонансная томография (МРТ) обладает очень важной особенностью. Она, в отличие от компьютерной томографии (КТ), позволяет обнаруживать псевдокапсулу опухоли почки. Y. Yamashita и соавт. [5] представили результаты исследований, проведенных 52 пациентам с ПКР и 40 пациентам с другими новообразованиями почки. Псевдокапсула имела место в случаях с высокой степенью дифференциации клеток и была обнаружена у 66% опухолей до 4 см в диаметре и у 28% опухолей более 4 см. При КТ практически во всех этих наблюдениях псевдокапсулу обнаружить не удалось.
 Роль псевдокапсулы в выборе объема оперативного пособия довольно высока. Одним из показаний к проведению МРТ при опухоли почки, особенно небольшого размера, может стать необходимость решения вопроса о возможности органосохраняющей операции в пределах здоровых тканей. Это особенно актуально в наблюдениях с опухолью един-
ственной почки, двусторонней опухолью, опухолью почки и сопутствующими заболеваниями, приводящими к развитию почечной недостаточности [6].
Роль псевдокапсулы в выборе объема оперативного пособия довольно высока. Одним из показаний к проведению МРТ при опухоли почки, особенно небольшого размера, может стать необходимость решения вопроса о возможности органосохраняющей операции в пределах здоровых тканей. Это особенно актуально в наблюдениях с опухолью един-
ственной почки, двусторонней опухолью, опухолью почки и сопутствующими заболеваниями, приводящими к развитию почечной недостаточности [6].
Простая энуклеация – безопасный и эффективный метод лечения не только пациентов с небольшой опухолью почки, но и больных ПКР размером от 4 до 7 см. У таких пациентов ПЭ обеспечивает долгосрочную раковоспецифическую выживаемость, аналогичную таковой при радикальной нефрэктомии, и не связана с большим риском местного рецидива, чем резекция почки у больных ПКР менее 4 см в наибольшем измерении [7].
Материалы и методы. В клинике урологии Первого МГМУ им. И. М. Сеченова доля энуклеаций опухоли почки в структуре оперативных вмешательств, проведенных с 1995 по 2004 г., была невысокой и составила 2% [8]. В интервале с 2002 по 2012 г. количество энуклеаций увеличилось и составило 5,8% (59 пациентов). Невысокая частота выполнения энуклеаций обусловлена тем, что данная операция выполняется в группе пациентов с раком единственной почки, двусторонней опухолью, новообразованиями почки и сопутствующими заболеваниями, приводящими к развитию почечной недостаточности, а также с интрасинусными образованиями. По результатам анализа отдаленных результатов лечения наших пациентов показатели выживаемости без прогрессирования спустя 3 и 5 лет составили 91 и 90% для РП и 91,5 и 89,8% для энуклеации опухоли (p=0,94); раково-специфическая выживаемость через 3 и 5 лет достигли 93 и 92% после РП и 93,2 и 91,5% после энуклеации (p=0,95).
Приведем клиническое наблюдение.
Б о л ь н о й В. 43 лет поступил в клинику в марте 2008 г. с жалобами на тупую, тянущую боль в поясничной области справа.
Из анамнеза известно, в октябре 2007 г. отметил интенсивную боль в поясничной области справа. На фоне приема спазмоанальгетиков приступ почечной колики купирован, отошел конкремент размером до 4 мм. В ноябре 2007 г. обратился в поликлинику по месту жительства с жалобами на тупую, тянущую боль в поясничной области справа. При УЗИ выявлено объемное образование правой почки. Обратился в урологическую клинику Первого МГМУ им. И.М. Сеченова.
Результаты лабораторного обследования отклонений от нормы не выявили.
При УЗИ в среднем сегменте правой почки полностью интраренально визуализируется округлое образование с четкими контурами размером 2,5х2,3 см, верхним краем прилегающее к лоханке, с наличием гипер- и гипоэхогенных включений. Левая почка без патологических изменений. По данным динамической нефросцинтиграфии накопительно-выделительная функция почек не нарушена.
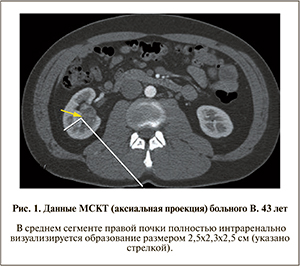
При МСКТ в среднем сегменте правой почки полностью интраренально определяется округлое объемное образование размером 2,5х2,3х2,5 см неоднородной структуры, накапливающее контрастный препарат. Верхней поверхностью образование прилежит к лоханке, нижние чашечки деформированы. Инвазии в чашечно-лоханочную систему и сосуды почечной ножки нет (рис. 1).
По данным МРТ, в паренхиме задней губы правой почки полностью интраренально определяется объемное образование, неравномерно накапливающее контрастный препарат, размером до 2,1 см. Образование неоднородной структуры с наличием как мягкотканого, так и жидкостного компонентов с хорошо выраженной псевдокапсулой.
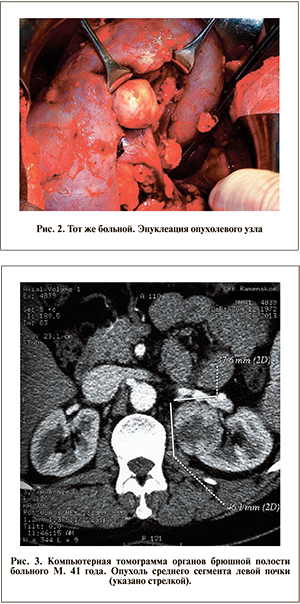
Наличие мочекаменной болезни определило относительные показания к органосохраняющему оперативному пособию. С целью избавления больного от опухоли и предотвращения прогрессирования опухолевого процесса 21.03.2008 выполнена операция – энуклеация опухоли правой почки, регионарная лимфаденэктомия (рис. 2).
 Макропрепарат: опухолевый узел размером 3,0х2,7х2,9 см, бледно-желтого цвета, с бугристой поверхностью, заключенный в собственную, хорошо выраженную капсулу. На разрезе опухоль бело-желтого цвета с участками кровоизлияний и распада, хрящевидной консистенции, участками ослизнения.
Макропрепарат: опухолевый узел размером 3,0х2,7х2,9 см, бледно-желтого цвета, с бугристой поверхностью, заключенный в собственную, хорошо выраженную капсулу. На разрезе опухоль бело-желтого цвета с участками кровоизлияний и распада, хрящевидной консистенции, участками ослизнения.
Гистологическое заключение: высокодифференцированный светлоклеточный почечно-клеточный рак.
Диагноз: высокодифференцированный светлоклеточный почечно-клеточный рак правой почки рТ1аN0M0G1, мочекаменная болезнь.
Послеоперационный период протекал без осложнений. Проведена инфузионная, антибактериальная и противовоспалительная терапия. Рана зажила первичным натяжением. Швы удалены на 10-е сутки. При контрольном ультразвуковом исследовании почки без патологических изменений. Больной жив. Данных за рецидив нет.
В представленном наблюдении обнаружение псевдокапсулы опухоли позволило хирургу выполнить максимально щадящую операцию, такую как энуклеация опухоли, не опасаясь нарушений онкологических требований.
Большинству больных в схожей ситуации при наличии избирательных показаний, но при больших размерах опухоли инвазии в чашечно-лоханочную систему и более интимном прилегании к интрапаренхиматозным сосудам выполнили нефрэктомию. Однако наличие объемного образования в одной почке не исключает развития со временем в контралатеральной почке опухоли по типу синхронного или асинхронного рака, частота которого, по наблюдениям нашей клиники, составила 3,6 и 2,1% соответственно. В то же время у пациента в анамнезе мочекаменная болезнь, что, по мнению Т.Н. Ганзен (1993), является одним из фоновых заболеваний для развития рака почки. В случае выполнения нефрэктомии в будущем, ввиду того что нельзя исключить возможность развития рака единственной почки, перед хирургом встала бы трудновыполнимая задача проведения органосохраняющей операции на единственной почке.
С развитием видеоэндоскопических технологий в последние годы энуклеация опухоли почки все чаще больше выполняется лапароскопическими методами. Подобная операция впервые была описана в 1994 г. R. Luciani и соавт. [9].
В ходе сравнительных исследований показано, что видеоэндохирургическая энуклеация опухоли почки по онкологическим результатам и безопасности сравнима с таковыми открытых операций, при этом обладает всеми преимуществам минимально инвазивных вмешательств [10, 11].
Приводим клиническое наблюдение.
Б о л ь н о й М. 41 года. Диагноз: опухоль левой почки Т1bN0M0. Мочекаменная болезнь. Камни правой почки.
Клинические проявления заболевания отсутствуют. Считает себя больным с 2005 г., когда впервые в жизни возникла почечная колика справа, проводилась спазмоанальгетическая терапия с эффектом. В дальнейшем приступ почечной колики справа однократно рецидивировал, конкременты не отходили. В ноябре 2013 г. при обследовании в поликлинике по месту жительства заподозрены образование левой почки и конкременты правой почки. Пациент консультирован в амбулаторной службе УКБ № 2 Первого МГМУ им. И.М. Сеченова, при МСКТ органов брюшной полости выявлены объемное образование левой почки размером 39х46х46 мм, а также конкременты размером 3 и 2,5 мм в верхней и нижней чашечках справа соответственно. Госпитализирован в онкоурологическое отделение УКБ № 2 Первого МГМУ им. И.М. Сеченова в плановом порядке для оперативного лечения.
При поступлении состояние удовлетворительное, температура тела нормальная, кожные покровы и слизистые бледно-розовой окраски. Пульс 66 в 1 мин удовлетворительного наполнения, АД – 130/80 мм рт. ст. Живот при пальпации мягкий, безболезненный. Почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон.
Данные лабораторных исследований, функциональное состояние почек без отклонений от нормы.
При УЗИ: правая почка с четкими, ровными контурами размером 12,5х5,5 см. Паренхима однородная, толщиной до 2 см. Чашечно-лоханочная система не расширена. В верхней группе чашечек гиперэхогенное включение 0,5 см с акустиче- ской дорожкой. Подвижность почки в пределах нормы. Левая почка с четкими, неровными контурами размером 13,0х5,5 см. Паренхима однородная толщиной до 2 см. На границе верхнего и среднего сегмента, ближе к воротам почки, образование с четкими неровными контурами неоднородной эхоструктуры размером 4,3х4,6 см. Чашечно-лоханочная система не расширена. Подвижность почки в пределах нормы.
По данным МСКТ по медиальной поверхности левой почки выявлены округлое образование размером 3,9х4,6х4,6 см, с четкими контурами, неоднородной структуры, а также в верхней и нижней чашечках правой почки конкременты размером 3 и 2,5 мм соответственно (рис. 3).
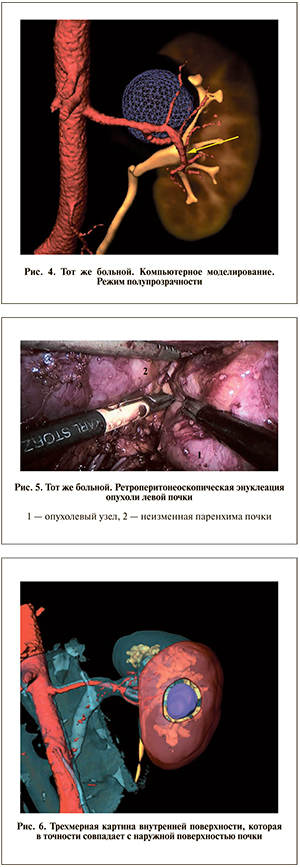
Пациенту выполнено моделирование патологического процесса (рис. 4). Метод основан на воссоздании единой картины патологического процесса в трехмерном режиме путем совмещения всех четырех фаз исследования почек, полученных при МСКТ с контрастным усилением. На основании данных МСКТ, которые кодируются в формате DICOM, с помощью программы 3Dview построены трехмерные объекты человеческого тела, в том числе и внутренние органы, а также патологические изменения в них.
По результатам нефросцинтиграфии нарушения накопительно-выделительной функции почек не выявлено. Данных за вторичное поражение скелета при остеосцинтиграфии и МРТ тазобедренных суставов не получено.
 20.12.2013 выполнена ретроперитонеоскопическая энуклеация опухоли левой почки. Использованы 4 троакара: 10-милллиметровый для эндоскопа и
3 рабочих – 2 по 5 мм и 12-миллиметровый. Операция состояла из трех основных этапов: 1) выделение задней поверхности почки, сосудов; 2) временный гемостаз путем наложения сосудистого зажима на основной ствол почечной артерии, энуклеация опухолевого узла (рис. 5), клипирование питающих опухоль сосудов (продолжительность ишемии –
15 мин); 3) ушивание ложа удаленной опухоли зоны, снятие сосудистого зажима, нанесение гомеостатического материала SurgiFlo и гемостатической губки. Продолжительность операции – 1 ч 40 мин. Кровопотеря – 50 мл. Послеоперационный период протекал гладко. Уретральный катетер и страховой дренаж удалены на 2-е сутки. Послеоперационные швы удалены через 8 дней. Раны зажили первичным натяжением. По данным гистологического исследования диагностирован умеренно-дифференцированный светлоклеточный ПКР.
20.12.2013 выполнена ретроперитонеоскопическая энуклеация опухоли левой почки. Использованы 4 троакара: 10-милллиметровый для эндоскопа и
3 рабочих – 2 по 5 мм и 12-миллиметровый. Операция состояла из трех основных этапов: 1) выделение задней поверхности почки, сосудов; 2) временный гемостаз путем наложения сосудистого зажима на основной ствол почечной артерии, энуклеация опухолевого узла (рис. 5), клипирование питающих опухоль сосудов (продолжительность ишемии –
15 мин); 3) ушивание ложа удаленной опухоли зоны, снятие сосудистого зажима, нанесение гомеостатического материала SurgiFlo и гемостатической губки. Продолжительность операции – 1 ч 40 мин. Кровопотеря – 50 мл. Послеоперационный период протекал гладко. Уретральный катетер и страховой дренаж удалены на 2-е сутки. Послеоперационные швы удалены через 8 дней. Раны зажили первичным натяжением. По данным гистологического исследования диагностирован умеренно-дифференцированный светлоклеточный ПКР.
Больной выписан в удовлетворительном состоянии под наблюдение онкоуролога по месту жительства.
Окончательное решение о возможности или невозможности выполнения как открытой, так и лапаро- или ретроперитонеоскопической энуклеации можно принять лишь после интраоперационной ревизии почки, особую роль которой подчеркивают D. Brkovic и соавт. [12], которые 173 больным почечно-клеточным раком центральной локализации выполнили резекцию почки и лишь 7 пациентам вынуждены были произвести нефрэктомию.
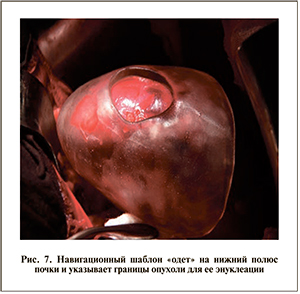
Необходимым условием для выполнения эндовидеохирургических операций служит наличие экстраренальной части опухоли, позволяющей ориентироваться при осуществлении энуклеации. В случае отсутствия поверхностных ориентиров целесообразно использовать интраоперационное лапаро- скопическое УЗИ. При открытых операциях наряду с интраоперационным УЗИ и в случае отсутствия поверхностных ориентиров возникает потребность в использовании индивидуальных полимерных навигационных шаблонов, создаваемых на основе данных лазерного стереолитографического биомоделирования (рис. 6, 7).
Заключение. Показания к энуклеации почки абсолютные и относительные. При наличии элективных показаний энуклеация целесообразна молодым пациентам при условии достаточного опыта хирурга. Предоперационное обследование должно включать наряду с МСКТ и МРТ, позволяющими чаще выявлять псевдокапсулу опухоли, также компьютерное моделирование. Трехмерное моделирование патологического процесса позволяет в полном объеме получить визуальное представление о локализации опухоли, интра- и экстраренальных границах, соотношении с сосудами и чашечно-лоханочной системой. Данное исследование необходимо при планировании любой органосохраняющей операции при опухоли почки.
Энуклеацию опухоли почки синусного расположения целесообразно начинать от сосудов почечной ножки в направлении паренхимы, что снижает вероятность повреждения сосудов. При риске травмы сосудов необходимо предварительно выполнять их клипирование или перевязку. Энуклеацию опухоли почки интрапаренхиматозного расположения проводят в пределах неизмененной почечной паренхимы от периферии вглубь. При открытой энуклеации наиболее удобен торакоабдоминальный доступ, позволяющий получать доступ к магистральным сосудам и визуализировать все поверхности почки; лапароскопический доступ также позволяет производить энуклеацию при любой локализации опухоли, однако при расположении опухоли в синусе по задней поверхности предпочтительным остается ретроперитонеоскопический доступ.



