Введение. На основании результатов исследований, проведенных во многих странах мира, в настоящее время сформировалось представление о широкой распространенности расстройств мочеиспускания у мужчин [1, 2]. Известно, что вероятность их появления и тяжесть проявления увеличиваются с возрастом и сопровождаются снижением качества жизни [3]. За последние годы профессиональными сообществами урологов приняты термины «симптомы нижних мочевыводящих путей» (СНМП) и «гиперактивный мочевой пузырь» (ГАМП): первый обозначает совокупность симптомов накопления и опорожнения мочевого пузыря, а также постмикционных симптомов [4]; второй – дизурию в виде ургентных позывов на мочеиспускание, нередко сопровождающихся неудержанием мочи, а также дневной поллакиурией и ноктурией [5]. Появление обоих терминов и достижение консенсуса в их определении способствовали стандартизации подходов к проблеме расстройств мочеиспускания и пониманию междисциплинарных аспектов диагностики и лечения больных [6].
За прошедшее десятилетие на смену представлениям о преимущественной роли доброкачественной гиперплазии предстательной железы (ДГПЖ) в генезе дизурии у мужчин пришло понимание сложных патофизиологических механизмов нарушения регуляции NO-цГМФ, RhoA-Rho-киназы и автономной нервной системы при развитии СНМП/ГАМП на фоне различных, в том числе и неурологических, заболеваний. К ним, в частности, относятся компоненты метаболического синдрома: сахарный диабет второго типа, ожирение, артериальная гипертензия, а также атеросклероз, хроническое воспаление и нарушение баланса стероидных гормонов [7, 8]. Появились предложения оказывать медицинскую помощь при СНМП/ГАМП с учетом представлений об индивидуальных особенностях течения этих взаимосвязанных патологических процессов, которые в ряде случаев могут требовать компетенций, выходящих за рамки квалификации уролога. Для прогнозирования потребности в ресурсах, необходимых для диагностики и лечения СНМП/ГАМП, требуются национальные данные об их распространенности, выраженности и влиянии на качество жизни мужчин разного возраста. Очевидно, что такие данные необходимо рассматривать с учетом имеющихся сопутствующих заболеваний и факторов риска их развития. В зарубежной литературе опубликованы материалы двух популяционных исследований, посвященных проблемам СНМП [9] и ГАМП [10] у российских мужчин, настоящая работа проведена с целью сопоставления полученных авторами данных.

Материалы и методы. Работы по изучению распространенности СНМП [11] и ГАМП [12] были основаны на материалах, полученных при анкетировании (методики описаны ранее) 1083 и 482 мужчин соответственно, проживающих в различных регионах Российской Федерации. Респонденты отвечали в течение 12–15 мин на вопросы социальных или медицинских работников по телефону и при личной встрече.
 Исследование распространенности СНМП среди мужчин РФ
Исследование распространенности СНМП среди мужчин РФ
Дизайн исследования предполагал одномоментное предоставление всей информации, в том числе о возрасте, росте, весе, сопутствующих заболеваниях, их признаках и симптомах (ИБС, стенокардии, инфаркте миокарда; артериальной гипертензии, сахарном диабете, избыточном весе, ожирении, ранее перенесенных хирургических операциях на органах малого таза – предстательной железе, мочевом пузыре, прямой кишке), неврологических заболеваниях (паркинсонизме, рассеянном склерозе и пр.), психических заболеваниях, хроническом стрессе, депрессии, немотивированной усталости, а также заполнение вопросников для подсчета Международного индекса эректильной функции (МИЭФ), суммы баллов по шкале IPSS и соответствующего ей качества жизни (QoL). О наличии СНМП судили по величине IPSS>0; при этом легкой, умеренной и тяжелой степенями расстройств мочеиспускания считали значения индекса IPSS от 1 до 7 баллов, от 8 до 19 и от 20 до 35 баллов соответственно. Кроме того, отдельно подсчитывали сумму баллов симптомов накопления (по ответам на 2-й, 4 и 7-й вопросы анкеты IPSS) и опорожнения (по ответам на 1-й, 3, 5 и 6-й вопросы анкеты IPSS). Индекс оценки качества жизни при имеющихся расстройствах мочеиспускания (QoL) оценивали в баллах от 0 до 6 и в зависимости от полученной величины QoL формировали три группы респондентов: «удовлетворены» (QoL=0–2), «смешанное чувство» (QoL=3), «неудовлетворены» (QoL=4–6).
Исследование распространенности ГАМП среди мужчин РФ
Структуру исследования составили две части: после телефонного интервью с детальным опросом об имеющихся расстройствах мочеиспускания; мужчины, у которых были обнаружены симптомы недержания мочи и ГАМП, были приглашены для личной встречи и более детального разговора. Для определения симптомов поллакиурии, ноктурии, ургентности, ГАМП, неудержания и недержания мочи, а также прерывистости и слабости струи мочи, подкапывания мочи после мочеиспускания и неполного опорожнения мочевого пузыря применили определения Международного общества по континенции (ICS) [4]. Впоследствии полученные данные сравнили с аналогичными показателями сопоставимой по возрасту контрольной группы мужчин, не имевших проявлений ГАМП.
Результаты были представлены в виде абсолютных величин и долей (%), средних значений (±SD), обработаны с помощью стандартных пакетов программ прикладного статистического анализа (SPSS, Version 14.0 и 19.0) для определения наличия статистически значимых связей между исследуемыми признаками. При этом применяли оценку непараметрических коэффициентов корреляции (Kendall's tau), анализ парных таблиц сопряженности, критерии Хи-квадрат, Фи-коэффициент и множественный регрессионный анализ.
Результаты. Исследование распространенности СНМП среди мужчин РФ. Расстройства мочеиспускания выявлены у 649 (59,9%) респондентов, при этом легкая, умеренная и тяжелая степени СНМП были обнаружены у 370 (34,2%), 216 (19,9%) и 63 (5,8%) мужчин, а среднее значение суммы баллов анкеты IPSS составило 5,0±7,0. Менее двух третей опрошенных россиян были удовлетворены качеством жизни на фоне имеющихся у них СНМП: 261 (24,1%) мужчина оценил его как неудовлетворительное, а 114 (10,5%) – испытывали смешанное чувство.
Суммы баллов анкет IPSS и QoL, а также суммы баллов симптомов накопления и опорожнения шкалы IPSS оказались достоверно связанными с возрастом анкетированных мужчин (τB=0,441; p<0,001 и τB=0,278; p<0,001, τB=0,424; p<0,001 и τB=0,447; p<0,001 соответственно). По сравнению с мужчинами старше 31–40 лет более молодые и более пожилые респонденты имели большую распространенность СНМП, при этом у старших они проявлялись более тяжело. Нарастанию распространенности и тяжести СНМП соответствовало снижение качества жизни, а доля мужчин, которые не считали его удовлетворительным в возрасте 21–30, 31–40, 41–50, 51–60, 61–70 и 71–80 лет, составила 23,3%, 21,1%, 26,9%, 50%, 64,5%, 60,9% соответственно (рис. 1).
Графическое отображение зависимостей между возрастом респондентов и степенью выраженности симптомов накопления и опорожнения шкалы IPSS представлено на рис. 2.
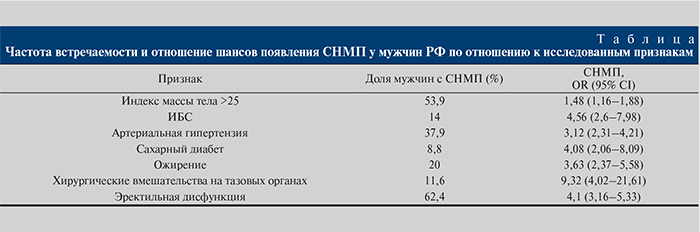
С целью изучения причин нарастания СНМП с возрастом были исследованы взаимосвязи между наличием расстройств мочеиспускания, сопутствующими заболеваниями и вредными привычками. Значение индекса IPSS было выше у мужчин с более высоким ИМТ (τB = 0,119; р<0,001), ишемической болезнью сердца (τB=0,231; p<0,001), артериальной гипертензией (τB=0,240; p<0,001), сахарным диабетом (τB=0,158; p<0,001), ожирением (τB=0,151; p<0,001), перенесших хирургические вмешательства на органах малого таза (τB=0,259; p<0,001), страдавших эректильной дисфункцией (τB=0,126; p<0,001). Для этих признаков были рассчитаны отношения шансов (95% доверительный интервал) и представлены в табл. 1.
Исследование распространенности ГАМП у мужчин РФ
Расстройства мочеиспускания выявлены у 362 (75,1%) респондентов, при этом у 116 (24,1%) мужчин СНМП соответствовали критериям ГАМП. Симптомы накопления, опорожнения и постмикционные симптомы были обнаружены у 299 (62%), 164 (34%) и 106 (22%) человек соответственно. Распространенность всех видов СНМП и ГАМП с возрастом увеличивалась, распределение частоты их встречаемости в подгруппах мужчин моложе 39 лет, в возрасте 40–59 лет и старше 60 лет представлено на рис. 3.
Согласно ответам респондентов, наибольшее выраженное негативное влияние на качество жизни оказывали дневная поллакиурия и необходимость пробуждения для мочеиспускания по ночам, около половины (236 [48,9%]) мужчин заявили о том, что страдают от дискомфорта или боли, примерно каждый шестой (72 [15%]) – о том, что СНМП снижают их сексуальную активность.
Продолжительность периода времени, в течение которого мужчины чувствовали СНМП, соответ-ствовавшие критериям ГАМП, у большинства из них варьировала от 1 до 3 лет, однако лишь 149 (30,9%) респондентов обращались по этому поводу в медицинское учреждение за помощью. Среди помешавших консультации причин они указали слабую выраженность симптомов, восприятие их в качестве закономерных признаков старения, чувство неловкости (16%), а также намерение справиться с ними самостоятельно при помощи лекарств: 51 (34,2%), 36 (24,2%), 24 (16,1%) и 22 (14,8%) человека соответственно. Немногим более половины (83 [55,7%]) респондентов с симптомами ГАМП получали лечение, назначенное специалистами.
Обсуждение. Предпосылкой к выполнению данной работы стали результаты двух популяционных исследований, продемонстрировавшие высокую распространенность СНМП в России. Полученные авторами данные по частоте встречаемости СНМП в РФ оказались несколько большими, чем показатели, выявленныt исследователями других стран по аналогичным протоколам. В рекомендациях Европейской ассоциации урологов по ненейрогенным СНМП у мужчин приведены ссылки на эпидемиологические исследования, выполненные с использованием анкетирования по вопросам шкалы IPSS в США и Австралии. Авторы опубликованных по этим исследованиям статей [1, 13] в качестве критерия, соответствовавшего наличию беспокоящих СНМП, считали сумму баллов анкеты IPSS>7 (выявлена у 18,7% и 18,2% респондентов соответственно); сведения о числе мужчин, имевших меньшие значения индекса IPSS, предоставлены не были. При задании такого порогового значения в российском исследовании СНМП они определялись у 279 (25,7%) опрошенных мужчин. Второе исследование также продемонстрировало большую распространенность симптомов ГАМП среди российских мужчин по сравнению с мужчинами, проживающими в Чешской Республике и Турции: их обнаружили у 24%, 15 и 16% респондентов соответственно.
Оба российских исследования подтвердили ранее неоднократно выявленную другими авторами закономерность нарастания СНМП с возрастом мужчин [3]. При этом оказалось, что у россиян старше 50-летнего возраста СНМП встречаются чаще, чем у их сверстников, проживающих за рубежом. Так, по данным V. Kupelian и соавт. в г. Бостоне и его окрестностях умеренные и тяжелые СНМП наблюдаются у 10,5% мужчин в возрасте 30–39 лет, затем в каждой последующей возрастной группе эта доля растет, но не превышает 35%. В России у мужчин 31–50 лет этот показатель ниже – от 5,7до 18,9%, но после 50-летного возраста он существенно возрастает и достигает 50%, 64,8 и 60,8% в возрасте 51–60, 61–70 и 71–80 лет соответственно.

Полученные в России данные позволяют считать выбор критерия IPSS>7 в качестве порога для определения беспокоящих СНМП спорным. Известно, что даже низкая в количественном измерении степень ургентности или ноктурии может значительно ухудшить самочувствие, работоспособность и социальную адаптацию. С нашей точки зрения, целесообразно рассматривать значимость СНМП в соответствии с показателем QoL, которым мужчины описывают качество жизни при имеющихся у них расстройствах мочеиспускания (рис. 1). Согласно результатам нашей работы, многие мужчины могут не считать удовлетворительным качество жизни при наличии СНМП при значении индекса IPSS меньше предложенного порога в 7 баллов. Это особенно заметно в подгруппе мужчин моложе 50 лет, которые, в отличие от их более старших сограждан, очевидно, не склонны считать наличие СНМП закономерным признаком возраста. Как и в других странах, в России были получены убедительные доказательства нарастания тяжести СНМП с увеличением возраста мужчин старше 40 лет. Любопытным результатом анкетирования россиян оказалось выявление относительно большой доли молодых мужчин, имеющих СНМП. Похоже, что эта доля стабильна, в возрасте 20–40 лет составляет около 40% и примерно у каждого второго мужчины снижает качество жизни. В целом оказалось, что качеством жизни с имеющимися у них расстройствами мочеиспускания не довольны более трети опрошенных российских мужчин – больше, чем таковых, опрошенных в других странах [14].
Исследование частоты встречаемости и отношения шансов появления СНМП у мужчин РФ по отношению к исследованным признакам показало важную роль перенесенных хирургических вмешательств на органах малого таза. Аналогичные результаты были получены и другими авторами [15], которые объясняли ее влиянием техники оперативных вмешательств и скорости заживления операционных ран на функциональное состояние нижних мочевых путей. Наши данные можно рассматривать как предпосылку к выполнению более глубокого изучения состояния этой проблемы у российских мужчин.
Проделанная работа по выявлению факторов риска развития СНМП у мужчин с метаболическими нарушениями на фоне имеющихся системных заболеваний, включая ИБС, артериальную гипертензию, сахарный диабет и ожирение, дает основание рассматривать мочеиспускание в качестве нейро-гуморально-тканевого феномена с гормональной регуляцией, а СНМП/ГАМП расценивать как возможные ранние признаки развития этих патологических состояний. О целесообразности такого подхода также свидетельствует тесная связь между СНМП и эректильной дисфункцией (ЭД), подтвержденная авторами обеих работ и обнаруженная во многих других популяционных исследованиях. Это в целом соответствует принятой концепции общности патогенетических механизмов развития ЭД и СНМП/ГАМП.
Все эти данные дают основание рекомендовать врачам, к которым обращаются мужчины с жалобами на СНМП/ГАМП, а также и на ЭД, проводить во всех случаях обследование на предмет патологических изменений как мочевой, так и мужской половой систем и иметь в виду возможное наличие сопутствующих заболеваний, требующих диагностики и лечения у соответствующего специалиста [16].
Заключение. Выполненный по материалам эпидемиологических исследований мужчин Российской Федерации анализ продемонстрировал высокую распространенность СНМП и ГАМП, а также способствовал закреплению представлений о возрасте мужчин и компонентах метаболического синдрома как значимых причин их развития, а также о необходимости применения комплексного междисциплинарного подхода к профилактике, диагностике и лечению.



