Введение. Резекция почки в настоящее время является предпочтительным методом лечения клинически локализованного почечно-клеточного рака [1]. В современной онкоурологии органосохраняющие операции применимы даже при более сложных и больших опухолях почек и, следовательно, потенциально агрессивном раке [2]. Следствием широкого применения нефронсберегающих операций является увеличение количества местных рецидивов в оперированной почке, которые были исключены при проведении радикальной нефрэктомии [3–5].
Лечение местного рецидива после резекции почки (РП) может представлять собой клинически сложную ситуацию. Только в нескольких исследованиях особое внимание уделялось онкологическим и функциональным исходам, и данные по этому вопросу ограниченны [6]. Варианты лечения рецидивов после РП включают выполнение различных вариантов абляции (например, криотерапия или радиочастотная абляция) или радикальной нефрэктомии. Тем не менее в других случаях повторная резекция может быть наиболее приемлемым методом лечения [6, 7].
Цель исследования: провести сравнительный анализ риска осложнений и онкологических результатов повторной резекции почки и радикальной нефрэктомии у больных с местным рецидивом рака после ранее перенесенных органосохраняющих операций.
Материалы и методы. В отделении онкоурологии ФГБУ «НМИЦ онкологии им. Н. Н. Блохина» Минздрава России 64 пациентам было проведено хирургическое лечение с 2000 по 2022 г. по поводу локального рецидива рака почки после ранее проведенной органосохраняющей операции.
Тридцати семи (57,8%) пациентам основной группы выполнена повторная резекция почки; 27 (42,2%) пациентам группы сравнения выполнена радикальная нефрэктомия. Медиана наблюдения – 35 (3–131; Q1–Q3: 13–57) мес.
В основной группе медиана возраста составила 59 (27–73; 95% ДИ/Q1–Q3: 52–65) лет. Мужчин 26, женщин 11 (соотношение – 2,4:1). Первичная нефронсберегающая операция была проведена в ФГБУ «НМИЦ онкологии им. Н. Н. Блохина» в 12 (32,4%) случаях, в других клиниках – 25 (67,6%). Опухоли, удаленные при первичной резекции почки, были представлены следующими гистологическими типами: светлоклеточный вариант почечно-клеточного рака – 30 (81,1%), папиллярный почечно-клеточный рак – 4 (10,8%), хромофобный почечно-клеточный рак – 1 (2,7%). В 2 (5,4%) случаях данные о результатах гистологического исследования не были предоставлены. Степени дифференцировки (G) первичной опухоли по Фурману [8]: G1 – 4 (10.8%), G2 – 26 (70,3%), G3 – 1 (2,7%), нет данных – 6 (16,2%).
Медиана периода выявления рецидива после предыдущей резекции почки составила 24 (2–172) мес. Медиана баллов по шкале RENAL [9] – 8. Рецидив рака правой почки установлен в 45,9%, левой почки в 55,6%. Локализация опухоли в трети почки: в средней – 18 (48,6%), в верхней – 9 (24,3), в нижней – 10 (2,7%). Медиана наибольшего размера опухоли при повторной резекции – 2,5 см (1–6; 95% ДИ/Q1–Q3: 2–3). Первично-множественные злокачественные образования установлены в 12 (32,4%) случаях, из них у 10 (27%) двусторонний рак почек, при этом у 7 (18,9%) пациентов имелась единственная почка из-за ранее перенесенной нефрэктомии. У одного больного отсутствие контралатеральной почки было врожденным. Средний индекс массы – 31±6 (21–47). Функциональное состояние больных оценивалось по шкале ECOG: 0 – 24 (64,9%), 1 – 13 (35,1%).
В 73% наблюдений больные не предъявляли жалоб; у 1 (2,7%) больного отмечался эпизод гематурии, 5,4% жаловались на умеренную слабость и одышку. С учетом наличия у всех больных опухоли почек им был выставлен диагноз: хроническая болезнь почек по рекомендациям Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group [10], при этом снижение СКФ, имеющее клиническое значение (СКФ <60 мл/мин/1,73 м2, которая соотвествует ХБП >II стадии), зарегистрировано в 12 (32,4%) случаях, у 1 (2,7%) больного выявлена ХБП IV стадии. Средняя скорость клубочковой фильтрации в основной группе была 69±25 мл/мин/1,73 м2.
Двадцати семи больным с локальным рецидивом рака почки после ранее перенесенной резекции, составлявшим контрольную группу, выполнена радикальная нефрэктомия. Группы повторного нефронсберегающего хирургического лечения и радикальной нефрэктомии были сопоставимыми по следующим параметрам: пол, возраст, период от времени первичной резекции до диагностирования рецидива, сторона пораженной почки, гистологическое строение и степень дифференцировки опухоли, удаленной при первой резекции, наличие сопутствовавших заболеваний, функциональное состояние по ECOG, почечная функция, индекс массы тела (табл. 1). Достоверное различие (р=0,012) отмечено в медиане наибольшего диаметра опухоли, которая составила 2,5 см в группе ре-резекции и 3,0 см в контрольной группе (95% ДИ/Q1–Q3: 2,0–3,0 и 2,4–4,0 см соответственно). Данное различие, по нашему мнению, является клинически не значимым.
Результаты. Медиана длительности повторной резекции почки составила 150 мин, а радикальной нефрэктомии – 130 (p=0,243). Медиана объема кровопотери в основной группе составила 500 мл, в группе радикальной нефрэктомии – 400 (р=0,477).
У 8 (21,6%) больных после повторной резекции отмечены осложнения, в контрольной группе у 8 (29,6%) (p=0,563). Осложнения I и II степеней по классификации Clavien–Dindo [10] составили 18,9% после повторных резекций и 25,9% после радикальной нефрэктомии, а осложения III степени наблюдались в 2,7 и 3,7% соответственно (р=0,630). Осложнений IV и V степеней не было.
Проведен сравнительный анализ гистологических параметров опухолей, удаленных при повторной резекции и радикальной нефрэктомии. При этом гистологический тип опухолей в группе ре-резекции и нефрэктомии, соответственно, следующие: светлоклеточный почечно-клеточный рак – 34 (91,9%) и 24 (88,9%), папиллярный почечно-клеточный рак – 2 (5,4%) и 1 (3,7%), транслокационный рак – 0 и 1 (3,7%), хромофобный почечно-клеточный рак – 1 (2,7%) и 1 (3,7%). Данное различие не является достоверным (p=0,675). Степень дифференцировки опухоли по Фурману в группе органосохраняющего хирургического лечения соответствовала G1 – 19,4%, G2 – 70,3%, G3 – 10,8%; а в контрольной группе G1 – 11,1% наблюдений, G2 – 55,6%, G3 – 10,8% (p=0,081).
В 8 (21,6%) наблюдениях после ре-резекции почки выявлены повторные рецидивы, из них 3 (8,1%) – повторные локальные рецидивы, 5 (13,5%) – комбинация местного рецидива в почке с метастазами. Среднее время проявления повторных рецидивов в этой группе – 21,5 (6–57) мес. При изолированных почкой повторных рецидивах 3 (8,1%) больным проведено хирургическое лечение в объеме радикальной нефрэктомии. При сочетании отдаленных метастазов с повторной рецидивной опухолью в почке назначалась лекарственная системная терапия; в 1 (2,7%) наблюдении из-за продолжающейся макрогематурии выполнена паллиативная нефрэктомия с дальнейшей рекомендацией проведения системной лекарственной терапии.
В контрольной группе местный рецидив определялся как опухоль, не исходящая от других органов, в ложе удаленной почки. В 1 (3,7%) наблюдении выявлена изолированная опухоль в ложе удаленной почки, не исходящая из других органов, которая была удалена спустя 20 мес. после нефрэктомии. В 3,7% наблюдений в данной группе выявлен местный рецидив с инвазией в ипсилатеральный надпочечник, а также с метастазированием в забрюшинные лимфоузлы. Хирургическое лечение заключалось в удалении указанной опухоли, адреналэктомии и забрюшинной лимфаденэктомии. У 7,4% рецидив заболевания проявлялся с отдаленными метастазами без развития опухоли в ложе удаленной почки. У 1 (3,7%) больного выявлены вторичные поражения I–II грудных позвонков с соответствующей неврологической симптоматикой, из-за которой была выполнена декомпрессивная ламинэктомия с последующим гистологическим подтверждением метастазирования светлоклеточного рака почки. В 3,7% был выявлен метастаз в яичник спустя 11 мес. после нефрэктомии, по поводу которого проведено хирургическое лечение в объеме аднексэктомии. У данного больного спустя 14 мес. после указанной последней операции диагностированы вторичные поражения в легких, по поводу которых проведена таргетная антиангиогенная терапия с эффектом стабилизации.
Медиана наблюдения больных, подвергнутых повторной резекции почки, составила 35 (3–131) мес. При этом 34 (91,9%) живы, из них: 29 (78,4%) – без проявлений заболевания, 5 (13,5%) – с признаками метастазирования.
3 (8,1%) умерли: 2 (5,4%) – от прогрессирования рака почки, 1 (2,7%) – от других причин. В группе нефрэктомии при медиане наблюдения 37 мес. живы 19 (70,4%) пациентов: из них 18 (66,7%) – без признаков повторного рецидива, 1 (3,7%) – с метастазами; 3 (11,1%) умерли от прогрессирования рака почки, 5 (18,5%) – от других причин.
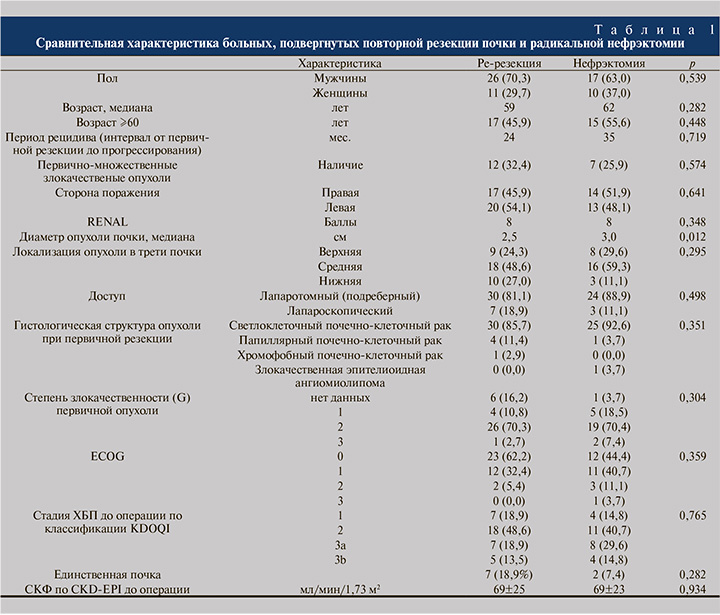
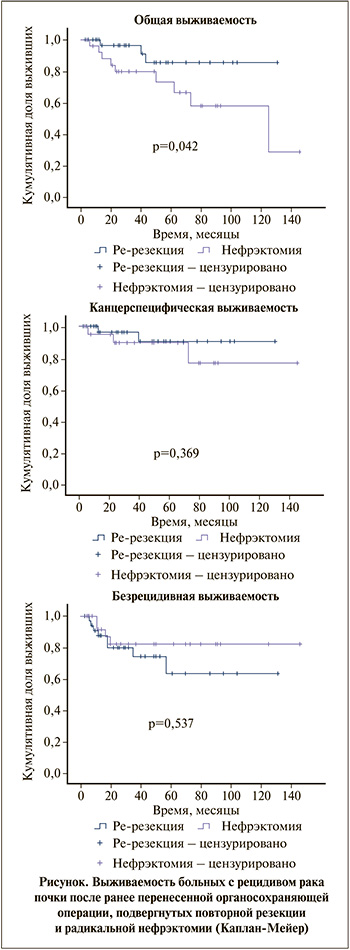
При сравнительном анализе выявлено достоверное преимущество основной группы в общей выживаемости (p=0,042). Значимых различий между группами в канцерспецифической и безрецидивной выживаемости не выявлено (p=0,369 и p=0,537 соответственно) (см. рисунок, табл. 2).

Обсуждение. Лечение локального рецидива рака почки после ранее выполненной нефронсберегающей операции представляет собой клинически сложную ситуацию.
В литературе не сообщается о стандартной стратегии лечения местного рецидива после резекции почки [11]. Хотя радикальная нефрэктомия традиционно считается целесообразной в случае рецидива рака, повторная РП все же может быть предпочтительной альтернативой, поскольку она способствует максимальному сохранению почечной функции, что в свою очередь может повлиять на общую выживаемость [12]. Это также выгодно согласуется с концепцией о том, что большинство так называемых рецидивов почки на самом деле вызваны мультифокальностью и двусторонним характером заболевания, что еще больше подтверждает роль органосохраняющих операций [13].
В литературе имеется мало данных о безопасности и онкологических результатах повторных РП у пациентов со спорадической формой почечно-клеточного рака. Мы представляем наш опыт сравнительного исследования повторной резекции и радикальной нефрэктомии в качестве варианта лечения больных с рецидивными опухолями в ранее оперированной почке.
Для доказательства безопасности и целесообразности проведения ре-резекции почки в нашем исследовании мы проанализировали данные об осложнениях и онкологических исходах повторных резекций и нефрэктомии. В группе ре-резекции осложнения наблюдались в 21,6%, в группе нефрэктомии в 29,6% (p=0,563). Данное различие является и статистически не значимым, но частота осложнений в группе повторной резекции была ниже, демонстрируя безо-пасность данного метода лечения.
Имеется лишь несколько исследований, рассматривающих применение органосохраняющего хирургического лечения больных с рецидивом рака после ранее выполненных резекций почки.
Magera и соавт. [14] выполнили 22 повторные резекции почки 18 пациентам. Первичную и повторную операции на почке выполняли открытым способом. В этом исследовании пациенты были использованы в качестве собственной контрольной группы, то есть результаты лечения больных после повторной резекции (группа 2) сравнивались с историческими данными после первичной нефронсберегающей операции (группа 1) тех же больных. У 8 (44%) из 18 пациентов во время первичной операции и у 12 (67%) во время повторной резекции был рак единственной почки. Болезнь фон Гиппеля–Линдау зарегистрирована у 7 (39%) из 18 пациентов и затрагивала 10 (45%) из 22 оперированных почек. Среднее время между первой и второй операциями составило 3,9 года (от 0,4 до 13,7 года). Кроме того, среднее время между второй операцией и последним последующим наблюдением составило 8,1 года (от 1,8 до 16,2). Дооперационные клинические и послеоперационные патологические характеристики были сходными между группами. Осложнения возникли у 7 (39%) из 18 пациентов основной группы, и у 5 (28%) пациентов контрольной группы. Это объясняется тем, что во время повторной операции часто встречается более сложная диссекция из-за изменения анатомии нормальных тканей и перинефрального рубцового процесса. Общая и онкоспецифическая 5-летняя выживаемость с момента повторной резекции почки составила 71 и 83% соответственно.
К. Yoshida [15] и соавт. сравнили результаты повторной резекции почки (n=11) с первичной резекцией (n=68) у 79 больных с единственной почкой. В группе ре-резекции были отмечены относительно меньший размер опухоли (p=0,0432), более длительное время операции (p=0,0432) и более высокий объем кровопотери (p=0,0002). Достоверных различий между группами в выживаемости без гемодиализа (p=0,7392) и безрецидивной выживаемости (р =0,4924) обнаружено не было. Согласно выводам авторов, онкологические и функциональные результаты первичной и повторной резекций почки существенно не различались в исследуемых группах [15].
Недавнее проспективное мультицентровое исследование Okhawere [16] включило данные 58 больных с рецидивом рака почки после ранее проведенной резекции. Из них 22 (38%) проведена робот-ассистированная радикальная нефрэктомия (РАРН) и 36 (62%) – робот-ассистированная резекция почки (РАРП). Одно интраоперационное осложнение зарегистрировано при РАРН, а при РАРП – 3 наблюдения осложнений (p=1,000). В 5% наблюдений после РАРН был зарегистрирован рецидив, а после РАРП – в 3%. РАРН и РАРП имеют схожие операционные и периоперационные исходы. В выводах авторы отмечают, что РАРП при местном рецидиве является безопасной и выполнимой операцией при наличии соответствующего опыта хирурга [16].
А. Johnson и соавт. [12], представили данные исследования 51 наблюдения повторной резекции почки у 47 пациентов с рецидивирующими опухолями почки. В 48 (94%) наблюдениях у больных был диагностирован синдром фон Гиппеля–Линдау. Осложнения или повторные операции возникли в 10 из 51 (19,6%) наблюдения, что выше, чем частота, зарегистрированная у больных, впервые перенесших резекцию почки. Авторы отмечают, что ре-резекция почки технически осуществима и особенно актуальна при лечении больных с риском развития множественных билатеральных, синхронных и метахронных опухолей почки, а также у больных с единственно функционирующими почками. Следует отметить, что в данном исследовании общая выживаемость составила 100% при медиане наблюдения 56 мес. [12].
В нашем исследовании установлена безопасность и целесообразность проведения ре-резекции почек у пациентов с местным рецидивом рака почки после предшествовавших нефронсберегающих операций. При этом осложнения, раковоспецифическая, безрецидивная выживаемость в группе ре-резекции сопоставимы с таковыми в группе радикальной нефрэктомии, а также с литературными данными; а общая выживаемость оказалась достоверно выше после проведения повторной резекции относительно нефрэктомии, что, возможно, является следтвием улучшения кардиоспецифической выживаемости пациентов с лучшей почечной функцией, на что указывает ряд публикаций [11–16].
Заключение. Повторная резекция при местном рецидиве рака почки может способствовать увеличению общей выживаемости по сравнению с радикальной нефрэктомией в отсутствие достоверных различий в канцерспецифической безрецидивной выживаемости. Анализ более крупной когорты пациентов позволит ответить на этот вопрос в будущем.



