Введение. Хронический рецидивирующий бактериальный простатит (ХРБП) представляет собой заболевание, в диагностике и лечении которого отсутствует консенсус [1–3]. Данное обстоятельство, в частности, обусловлено многогранным патогенезом заболевания с развитием гемодинамических, нейроэндокринных, иммунологических и др. изменений в структуре предстательной железы (ПЖ) [4, 5]. У пациентов с ХРБП зачастую наблюдается полиморфная клиническая картина заболевания, которая может сопровождаться болями различной локализации (промежность, надлонная, паховая области и др.) нередко в процессе или после семяизвержения. Ряд больных (30,0–45,0%) отмечают симптомы нижних мочевыводящих путей, разноплановые сексуальные нарушения, а также депрессивную симптоматику [6, 7].
Этиотропная терапия ХРБП в первую очередь направлена на бактериальный компонент. Поэтому, согласно клиническим рекомендациям Российского общества урологов (РОУ) и Европейской ассоциации урологов (European Association of Urology [EAU]), определенные антибактериальные препараты (АБП) являются первой линией лечения данного заболевания [8].
Эффективность антибактериальной терапии (АБТ) складывается из нескольких составляющих: антибактериальной активности препарата в отношении типичных/атипичных патогенов, хорошей безопасности и биодоступности, его фармакокинетических характеристик, а также возможности достижения оптимальной концентрации препарата в ткани и секрете предстательной железы [9, 10]. Для последней позиции важной характеристикой АБП является его липофильность и высокая константа кислотной диссоциации. Исходя из вышеперечисленного, круг АБП для лечения ХРБП достаточно узок и включает фторхинолоны, в некоторых случаях триметоприм и макролиды [11–14]. Но, учитывая полиморфизм клинических проявлений ХРБП, терапия только АБП менее эффективна, чем использование мультимодального терапевтического режима, включающего применение не только АБП, но и α-адреноблокаторов, антиоксидантов, противовоспалительных средств, иммуноактивных и фитотерапевтических препаратов и др. [3].
Однако определенные сложности в лечении ХРБП антибактериальными препаратами находятся в контексте глобальной проблемы множественной лекарственной устойчивости бактериальных патогенов, усугубившейся на фоне пандемии COVID-19 [15]. Поэтому, несмотря на использование современных методов диагностики, строгое соблюдение стандартов обследования и лечения пациентов с данным заболеванием в соответствии с рекомендациями РОУ и EAU, процент его рецидивов остается высоким [16, 17]. Рост антибиотикорезистентности микроорганизмов также обусловлен нерационально широким и активным применением АБП при инфекциях, не требующих применения данных препаратов не только в урологической практике, но и в других медицинских специальностях. Антибактериальная терапия ХРБП, особенно у пациентов, перенесших COVID-19, зачастую неэффективна, что диктует необходимость разработки и применения иных – альтернативных – методов лечения [18].
Цель исследования: изучить таксономическую структуру и чувствительность к антибактериальным препаратам микроорганизмов, верифицированных в секрете предстательной железы пациентов с хроническим рецидивирующим простатитом, перенесших COVID-19.
Материалы и методы
Проведено многоцентровое проспективное рандомизированное исследование с включением 52 пациентов с ХРБП, перенесших COVID-19.
Все пациенты подписали информированное согласие на участие в исследовании и публикацию персональных данных.
Критерии включения: возраст старше 18 лет, документально подтвержденный и перенесенный COVID-19, клинически и лабораторно подтвержденный диагноз ХРБП.
Критерии невключения: наличие инфекций, передаваемых половым путем, других заболеваний простаты (гиперплазия, рак), инфекционно-воспалительных заболеваний мочевыводящих путей и репродуктивных органов (везикулит, уретрит, пиелонефрит); первичного или вторичного иммунодефицита, инфравезикальной обструкции (стриктура уретры, склероз шейки мочевого пузыря, мочекаменная болезнь, нейрогенная дисфункция нижних мочевыводящих путей и др.), аномалий со стороны мочевыводящих путей и репродуктивных органов, онкологических заболеваний мочевыводящих и репродуктивных органов в настоящее время или в анамнезе, сопутствовавших сердечно-сосудистых, неврологических, эндокринных, системных и других заболеваний, которые могли бы повлиять на результаты исследования; эпизода приема антибактериальных или других препаратов с антибактериальным, простатопротективным, противовоспалительным, иммуностимулирующим действиями в течение 30 дней до включения в исследование.
Средний возраст пациентов составил 34,8 (29,4–40,5) года, средняя длительность заболевания – 5,7 (3,2–8,1) года.
У всех пациентов для бактериологического исследования производили забор секрета предстательной железы (СПЖ) с последующим посевом на питательные среды для аэробных и анаэробных микроорганизмов («HiMedia»), соответственно, в аэробных (при 37°С, 24 ч) и анаэробных (AnaeroHiGas Pak, при 37°С, 48–72 ч) условиях культивирования. Идентификацию выделенных из СПЖ микроорганизмов проводили по общепринятым методикам. При определении антибиотикочувствительности руководствовались соответствующими рекомендациями [19].
Исследование выполнено в рамках кандидатской диссертации «Оценка влияния SARS-COV-2 на репродуктивный потенциал мужчин с идиопатическим бесплодием» (одобрена НЛЭК ФГБОУ ВО РостГМУ МЗ РФ 22 октября 2021 г.). Работа проведена в соответствии с положениями Хельсинкской декларации (пересмотренной в Форталезе (Бразилия) в октябре 2013 г.).
Статистическая обработка результатов исследования проведена с использованием пакета прикладных программ IBM® SPSS Statistics 26.0 («SPSS: An IBM Company», IBM SPSS Corp., Armonk, NY, USA). Описательная статистика включила расчет частот обнаружения (%), среднего (М), стандартного отклонения (±SD).
Результаты. Средний возраст пациентов составил 34,8±5,2 года, длительность ХРБП – 5,7±2,3 года.
У всех пациентов в СПЖ регистрировали различные варианты аэробно-анаэробных композиций микроорганизмов. Всего было выделено 27 таксонов микробиоты. Аэробный кластер был представлен 16 родами и/или видами, анаэробный – 11. Среди аэробных таксонов (см. таблицу) во всех случаях регистрировали коагулазоотрицательные стафилококки (КОС), представленные пятью видами с доминированием Staphylococcus lentus (40,0%), а также Corynebacterium spp. (71,2%).
Спектр выделенных каузативных патогенов распределился по вектору Enterococcus spp. (44,3%) → Staphylococcus aureus (26,9%) → Enterobacteriaceae (13,4%). В анаэробном кластере микробиоты преобладали Eubacterium spp. (34,6%).
Уровень обсемененности СПЖ колебался от 102 до 106 КОЕ/мл. Показатель 103 КОЕ/мл зарегистрирован у 7 (25,9%) таксонов. Однако для 21 (77,8%) таксона в некоторых случаях обсемененность СПЖ колебалась от >103 до 106 КОЕ/мл.
Была исследована антибиотикочувствительность (АБЧ) аэробных штаммов микроорганизмов, выделенных из СПЖ с доминирующей частотой обнаружения. В порядке убывания штаммы были представлены следующими родами и/или видами: Corynebacterium spp. (n=37), S. lentus (n=21), Enterococcus faecalis (n=16), S. aureus (n=15), Staphylococcus warneri (n=15), Escherichia coli (n=6). E. coli была выделена из СПЖ только в 11,5% случаев, но, так как их роль общедоказана в этиологии заболевания, для данного таксона также была изучена АБЧ.
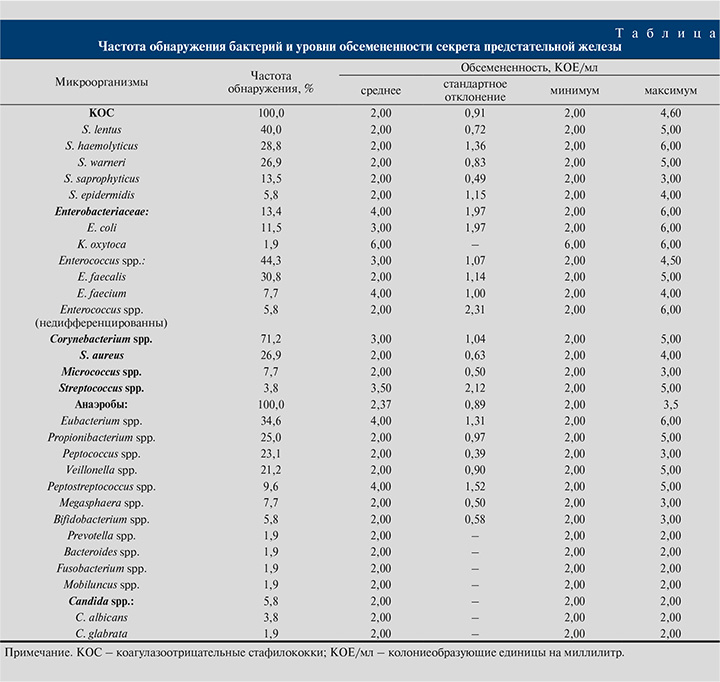
При ХРБП рекомендованными препаратами для лечения являются левофлоксацин или ципрофлоксацин. Нами была проведена оценка АБЧ выделенных таксонов микроорганизмов не только к рекомендованным фторхинолонам, но и к другим таблетированным препаратам различных групп (макролиды, ингибиторозащищенные пенициллины, тетрациклины, цефалоспорины и др.) с целью объективизации проблемы множественной лекарственной устойчивости в когорте пациентов, перенесших COVID-19 и неоднократно получавших АБП различных групп, но не в связи с рецидивом ХРБП (рис. 1).

В данной когорте пациентов получены катастрофические результаты низкой антибиотикочувствительности к широкому спектру АБП и к рекомендованным, в частности. Совокупно наибольшая чувствительность идентифицированных аэробных микроорганизмов зафиксирована в отношении всего двух препаратов из группы фторхинолонов – моксифлоксацину и офлоксацину, а также фосфомицину.
Несмотря на хорошую чувствительность к моксифлоксацину, мы убеждены, что препарат не должен применяться в рутинной амбулаторной практике, а должен быть препаратом резерва.
Из 6 выделенных из СПЖ штаммов E. coli лишь один (16,67%) был чувствителен к левофлоксацину и ципрофлоксацину. Из 15 таблетированных препаратов только три (офлоксацин, моксифлоксацин, фосфомицин) обладали минимальными значениями эффективности к доминирующим в СПЖ таксонам аэробной микробиоты. Максимальные значения (50,0%) АБЧ наблюдались для E. faecalis в отношении фосфомицина.
Парадоксально, но тестируемые макролиды, которые традиционно применяются при лечении инфекций репродуктивных органов, оказались полностью неэффективными – ни один микроорганизм не продемонстрировал АБЧ к данной группе препаратов.
Из анаэробных таксонов микробиоты в СПЖ пациентов преобладали Eubacterium spp. (n=18), Propionibacterium spp. (n=13), Peptococcus spp. (n=12), Veillonella spp. (n=11). Данных об активности тестируемых таблетированных препаратов к обширной группе неклостридиальных анаэробных бактерий практически нет, за исключением некоторых фторхинолонов.
В частности, 30,8% штаммов Propionibacterium spp., выделенных из СПЖ, были чувствительными к офлоксацину и моксифлоксацину, 25,0% штаммов Peptococcus spp. – к моксифлоксацину. Чувствительность к левофлоксацину была фатально минимальной и распределилась следующим образом: Peptococcus spp. (9,1%), Propionibacterium spp. (7,7%), Eubacterium spp. (5,6%) (рис. 2).
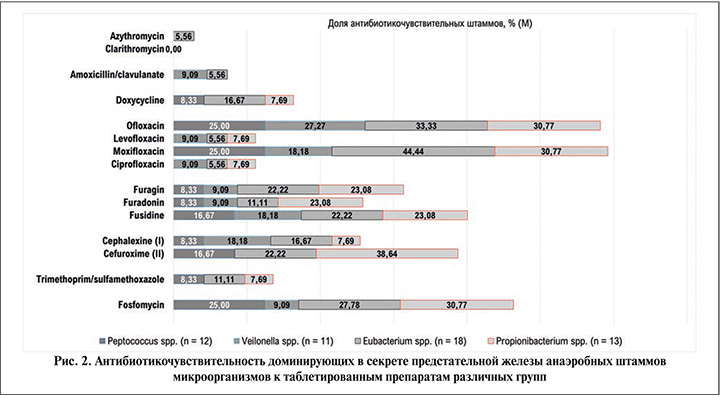
При анализе АБЧ доминирующих в СПЖ аэробных таксонов микробиоты, но к парентеральным препаратам шести различных групп наблюдается тенденция множественной лекарственной устойчивости, аналогичная таблетированным препаратам. Из группы аминогликозидов 66,7% штаммов Е. coli были чувствительными к гентамицину и тобрамицину. Наибольший показатель чувствительности (56,25%) к амикацину/сульбактаму отмечен для E. faecalis (рис. 3).

Цефалоспорины III и IV поколений характеризовались минимальными показателями эффективности. Около 40,0%, выделенных из СПЖ штаммов Corynebacterium spp., S. haemolyticus, S. warneri, были чувствительными к линезолиду. Для доминирующих в СПЖ анаэробных таксонов микробиоты наиболее эффективным препаратом был меропенем с максимальными (61,54%) показателями для Propionibacterium spp. (рис. 4).
Обсуждение. Пациенты с ХРБП в целом представляют особую когорту для лечения, а перенесшие COVID-19 и получавшие АБТ препаратами различных групп, являются для уролога крайне сложным контингентом больных.
В контексте антибиотикорезистентности терапию больных не только с данным заболеванием, но и с рядом других заболеваний, этиология которых базируется на бактериальной составляющей, видимо, можно разделить на пред- и постковидные этапы. Полученные в нашем исследовании данные по множественной лекарственной устойчивости доминирующих в СПЖ бактериальных таксонов являются тому подтверждением. Мы ни в коем случае не экстраполируем полученные результаты на другие центры, а только обсуждаем конкретную обследованную нами когорту пациентов. Следуя рекомендациям РОУ, препаратами выбора при хроническом бактериальном простатите являются левофлоксацин и ципрофлоксацин. В своей предыдущей работе [17] мы уже указывали на низкие показатели АБЧ к данным препаратам не только представителей порядка Enterobacterales, но и энтерококков и КОС. В данной работе мы констатируем катастрофическое снижение АБЧ по сравнению с предыдущим исследованием. Полученные данные не сопоставимы с результатами ряда авторов по антибиотикочувствительности/резистентности, в частности, к фторхинолонам [6, 18]. В исследуемой когорте пациентов даже не стоит дилемма об использовании цефалоспаринов per os, которые в некоторых случаях при наличии панрезистентных штаммов к традиционным АБП, используемых при ХРБП, можно назначать при получении результатов индивидуальной АБЧ в качестве step-down-терапии [20]. Более 10 лет назад В. Lipsky и соавт. [21] показано, что цефиксим накапливается в ткани ПЖ аналогично ципрофлоксацину.
В ранее выполненном исследовании было установлено, что предпочтительной при микст-инфекции с множественной лекарственной устойчивостью является комбинированная антибактериальная терапия. При этом наиболее эффективными в отношении большинства ассоциантов, выделенных в СПЖ пациентов с ХБП, представленных как аэробами, так и анаэробами, являются фторхинолоны в сочетании с цефалоспоринами [10].
Можно достаточно долго приводить данные авторов по АБЧ различных таксонов микроорганизмов к рекомендуемым препаратам при ХРБП, но необходимо помнить, что эти исследования были сделаны в допандемийный период [22].
Возникает абсолютно логичный вопрос: почему мы наблюдаем столь фатальную ситуацию? Ответ на него лежит на поверхности. Все пациенты, вошедшие в данное исследование, перенесли подтвержденный COVID-19, причем установлено, что из 52 человек 27 (51,9%) – дважды, 16 (30,8%) – трижды и более раз. И абсолютно все пациенты получали не только фторхинолоны, но и антибактериальные препараты других групп. Поэтому для пациентов с ХРБП, перенесших COVID-19, достаточно сложно выбрать препарат или комбинацию препаратов в контексте не только общедоказанных, но и дебатируемых бактериальных таксонов. Если учесть, что ХРБП – это заболевание, к манифестации которого причастны, как правило, не один какой-либо микроорганизм, а их ассоциации.
И терапия a'priory, направленная, допустим, на какой-либо один микроорганизм (энтеробактерии, энтерококки и др.), не изменит ситуации в целом для части больных, так как инфекционно-воспалительный процесс в ПЖ могут поддерживать первоначально минорные таксоны, частота обнаружения которых и количество могут нарастать при элиминации из бактериальной ассоциации какого-либо одного или нескольких ассоциантов. На недооцененность значения бактериальных ассоциаций также указывают M. A. Mulvey и соавт. в своей монографии «Urinary tract infection» (2017) [23].
Выводы. Таксономическая структура микроорганизмов в СПЖ пациентов с хроническим рецидивирующим простатитом, перенесших COVID-19, во всех случаях характеризовалась сложными и новыми вариантами аэробно-анаэробных ассоциаций микроорганизмов.
При изучении антибиотикочувствительности микроорганизмов были выявлены мультирезистентные и панрезистентные бактерии, представляющие значительную угрозу для данной категории пациентов в связи с невозможностью проведения соответствующей терапии.



