Введение. Варикоцеле на протяжении довольно долгого времени остается темой жарких споров и дискуссий [1–8]. Являясь агрессивной формой орхопатии, варикозное расширение вен левого яичка в подростковом возрасте сопряжено с высоким риском развития нарушения сперматогенеза с последующим исходом в субфертильность [9, 10]. Основной причиной развития осложнений в репродуктивной сфере при наличии варикоцеле называют нарушение гемодинамики гонад [11, 12]. Однако качество эякулята зависит не только от состояния семенников, но и от функции добавочных половых желез, основная из которых — предстательная железа [4, 6, 13–15]. Секрет предстательной железы как основной части спермоплазмы выполняет трофическую и защитную для сперматозоидов функцию, определяя их двигательную активность и предотвращая агглютинацию. Работ, освещающих состояние предстательной железы у подростков при варикоцеле и способы профилактики нарушения ее функции, проведено немного [4, 5, 13, 15–19]. Имеются единичные данные по лечению конгестивной простатопатии у подростков при варикоцеле [4, 15].
Целью настоящего исследования стало определение целесообразности проведения простатотропной терапии для улучшения функциональных результатов лечения варикоцеле у подростков.
Материалы и методы. Настоящая работа основана на результатах исследования эякулята у больных варикоцеле, полученных на этапах диагностики и оперативного лечения, при соблюдении всех условий забора семени у подростков с обязательным информированным согласием родителей и самого исследуемого [20]. Исследовали семенную жидкость, полученную путем мастурбации после 4-дневного воздержания, оценку проводили в соответствии с критериями ВОЗ 4-го издания (1999). Учитывали объем порции, концентрацию сперматозоидов в единице объема (1 мл), жизнеспособность, активность по категориям А, В, С. Изучали также их морфологию с учетом количества нормальных и патологически измененных в области головки, шейки и хвоста сперматозоидов. Количество лейкоцитов и лецитиновых зерен использовали в качестве показателей состояния простаты. Микроскопический анализ секрета предстательной железы выполняли только для подтверждения воспалительного процесса в железе. Работа проведена в соответствии с принципами Хельсинкской декларации Всемирной медицинской ассоциации по проведению биомедицинских исследований на людях.
Исследования выполнены у 90 юношей в возрасте 16–18 лет, страдавших варикоцеле 2-й степени (по Нечипоренко) и имевших опыт половой жизни. Из них 60 юношей, имевших конгестивный процесс в малом тазу, подверглись лапараскопическому клипированию левой внутренней семенной вены. Варикозные изменения семенных вен у всех 60 больных исчезли сразу же после операции и не появлялись за весь период наблюдения. Помимо спермограммы всем больным проводили допплерографию органов мошонки и малого таза, исследование гормонального фона (ЛГ, ФСГ, тестостерон), оценивали уровень антиспермальных антител в начале исследования и через 3 мес после оперативной коррекции заболевания. Ультразвуковое исследование органов мошонки и малого таза выполняли в режиме серошкальной эхографии и цветного доплеровского картирования (ЦДК). Эхография малого таза проводилась трансабдоминальным и трансректальным доступами. Гормоны и антиспермальные антитела определяли наборами фирмы DRG International, Inc.
Все пациенты, участвовавшие в исследовании, имели расширение вен гроздевидного сплетения более 3 мм с затруднением оттока и наличием ретроградного сброса при проведении пробы Вальсальвы, однако в связи с полной ликвидацией варикоцеле после окончания комплекса лечебных мероприятий было решено не детализировать данные юношей в группах исследования о размере вен гроздевидного сплетения до и после операции в данной работе.
Конгестивными расстройствами предстательной железы по данным эхографии считали изменение эхогенности и неоднородность структуры железы (чередование участков сниженной и повышенной эхогенности), а также наличие расширенных вен перипростатического сплетения более 4 мм в диаметре с положительной пробой Вальсальвы (при натуживании в исследуемых венах регистрируется ретроградный кровоток).
Дифференциальным критерием включения пациента в исследование и выбор оперативной тактики ведения больных варикоцеле было наличие патоспермии. При этом основными нарушениями параметров спермы явились подвижность (А+В) и количество морфологически нормальных форм, в меньшей степени – жизнеспособность сперматозоидов.
По результатам собственных наблюдений [21], конгестивные расстройства предстательной железы выявляются у 60,3% юношей, страдающих сочетанным расширением вен гроздевидного и простатического сплетения, что из общего числа больных варикоцеле составляет 41,4%. При анализе эякулята у подростков с изолированным варикоцеле патоспермия выявлена в 29,2% наблюдений, а у больных варикоцеле в сочетании с тазовой конгестией частота патоспермии выше и составляет 47%.
Шестьдесят больных, страдавших венозной конгестией в мошонке и малом тазу, методом случайной выборки были разделены на две группы по 30 человек в каждой. Всем пациентам проводилась базовая медикаментозная терапия [4, 5, 21, 22], которая включала венотоники (троксерутин 300 мг по 1 капсуле 1 раз в день 1 мес), метаболическое лечение (рибоксин по 1 таблетке 2 раза в день 1 мес) и антиоксидатные препараты (аевит по 2 капсулы 2 раза в день 1 мес). Пациенты основной группы дополнительно получали простатотропную терапию витапростом (STADA) в форме ректальных суппозиториев 50 мг по 1 суппозиторию 1 раз в сутки на ночь, пациенты контрольной группы – только базовую терапию. Курсы лечения проводились за 1 мес до операции, в качестве предоперационной подготовки и в течение 1 мес после оперативной коррекции как послеоперационную реабилитацию [22]. Контроль показателей эякулята проводили дважды: на диагностическом этапе (1-й визит) и через 3 мес после окончания послеоперационной реабилитации (2-й визит). Группой сравнения послужили 30 подростков с варикоцеле без нарушения венозного оттока от органов малого таза. Больные группы сравнения получали лишь оперативное лечение.
В работе использованы различные методы статистической обработки в зависимости от типа случайных величин и поставленной задачи исследования [23, 24]. Значения непрерывных величин представлены в виде M±m, где M – выборочное среднее арифметическое и m – стандартная ошибка среднего. Значения качественных признаков представлены в виде наблюдаемых частот и процентов. Для оценки формы распределения признаков использовали показатели эксцесса и асимметрии. Распределение считали нормальным при значении данных показателей от -2 до 2. В случаях нормального распределения, а также равенства выборочных дисперсий для сравнения выборок использовали t-критерий Стьюдента. Равенство выборочных дисперсий оценивали по F-критерию Фишера. Для сравнения связанных выборок использовали парный t-критерий Стьюдента. В случае распределений, не соответствовавших нормальному закону, а также при неравенстве дисперсий использовали непараметрический U-критерий Манна–Уитни и T-критерий Вилкоксона (для связанных выборок). Для сравнения качественных признаков в независимых выборках использовали критерий χ2. При сравнении связанных выборок использовали Q-критерий Кохрена. Уровень статистической значимости при проверке нулевой гипотезы принимали соответствующим р<0,05. Во всех случаях использовали двусторонние варианты критериев. При сравнении нескольких групп между собой использовали поправку Бонферрони на множественность сравнений. Обработку, а графическое представление данных проводили с помощью компьютерных программ Statistica 6.1 и Excel 2007.
Результаты и обсуждение. Основными критериями эффективности проводимой терапии были качественные показатели эякулята и состояние простатовезикулярного комплекса. Динамика параметров семени и предстательной железы представлена в табл. 1, 2.
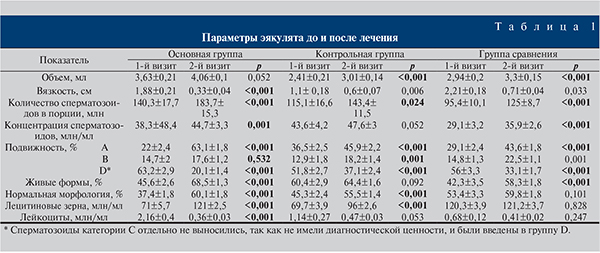
После проведенного комплекса лечебных мероприятий в основной группе отмечалось достоверное увеличение и нормализация количества сперматозоидов в порции эякулята, а также их концентрация в 1 мл на 30,9 и 16,7% соответственно у 28 (93,3%) юношей. В контрольной группе также регистрировали положительную динамику указанных показателей, однако эти изменения были менее значительны и статистически недостоверны, их нормализация наблюдалась у 13 (43,3%) человек. У пациентов группы сравнения после оперативного лечения имело место увеличение количества и концентрации сперматозоидов на 31 и 23,4% соответственно, но только до субнормального уровня, нормализация отмечалась лишь у 8 (26,6%) больных.

Подвижность сперматозоидов улучшилась во всех группах. В основной группе положительные изменения преимущественно касались активно подвижной фракции, повышение которой произошло в 2,8 раза, и неподвижной части сперматозоидов в виде их снижения в 3,1 раза. В контрольной группе качественные изменения в подвижности клеток в большей степени касались количества малоподвижных (категория В) форм, количество которых увеличилось на 41%, тогда как активно подвижная фракция выросла на 25,7%, неподвижных сперматозоидов стало на 28,4% меньше. В группе сравнения, как и в контрольной группе, положительная динамика была обусловлена повышением количества сперматозоидов категории В и в меньшей степени А – на 52 и 49,8% соответственно и снижения числа сперматозоидов категории D на 41%.
Отмечалось увеличение количества живых и морфологически нормальных сперматозоидов у всех пациентов, в большей степени в группе исследования – на 50,2% (p<0,001) и 60,6% (p<0,001) соответственно. В контрольной группе количество живых спермиев изменилось минимально и статистически недостоверно – на 6,6% (p=0,092), морфологически нормальных сперматозоидов стало больше на 22,5% (p<0,001). В группе сравнения получено достоверное улучшение показателей жизнеспособности и незначимое – морфологии на 37,8% (p<0,001) и 11,9% (p=0,101) соответственно.
Функцию предстательной железы оценивали по количеству лецитиновых зерен и вязкости эякулята. В основной группе состояние железы после лечения улучшилось наиболее значимо, о чем свидетельствовало увеличение количества лецитиновых зерен на 70,4% (p<0,001), уменьшение вязкости спермы – в 5 раз (p<0,001). В контрольной группе количество лецитиновых зерен увеличилось всего на 37,7% (p<0,001), вязкость уменьшилась в 1,8 раза (p=0,006). В группе сравнения при изначально нормальном состоянии простаты после лечения вязкость эякулята уменьшилась в 3 раза (p=0,033), что говорит об усилении функции половых желез.
По результатам ультразвукового допплеровского исследования простатовезикулярного комплекса у юношей в обеих группах наблюдались изменения объема предстательной железы, не выходящие за пределы физиологически нормальных показателей. В основной группе после проведенных комплексных мер объем предстательной железы уменьшился на 15,6% (p<0,001), что совместно с улучшением эхографической картины в виде нормализации эхоструктуры простатической ткани на 83,3% (p<0,001) свидетельствует о ликвидации конгестивных застойных явлений в железе. В контрольной группе после лечения объем простаты уменьшился на 6,6% (p<0,001), ее структура нормализовалась на 26,6%, (р=0,001), что отражает более медленное купирование застойных процессов в органе. В группе сравнения состояние простаты не менялось. У всех пациентов основной и контрольной групп после проведенного оперативного лечения варикоцеле диаметр простатических вен сократился до нормальных показателей, что говорит о ликвидации венозного стаза в малом тазу при восстановлении гемодинамики в мошонке. В группе сравнения после оперативного лечения варикоцеле состояние вен простатического сплетения не менялось.
Купирование венозного застоя в малом тазу после ликвидации варикоцеле свидетельствует о первичности нарушения гемодинамики в мошонке с последующим вовлечением в патологический процесс и вен перипростатического сплетения. Данный патологический процесс развивается как следствие затруднения опорожнения вен спермально-ренального пути с компенсаторным увеличением объема оттекающей крови в системе внутренней подвздошной вены.
Включение в состав комплексной консервативной терапии варикоцеле витапроста позволяет эффективно нормализовывать показатели эякулята и быстрее купировать дистрофические изменения ткани простаты за счет улучшения трофики железы, ликвидации тканевого отека и как следствие – уменьшения объема, усиления выработки простатического секрета, что в комплексе увеличивает подвижность и жизнеспособность сперматозоидов, уменьшает вязкость спермы и является профилактикой хронических воспалительных заболеваний органов простатовезикулярного комплекса. В отсутствие трофической поддержки замедляется восстановление структуры и функции простаты, что проявляется малой подвижностью сперматозоидов, отсутствием увеличения фракции живых клеток и в конечном итоге является негативным фактором прогноза фертильности. Однако обращает на себя внимание тот факт, что у всех пациентов с тазовой конгестией, имевших патоспермию и высокую степень риска субфертильности на входе в исследование, после комплекса лечебных мероприятий не наблюдалось ухудшения состояния сперматогенеза и качества спермы, что демонстрирует необходимость проведения данного курса терапии пациентов данной категории в дои послеоперационном периоде. При недиагностированном сочетанном варикозном процессе в мошонке и малом тазу повышается риск репродуктивных нарушений в будущем вследствие развития дистрофических процессов в предстательной железе. В связи с этим диагностический алгоритм обязательно должен предусматривать проведение УЗИ предстательной железы и допплерографии вен простатического сплетения, результаты которых будут определять лечебную тактику.
Заключение. Таким образом, по результатам настоящего исследования выявлено, что при выборе тактики обследования пациента с варикоцеле обязательно необходимо обращать внимание на состояние венозного оттока как от органов мошонки, так и органов малого таза, потому что в 41,1% венозный застой в левой семенной вене компенсаторно вызывает нарушение венозной гемодинамики в сплетении малого таза, что в половине случаев вызывает дистрофические изменения в предстательной железе. Нарушение микроциркуляции предстательной железы обусловливает резкое снижение обменных процессов в ней, что сопровождается ухудшением барьерной, секреторной, инкреторной и моторной функций. Проявлениями данных нарушений являются более выраженные нарушения качественных показателей эякулята, чем при изолированном варикозном процессе в мошонке. Сочетанная варикозная трансформация левого семенного кантика и вен простатического сплетения значимо ухудшает качество эякулята (практически в 2 раза), так как затрагивает два этажа половой системы. Необходимо учитывать данные изменения при определении оперативной тактики ведения таких пациентов.
В свете полученных данных считаем целесообразным и необходимым проведение простатотропной терапии как в предоперационном периоде в качестве подготовки к оперативной коррекции, так и после нее в качестве реабилитации, что позволит снизить риск репродуктивных нарушений и улучшить функциональные результаты лечения варикоцеле. Данные меры можно рассматривать как профилактику субфертильности у этой категории больных.



