Почечно-клеточный рак (ПКР) занимает 10-е место по уровню заболеваемости среди злокачественных новообразований человека, составляя около 3% всех опухолей. В мире ежегодно выявляется около 220 тыс. новых случаев ПКР [1]. В структуре злокачественных новообразований мочеполовой системы ПКР занимает 3-е место после опухолей предстательной железы и мочевого пузыря [2]. По темпам роста онкологической заболеваемости за последние 10 лет ПКР устойчиво занимает одно из ведущих место (29,14%) [3]. Стандартизованный показатель заболеваемости населения РФ злокачественными опухолями почки составляет 8,09 на 100 тыс. населения [4]. Следует подчеркнуть, что около 40% случаев заболевания выявляют случайно при профилактическом обследовании населения [5], а также при самостоятельном обращении больных в многочисленные частные диагностические центры. Дальнейшая судьба этой категории больных по разным причинам складывается по-разному, в связи с чем нам хотелось бы привести поучительный случай из практики.
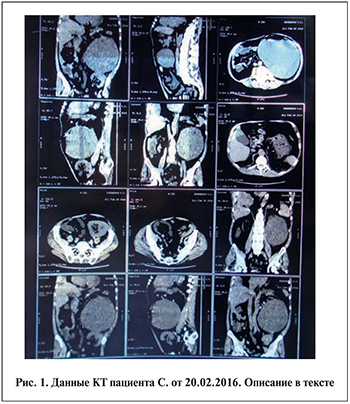 П а ц и е н т С. 44 лет поступил в приемное отделение Курской областной клинической больницы (КОКБ) 20.01.2016 с жалобами на боли постоянного характера в левой половине живота, повышение температуры тела до 39,6ºС с ознобами, одышку при незначительной физической нагрузке, снижение АД до 80/40 мм рт.ст., однократную рвоту, многократный (4–6 раз в сутки) жидкий стул без примеси слизи и крови, снижение суточного количества выделяемой мочи.
П а ц и е н т С. 44 лет поступил в приемное отделение Курской областной клинической больницы (КОКБ) 20.01.2016 с жалобами на боли постоянного характера в левой половине живота, повышение температуры тела до 39,6ºС с ознобами, одышку при незначительной физической нагрузке, снижение АД до 80/40 мм рт.ст., однократную рвоту, многократный (4–6 раз в сутки) жидкий стул без примеси слизи и крови, снижение суточного количества выделяемой мочи.
История настоящего заболевания берет начало с 1996 г., когда у пациента впервые был выявлен быстро прогрессирующий гломерулонефрит с массивной протеинурией, асцитом и правосторонним выпотным плевритом, потребовавший программного диализа и многократного выполнения лапароцентеза и пункций правой плевральной полости в КОКБ. После перевода в Научно-исследовательский институт трансплантологии и искусственных органов (НИИТ и ИО МЗ РФ) и подбора диализной программы асцит и плеврит уменьшились, состояние больного несколько стабилизировалось. 22.09.2001 ему была выполнена гетеротопическая аллотрансплантация почки в левую подвздошную область. 26.10.2001 пациент выписан под наблюдение нефролога по месту жительства с необходимыми рекомендациями и под прикрытием иммуносупрессивной терапии. В течение последующих 13 лет состояние пациента оставалось стабильным под наблюдением врача-нефролога. Следует заметить, что за это время он перенес две операции по эндопротезированию тазобедренных суставов (2010 и 2011). Ретроспективно можно лишь предположить, что при нефрологическом контроле внимание было акцентировано главным образом на рекомендованных НИИТ и ИО иммунологических показателях и состоянии выделительной функции трансплантата, иначе сложно объяснить, почему в апреле 2014 г. в связи с появившимся ощущением дискомфорта в области живота больной по собственной инициативе обратился в частный диагностический центр, где ему были последовательно выполнены УЗИ и МРТ брюшной полости и забрюшинного пространства с почти идентичным заключением: состояние после аллотрансплантации почки от 22.09.2001; картина объемного образования левой почки больших размеров (16,1×15,1×15 см), при нативном исследовании, вероятно, кистозно-солидной структуры; выраженные нефросклеротические изменения обеих (собственных) почек; микрокисты трансплантата почки.
В сложившейся ситуации больной вновь обратился в НИИТ и ИО, где, с его слов, ему объяснили, что в настоящее время оперативное лечение не показано в связи с опасностью повреждения нормально функционирующего трансплантата.
19.02.2016 имело место внезапное резкое ухудшение состояния больного. С вышеперечисленными жалобами он обратился в районную больницу по месту жительства. 20.02.2016 с диагнозом «состояние после трансплантации почки по поводу хронического гломерулонефрита (2001); ХПН-III–IV; большая опухоль левой почки; острый гастроэнтерит (?)» больной экстренно транспортирован в областную инфекционную больницу, откуда после исключения профильной патологии («острый гастроэнтерит»), переведен в КОКБ. Уже в приемном покое пациент консультирован терапевтом, нефрологом, урологом и в связи с тяжестью общего состояния (t˚ 39,6˚С, ЧДД 28–30 в 1 мин, ЧСС 130 в 1 мин, АД 88/64 мм рт.ст., лейкоцитоз 31,0×109/л при сохраненном диурезе) сразу госпитализирован в ОРИТ с предположительными диагнозами «сепсис», «пневмония», «миокардит», «пионефроз». Больному в экстренном порядке проведен необходимый объем диагностических исследований. При УЗИ почек в левом забрюшинном пространстве лоцировалось неоднородное образование овальной формы размером 20×13 см (киста с признаками нагноения?). Данные КТ (рис. 1): состояние после аллотрансплантации почки. Аллотрансплантат располагается в левой подвздошной области размером до 80×80×90 мм. Правая почка уменьшена в размерах до 30×30×66 мм, паренхима ее истончена. В левом забрюшинном пространстве определяется объемное образование из левой почки размером до 190×190×180 мм с гомогенным жидкостным содержимым плотностью 18–20 HU и воздухом с формированием горизонтального уровня. Заключение: полученные данные могут соответствовать состоянию после аллотрансплантации почки, объемному образованию левой почки с признаками инфицирования.

Трехкратный бактериологический анализ крови на стерильность роста аэробной и анаэробной микрофлоры не выявил. 21.02.2016 консилиум в составе хирурга, уролога, нефролога, терапевта и реаниматолога принял решение о необходимости выполнения чрескожного адекватного (крупнокалиберного) дренирования выявленного образования с последующим проточным промыванием. Диагноз: аллотрансплантация почки от 2001 г.; нагноившаяся киста левого забрюшинного пространства (гигантская киста оставшейся левой почки?). При пункции эвакуировано около 1,5 л густой жидкости коричневого цвета с примесью тканевого детрита без видимых признаков инфицирования. Цитологическое исследование пунктата оказалось малоинформативным (неструктурированный субстрат с форменными элементами крови). Таким образом, по результатам проведенных диагностических мероприятий источник септического состояния больного и природа объемного образования в области левой почки фактически остались неясными.
В последующие 5 сут состояние пациента стабилизировалось, количество отделяемого по дренажу сократилось с 400 до 20–30 мл, гемодинамические показатели оставались на нормальном уровне без вазопрессорной поддержки при сохраненном диурезе, снижении лейкоцитоза до 9,6×109/л и стабилизации температуры на субфебрильном уровне. При УЗ-контроле отмечено уменьшение размеров объемного образования в области левой почки до 15×75×70 мм. 24.02.2016 пациент переведен в урологическое отделение. 25.02.2016 принято решение о необходимости диагностической люмботомии. Предоперационный диагноз: объемное образование левой почки (киста?, опухоль?). 26.02.2016 под эндотрахеальным наркозом больному выполнена операция: левосторонняя нефрэктомия поясничным доступом. При ревизии почка представляла собой образование шаровидной формы размером до 22 см в диаметре без признаков сращения с окружающими органами и тканями.
Патологоанатомическое заключение отделения онкоморфологии: макроскопически – почка в капсуле размером 23×17×12 см, на разрезе практически полностью представлена дряблой серо-красно-желтой опухолевой тканью с обширными кровоизлияниями и некрозами; паренхиматозная ткань почки достоверно не визуализируется; микроскопически – смешанный почечно-клеточный рак, G2–G3, с участками распада (рис. 2).
Послеоперационный период протекал без осложнений. Больной выписан на 15-е сутки в удовлетворительном состоянии под наблюдение уролога по месту жительства. 12.05.2016 в связи с предстоящей плановой консультацией нефролога в НИИТ и ИО МЗ РФ больному проведено контрольное обследование у уролога по месту жительства: жалоб не предъявляет; объективный статус без особенностей. Общий анализ крови: Hb 112 г/л, э. 3,8×1012/л, ЦП 0,8 л. 7,1×109/л, СОЭ 6 мм/ч. Биохимический анализ крови: общий белок 42 г/л, остальные показатели в пределах нормы. Общий анализ мочи без патологии. Данные УЗИ брюшной полости и почек: правая почка размером 56×22 мм, толщина паренхимы 6 мм; единичный кальцинат до 3 мм; жидкостное образование 13×10 мм (киста). Левая (донорская) почка размером 112×53 мм, толщина паренхимы 16 мм; полостная система без особенностей; конкрементов не выявлено.
В заключение следует заметить, что в РФ ежегодное число случаев трансплантации почки варьируется от 900 до 1000 (6,5 на 1 млн населения) [6]. Примерно 80% трансплантаций проводятся с использованием трупной почки (аллотрансплантация), 20% – от живого родственного донора. Общепринятой методикой операции является гетеротопическая аллотрансплантация в правую или левую подвздошную область. Ортотопическая трансплантация в ложе удаленной почки реципиента, предложенная еще в 1955 г. Хьюмом, широкого признания не получила в силу ряда объективных причин. Преимущества гетеротопической трансплантации почки в литературе уже почти не дискутируются. Обсуждаются главным образом вопросы профилактики и мониторирования раннего или позднего отторжения трансплантата, хронической аллотрансплантационной нефропатии и других осложнений, связанных непосредственно с самим трансплантатом. Собственная почка реципиента на стороне трансплантации психологически остается «забытой» и может иногда напоминать о себе подобным нашему неординарным образом.


