Введение. Рак почки – одно из наиболее часто встречающихся злокачественных новообразований мочеполовой системы, занимающее 3-е место по заболеваемости после опухолей предстательной железы и мочевого пузыря. Распространенность злокачественных новообразований почки в России в 2015 г. составила 102,7 больного на 100 тыс. населения. Рак почки относят к агрессивным злокачественным опухолям. При первичном обращении у большинства (70–80%) больных диагностируют локализованные формы, однако у 20–50% из них впоследствии выявляют метастазы. Удельный вес больных с запущенным опухолевым процессом (IV стадия) от числа больных с впервые в жизни установленным диагнозом злокачественного новообразования почки в России в 2015 г. составил 19,8% [1, 2].
Дистопия почки – это аномалия развития, характеризующаяся ее необычным расположением. Пороки мочевой системы относятся к наиболее распространенным и составляют, по некоторым данным, около 40% аномалий различных органов и систем, что обусловлено сложным процессом эмбриогенеза почки [3–6]. Нарушения клеточного, молекулярного и морфогенетического механизмов нормального эмбриогенеза почек служат одной из основных причин врожденных аномалий почек [7]. Частота дистопий почек среди других аномалий почек составляет 2,12% [8, 9]. Отсутствие жалоб, малочисленность и неспецифичность симптомов при тазовой дистопии почек приводят к поздней диагностике этой аномалии [9].
В связи с редкостью сочетания тазовой дистопии почки и почечно-клеточного рака приводим собственное наблюдение.
П а ц и е н т к а Д. 68 лет поступила в урологическое отделение ОКБ г. Рязани 04.02.2013 по поводу опухоли левой почки, диагностированной случайно при УЗИ органов брюшной полости, почек.
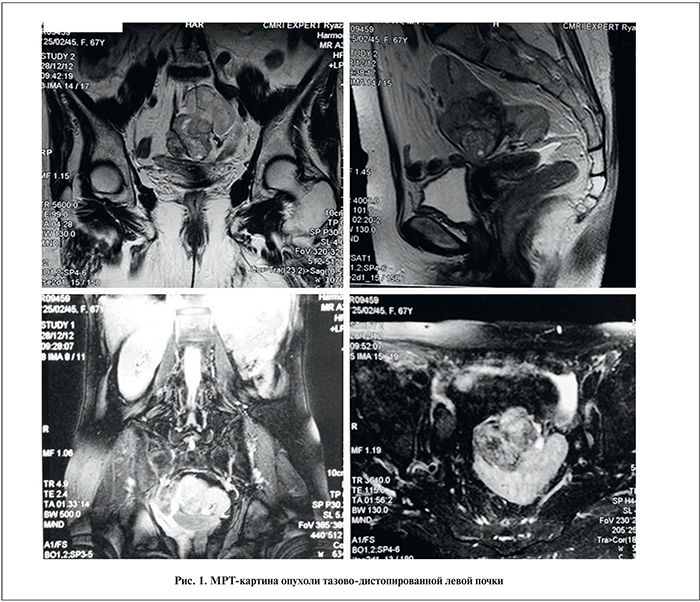
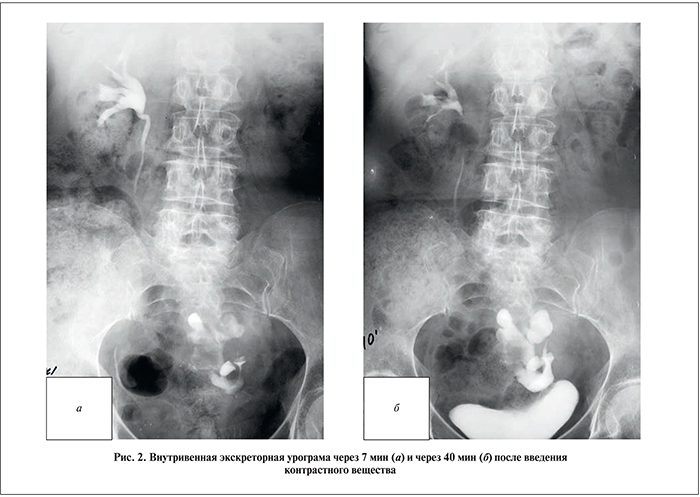
Из анамнеза: пациентка в декабре 2012 г. проходила стационарное лечение в ревматологическом отделении ОКБ по поводу полиостеоартроза. При выполнении УЗИ органов брюшной полости и почек 25.12.2012 выявлено: печень однородна, край +0,5 см, вертикальный косой размер 123 мм, желчный пузырь удален, шейка без особенностей, внутрипеченочные и желчные протоки не расширены, холедох 6,5 мм, поджелудочная железа однородная, эхогенность выше средней, головка 21 мм, тело 9 мм, хвост 16 мм, вирсунгов проток не расширен, воротная вена 11 мм, селезеночная вена 6 мм, селезенка 75×30 мм, правая почка 119×49 мм, толщина паренхиматозного слоя (ТСП) 17 мм, лоханка расширена до 12 мм, чашечки до 7 мм, левая почка в типичном месте не определяется. Данные УЗИ малого таза: матка в положении retroflexio, размеры 36×24×44 мм, М-эхо линейное, однородное до 2 мм, в малом тазу за маткой определяется левая почка размером 94×36 мм, ТСП 16 мм, ворота левой почки ротированы кпереди, в проекции ворот левой почки по внутренней поверхности определяется объемное образование размером 56×40×65 ммс бугристыми контурами и выраженным кровотоком, чашечно-лоханочная система (ЧЛС) без признаков гидронефроза, свободная жидкость в малом тазу не определяется; по ходу подвздошных сосудов слева единичный лимфатический узел до 10 мм. 28.12.2012 выполнена магнитно-резонансная томография (рис. 1): левая почка определяется в области малого таза, ротирована воротами книзу и кпереди, размер левой почки 9,1×4,2×6,9 см, в средней трети левой почки определяется образование неоднородного гиперинтенсивного на Т2-ВИ и изоинтенсивного на Т1-ВИ МР-сигнала с относительно четкими бугристыми контурами размером до 4×5,7×5,5 см, деформирующее передненижний контур почки. По левому контуру образования визуализируется полоска гиперинтенсивного МР-сигнала на Т2-ВИ шириной до 0,6 см, вероятно, деформировнная лоханка, в верхней трети левой почки, вероятно, киста размером 1,6×0,7 см; регионарные лимфатические узлы без явных признаков гиперплазии, в зоне обследования брюшной отдел аорты не расширен. На серии экскреторных урограмм (рис. 2) от 30.1.2013 определяются тазовая дистопия левой почки, ее ротация, деформация и расширение ЧЛС слева. Пациентка осмотрена урологом, рекомендовано оперативное лечение – радикальная нефрэктомия слева. Госпитализирована в урологическое отделение ОКБ.
Из анамнеза жизни: страдает ишемической болезнью сердца и полиостеоартрозом, 10 лет назад перенесла холецистэктомию по поводу желчнокаменной болезни.
Данные объективного осмотра. Общее состояние удовлетворительное. Сознание ясное. Положение активное. Поведение адекватное. Кожные покровы обычной окраски. Отеков нет. Астеник, удовлетворительного питания. Температура тела 36,70С. Костно-мышечная система без видимой патологии. В легких дыхание везикулярное, хрипов нет. ЧДД 18 в 1 мин. Сердечные тоны приглушены, ритм правильный. АД 130/80 мм рт.ст. Пульс 78 в 1 мин, ритм правильный. Язык влажный, чистый. Живот обычной формы, не вздут, участвует в акте дыхания. Пальпаторно живот мягкий, безболезненный. Симптомов раздражения брюшины нет. Область почек визуально не изменена. Почки не пальпируются. Поколачивание поясничной области безболезненное с обеих сторон. Наружные половые органы сформированы правильно, по женскому типу. Дизурии нет. Диурез адекватный. Стул регулярный, ежедневный.

Общий анализ мочи от 29.01.2013: лейкоциты до 12 в поле зрения. Общий анализ крови от 29.01.2013: э. 3,88×1012/л, Нb 113 г/л, л. 9,1× 109/л. эоз. 0%, с. 67%, лимф. 30%, м. 3%, СОЭ 5 мм/ч. Биохимический анализ крови от 29.01.2013: билирубин общий 7,1 мкм/л, мочевина 6,1 ммоль/л, креатинин 0,067 ммоль/л, АсАТ 14 Е/л, АлАТ 8 Е/л, глюкоза 5,4 ммоль/л. Антитела к гепатиту С, HBs-антиген, антитела к ВИЧ не обнаружены, результат исследования крови экспресс-методом (RW) отрицательный. Группа крови А(II), Rh+ положит. от 29.01.2013. Коагулограмма от 29.01.2013: фибриноген 3,77 г/л, ПТИ 94%. На рентгенограмме органов грудной клетки от 31.01.2013 патологии не выявлено.
05.02.2013 проведена радикальная нефрэктомия слева. Вмешательство выполнено из нижнесрединной лапаротомии. При ревизии органов брюшной полости ниже бифуркации аорты выявлено забрюшинное опухолевидное образование (тазово-дистопированная левая почка с опухолью) размером до 15 см. Других очаговых образований, генерализации процесса, асцита не определяется. Мобилизована нисходящая ободочная кишка (рис. 3, а). Выделены почечные вены, артерия и мочеточник (рис. 3, б). Перевязаны и пересечены почечная артерия, затем почечные вены. Мочеточник лигирован и пересечен аппаратом LigaShure (рис. 3, в). Тупым и острым путем, не вскрывая фасции Героты, выделен сзади латерально и медиально удаляемый препарат. Препарат, включавший пораженную опухолью почку, околопочечную клетчатку и фасцию, удален (рис. 4, 5). Выполнена регионарная лимфаденэктомия. Гемостаз: сухо. Через контрапертуру установлен страховой трубчатый дренаж в ложе удаленной почки.
Данные гистологического исследования от 15.02.2013: почечно-клеточный рак, светлоклеточный вариант, Grade2 по Fuhrman, с микроинвазией капсулы; прорастания в жировую клетчатку не обнаружено.
Послеоперационный период протекал без осложнений. Пациентка выписана из отделения в удовлетворительном состоянии с диагнозом «рак левой тазово-дистопированной почки pT3аN0M0».
При обследовании в феврале 2016 г., через 3 года после операции, признаков прогрессирования и рецидива заболевания, а также развития почечной недостаточности не выявлено.
Заключение. Актуальность данного наблюдения заключается в редкости сочетания данной почечной аномалии с почечно-клеточным раком и успешности проведенной операции.


