Цистит – это инфекционно-воспалительный процесс в стенке мочевого пузыря, локализующийся преимущественно в слизистой оболочке [7].
МКБ-10 • N30.0 Острый цистит • N30.1 Интерстициальный цистит (хронический) • N30.2 Другой хронический цистит • N30.3 Тригонит№0.4 Лучевой цистит • N30.8 Другие циститы • N30.9 Цистит неуточненный.
ЭПИДЕМИОЛОГИЯ
Циститом болеют преимущественно женщины, что связано с анатомофизиологическими и гормональными особенностями их организма. В России ежегодно регистрируют 26–36 млн случаев цистита. В течение жизни острый цистит переносят 20–25% женщин, у каждой третьей из них в течение года возникает рецидив заболевания, а у 10% оно переходит в хроническую рецидивирующую форму.
Цистит чаще всего развивается в возрасте 25–30 лет, а также у женщин старше 55 лет, т.е. после менопаузы. До 60% обращений к урологу связано с острым или рецидивирующим циститом [2, 7].
ФАКТОРЫ РИСКА
- Анатомо-физиологические особенности женского организма (короткая и широкая уретра, близость к естественным резервуарам инфекции – анус, влагалище; аномалии развития – дистопия, гипермобильность уретры).
- Способность грамотрицательных микроорганизмов, вызывающих инфекционный процесс в уретре и мочевом пузыре, к адгезии к клеткам эпителия вследствие наличия фимбрий и ворсин.
- Частые сопутствующие гинекологические заболевания – воспалительные процессы во влагалище, гормональные нарушения (в том числе гипоэстрогенемия), приводящие к дисбиозу влагалища и размножению в нем патогенной микрофлоры.
- Частота половых актов (наличие ИППП), частая смена половых партнеров и характер применяемых контрацептивов.
ПРОФИЛАКТИКА РАЗВИТИЯ РЕЦИДИВИРУЮЩИХ ИНФЕКЦИЙ НИЖНИХ МОЧЕВЫВОДЯЩИХ ПУТЕЙ
- Строгое соблюдение гигиенических приемов у новорожденных девочек для предотвращения развития вагинитов, а затем уретритов и циститов.
- Своевременная коррекция анатомических нарушений (аномалии расположения наружного отверстия мочеиспускательного канала) при наличии показаний.
- Адекватное лечение гинекологических заболеваний, инфекций, передаваемых половым путем, причем у обоих половых партнеров.
- Гигиена половой жизни и т.д.
- Контроль за состоянием биоциноза влагалища при длительном применении спермицидов
- Адекватная оценка и лечение бессимптомной бактериурии беременных.
- Антибиотикопрофилактика перед инвазивными урологическими вмешательствами, особенно при наличии факторов риска.
- Лечение урологических заболеваний, приводящих к нарушению уродинамики.
ПРОФИЛАКТИКА РЕЦИДИВОВ У БОЛЬНЫХ ПОСТКОИТАЛЬНЫМ ЦИСТИТОМ
- Профилактическое использование антибиотиков после полового сношения (посткоитальная профилактика).
- Употребление большого количества жидкости.
- У женщин с рецидивами после сексуальной активности – принудительное мочеиспускание сразу после полового акта.
- Отказ от использования спермицидов и диафрагмы в качестве методов контрацепции.
РЕКОМЕНДАЦИИ EAU (2015) ДЛЯ ПРОФИЛАКТИКИ ИМП [20]
- До начала профилактической антибиотикотерапии необходимо подтвердить эрадикацию предыдущей ИМП отрицательным результатом посева мочи через 1–2 нед после лечения (УД: 4, СР: A).
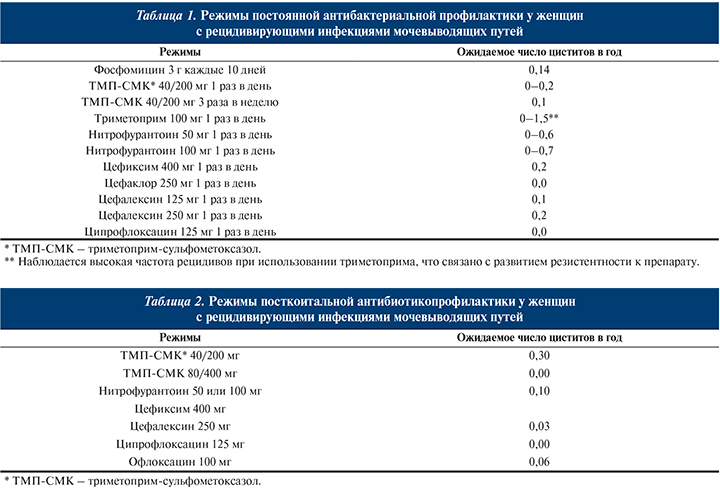
- Постоянная или посткоитальная антибактериальная профилактика должна применяться у женщин с рецидивирующим неосложненным циститом, для которых другие методы неэффективны (табл. 17.1 и 17.2) (УД: 1a, СР: A) [9].
Иммунологическая профилактика
- Уро-Ваксом доказал свою эффективность в ряде клинических исследований и может быть рекомендован для иммунопрофилактики у женщин с рецидивирующими неосложненными ИМП (УД: 1a, СР: B) [13].
- Для других иммунотерапевтических продуктов на рынке пока еще отсутствуют крупные клинические исследования третьей фазы. В сравнительно небольших исследованиях второй фазы определенную эффективность показали препараты StroVac® и Solco-Urovac® в случае их назначения в режиме периодически повторяющихся иммунизаций (повторных введений вакцин с определенной периодичностью) (УД: 1a, СР: C). Для иммунотерапевтических препаратов, таких как Urostim® и Urvakol®, не было проведено контролированных исследований, в связи с чем рекомендовать к применению их нельзя.
Профилактика пробиотиками
- Целесообразно применение интравагинальных пробиотиков, которые содержат лактобактерии, 1 или 3 раза в неделю для профилактики рецидивирующих циститов (УД: 4, СР: C).
- Ежедневное применение пероральных препаратов, содержащих штаммы L. rhamnosus GR-1 и L. reuteri RC-14, препятствует развитию бактериального вагиноза, который увеличивает риск развития циститов (УД: 1b, СР: C).
Профилактика с использованием клюквы
- Прием клюквы (Vaccinium macrocarpon) эффективен для снижения количества инфекций нижних МП у женщин (до 2016 г. УД: 1b, СР: C).
- В повседневной практике рекомендуется ежедневное употребление клюквы в количестве 36 мг/сут проантоцианидина А (в пересчете на активное вещество) (до 2016 г. УД: 1b, СР: C).
- Согласно последним рекомендациям ЕАУ, в настоящее время существуют противоречивые данные о степени эффективности препаратов клюквы в разных группах пациентов с ИМП, в частности мета-анализ, включающий 24 исследования (n=4437), показал, что препараты клюквы не существенно уменьшали симптомы ИМП в исследованных подгруппах. В связи с этим в Европейских рекомендациях 2016 г. не смогли четко определить УД и СР для этих препаратов. В тоже время в Российских федеральных клинических рекомендациях по антимикробной терапии и профилактике ИМП 2015 г. и обзоре Канадского агентства по лекарствам и технологиям в здравоохранении 2016 г. препараты клюквы относят к альтернативным методам профилактики рецидивирующей ИМП.
- Из фитопрепаратов эффективно применение препарата Канефрон Н. Это комбинированный препарат растительного происхождения, в состав которого входят трава золототысячника, корень любистока и листья розмарина. Препарат обладает мочегонным, противовоспалительным, спазмолитическим, антимикробным, сосудорасширяющим и нефропротекторным действиями. Препарат назначают взрослым перорально по 50 капель или по 2 драже 3 р/сут. После купирования острой фазы заболевания следует продолжить лечение еще 2–4 недели, возможно применение до 3 месяцев непрерывно.
- Эндовезикальные инстилляции гиалуроновой кислоты и хондроитин сульфата могут использоваться для восстановления, разрушенного гликозаминогликанового слоя слизистой оболочки мочевого пузыря у пациентов, не только с интерстициальным циститом, лучевым циститом, гиперактивным мочевым пузырем, но и для профилактики рецидивов бактериального цистита.
- У женщин в постменопаузе вагинальное (но не пероральное) применение эстрогенов (эстриол, крем, свечи) способствует профилактике рецидивов бактериального цистита, дизурии.
- Альтернативным методом лечения является также бактериофаготерапия рецидивирующей ИМП.
КЛАССИФИКАЦИЯ
Цистит классифицируют по различным признакам. По этиологии выделяют инфекционный (бактериальный); неинфекционный (лекарственный, лучевой, токсический, химический, аллергический и др.).
По течению цистит делят на острый и хронический (рецидивирующий), который подразделяют на фазу обострения и фазу ремиссии.
Выделяют также первичный (неосложненный) цистит (самостоятельное заболевание, возникающее на фоне условно-нормального пассажа мочи у женщин 18–45 лет без сопутствующих заболеваний) и вторичный (осложненный) у всех остальных, т.е. возникающий на фоне нарушения уродинамики как осложнение другого заболевания: туберкулез, камень, опухоль мочевого пузыря, когда повышен риск отсутствия эффекта от эмпирически назначенной антибактериальной терапии.
По характеру морфологических изменений возможен катаральный, язвенно-фибринозный, геморрагический, гангренозный и интерстициальный цистит [7]. Последний считают самостоятельным заболеванием, при котором происходит смена фаз течения воспалительного процесса, приводящая к выраженной боли в области мочевого пузыря, постепенному уменьшению его емкости, вплоть до сморщивания, и нарастанию дизурии.
ДИАГНОСТИКА
При обследовании больных длительной, рецидивирующей дизурией необходимо решение нескольких принципиальных задач.
- В первую очередь должно быть подтверждено предположение об инфекционно-воспалительном поражении мочевой системы.
- Затем необходимы топическая диагностика инфекционно-воспалительного процесса, конкретизация уровня поражения мочевой системы (нижние или верхние мочевыводящие пути), а также исключение сочетания цистита с другими заболеваниями почек.
- Дифференциальная диагностика должна быть направлена на исключение сочетания цистита с другими заболеваниями мочевого пузыря (камень, опухоль, нейрогенная дисфункция мочевого пузыря, рак in situ), определение особых форм воспалительного поражения (туберкулез), а также фазы, степени распространенности воспалительного процесса в мочевом пузыре.
- Следует определить факторы этиологии и патогенеза хронического цистита, присущие обследуемой пациентке.
ЖАЛОБЫ И АНАМНЕЗ
Признаки острого цистита – частое болезненное мочеиспускание малыми порциями мочи, боль в проекции мочевого пузыря, императивные позывы к мочеиспусканию; иногда ложные позывы на мочеиспускание, примесь крови в моче (особенно в последней порции) [2, 6, 8, 15]. Характерно острое начало. При наличии двух обострений в течение полугода или трех в течение года говорят о хроническом рецидивирующем цистите.
Заполнение дневников мочеиспускания является важным этапом обследования больных, длительное время страдающих дизурией.
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Несмотря на определенное беспокойство, причиняемое пациентам, для цистита не характерно тяжелое их состояние. Часто пальпация в надлобковой области в проекции мочевого пузыря болезненна в той или иной степени.
Тяжелое состояние пациента с признаками интоксикации (тахикардия, рвота, лихорадка) обычно характерно для острого цистита язвенно-фибринозной и гангренозной форм, возникающих у больных с выраженным иммунодефицитом, а также осложняющегося пиелонефритом. Болезненность при вагинальном исследовании характерна для заболеваний женских половых органов (вагинит, аднексит, сальпингит и др.).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
При неосложненном цистите обязательно проведение общего анализа мочи (иногда выполняется с помощью тест-полосок), при этом характерны выраженная лейкоцитурия, бактериурия, незначительная протеинурия, гематурия не всегда различной степени выраженности. Бактериологическое исследование мочи при остром неосложненном цистите не проводят, так как в 85–90% случаев возбудителем заболевания являются E. coli, реже, другие грамотрицательные бактерии. Эмпирическая терапия высокоэффективна. При неэффективности эмпирической терапии бактериологический анализ мочи с определением чувствительности уропатогена к антибактериальным препаратам существенно облегчит выбор следующего препарата [1–3, 8, 9, 15].

Обследование при осложненном или рецидивирующем цистите помимо общего анализа мочи включает:
- бактериологическое исследование мочи, которое проводят для точного выявления возбудителя и его чувствительности к антибактериальным лекарственным средствам;
- обследование на инфекции, передаваемые половым путем (ПЦР из двух локусов – уретра, цервикальный канал);
- обследование на вирусные инфекции (ИФА для определения иммуноглобулинов к герпесу, цитомегаловирусу), мазок и посев отделяемого из влагалища с количественным определением лактобактерий) для исключения дисбиоза.
- Анализ мочи с использованием тест-полосок – альтернатива общему анализу мочи, который используется для постановки диагноза острого неосложненного цистита (УД: 2а; СР: В) [20].
- Посев мочи рекомендован в следующих случаях: при подозрении на острый пиелонефрит; при цистите с симптомами, которые не купируются или рецидивируют в течение 2–4 нед после окончания лечения; у женщин с атипичными симптомами (УД: 4; СР: В) [20].
- Бактериурия >103 КОЕ/мл служит микробиологическим подтверждением диагноза у женщин с симптомами острого неосложненного цистита [9] (УД: 3; СР: В) [20].
Клинически значимыми являются следующие показатели бактериурии (количество бактерий) [20]:
- >103 КОЕ/мл в средней порции мочи (СПМ) при остром неосложненном цистите у женщин;
- >104 КОЕ/мл в СПМ при остром неосложненном пиелонефрите у женщин;
- >105 КОЕ/мл в СПМ у женщин или >104 КОЕ/мл в СПМ у мужчин, или в моче у женщин, полученной с помощью катетера, при осложненной ИМП.
Обнаружение любого количества бактерий в моче, полученной при надлобковой пункции мочевого пузыря, является клинически значимым.
Асимптоматическая бактериурия диагностируется в случае выделения одного и того же штамма бактерий (в большинстве случаев определяют только род бактерий) в 2 образцах, взятых с интервалом >24 ч, а количество бактерий достигает значения >105 КОЕ/мл.
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Инструментальные вмешательства при остром цистите или обострении рецидивирующего цистита противопоказаны.
УЗИ почек или органов малого таза, экскреторную урографию, цистоуретрографию, КТ или МРТ малого таза проводят при подозрении на камень, опухолевые или другие заболевания, требующие оперативного вмешательства, а также при рецидивах мочевой инфекции и отсутствии положительной динамики на антимикробную терапию.
УЗИ почек и мочевого пузыря показано всем больным, страдающим рецидивирующим циститом, хотя его диагностическая ценность при цистите невелика. Для выполнения УЗИ требуется наполнение мочевого пузыря мочой (не менее 100 мл), вследствие чего при императивных позывах на мочеиспускание выполнить его технически не удается. При цистите можно увидеть утолщенную отечную слизистую оболочку мочевого пузыря, однако главная задача УЗИ – исключение опухоли мочевого пузыря; камня предпузырного или интрамурального отдела мочеточника, который может вызывать дизурию; остаточной мочи, что может иметь место при пролапсе тазовых органов у женщин, склеротических изменениях в шейке мочевого пузыря, псевдополипах.
Обзорную и экскреторную урографию проводят при необходимости определения состояния почек и мочевого пузыря, например при подозрении на камень или опухоль мочевыводящих путей.
Цистоскопия при активном воспалении противопоказана. При рецидивирующем цистите, гематурии, а также при подозрении на новообразование или туберкулез мочевого пузыря показана цистоскопия с биопсией из подозрительных участков [2, 6, 8, 15].
Уродинамическое исследование (урофлоуметрия с определением остаточной мочи) показано больным, длительное время страдающим учащенным мочеиспусканием, при отсутствии эффекта от проводимого лечения.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Если клиническая картина цистита характерна, никакого дифференциального диагноза не требуется – терапию назначают сразу.
При учащенном мочеиспускании необходимо исключить истинную полиурию, определив порцию мочи, выделяемую единовременно. Учащенное мочеиспускание может быть обусловлено камнем нижней трети мочеточника, однако дизурии, как правило, предшествует эпизод выраженной боли (почечная колика), а УЗИ при расположении камня в интрамуральном отделе мочеточника может выявить конкремент и неизмененную стенку мочевого пузыря, за исключением области устья мочеточника на стороне поражения.
В сомнительной ситуации выполняют экскреторную урографию, которая может выявить стаз контрастного вещества над конкрементом в мочеточнике.
У мужчин дизурия в большинстве случаев связана с заболеваниями предстательной железы, а цистит почти всегда вторичен.
При выраженной гематурии на фоне острого цистита необходимо исключить опухоль мочевыводящих путей, туберкулез, форникальное кровотечение, реже, болезнь Берже или другие нефрологические заболевания. При не угрожающей жизни гематурии, не характерной для цистита, сначала купируют острое воспаление, а затем, если сомнения сохранились, проводят необходимое обследование.
Простатит, везикулит, уретрит, аднексит и ряд других заболеваний имеют специфическую клиническую картину, но одновременно могут сочетаться с циститом. Эффективность эмпирической терапии определяется чувствительностью возбудителя к назначенному препарату, поэтому при ее назначении важнее выбрать адекватный препарат на основании знания наиболее вероятного возбудителя заболевания, чем поставить топический диагноз воспалительного процесса.
Болезненное учащенное мочеиспускание может встречаться без признаков активного воспаления мочевого пузыря и быть связано с нарушением нервной регуляции акта мочеиспускания или органической инфравезикальной обструкцией. Общий анализ мочи позволяет исключить поражение слизистой оболочки пузыря. Для исключения инфравезикальной обструкции проводят урофлоуметрию, при остающихся сомнениях можно выполнить цистоскопию и убедиться в отсутствии поражения слизистой оболочки мочевого пузыря. Неврологическое происхождение дизурии также подтверждают исследованием уродинамики, по результатам которого определяют функциональный диагноз и назначают соответствующее патогенетическое лечение. Полное обследование таких больных обязательно включает рентгенографию поясничного и крестцового отделов позвоночника в двух проекциях, а иногда и их КТ или МРТ.
Дополнительный, очень характерный, признак острого цистита – быстрый эффект от антибактериальной терапии [2, 4, 6, 8, 9].

ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
При выраженной и однозначной клинической картине цистита дополнительных консультаций не требуется.
При выраженной гематурии показана экстренная госпитализация, больной должен быть осмотрен урологом, а при его отсутствии – хирургом. При подозрении на диффузное поражение почечной ткани необходима консультация нефролога.
При наличии сопутствующих гинекологических заболеваний показана консультация гинеколога.
ЛЕЧЕНИЕ
ЦЕЛИ ЛЕЧЕНИЯ
- Клиническое и микробиологическое выздоровление.
- Профилактика рецидивов.
- Профилактика и лечение осложнений.
- Улучшение качества жизни больного.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
- Макрогематурия.
- Тяжелое состояние больного, особенно с декомпенсированным сахарным диабетом, иммунодефицитом любой этиологии, выраженной недостаточностью кровообращения и т.д.
- Осложненный цистит.
- Цистит на фоне неадекватно функционирующего цистостомического дренажа.
- Неэффективность лечения и невозможность проведения адекватной антибактериальной терапии в амбулаторных условиях.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Диета с исключением соленой, острой, раздражающей пищи (стол №10); питье, достаточное для поддержания диуреза 2000–2500 мл (после разрешения дизурии). При рецидивирующем цистите – инстилляции препаратов в мочевой пузырь вне стадии обострения [5, 8]. Фитотерапия при цистите самостоятельного значения не имеет, но широко используется как вспомогательное лечение на этапе долечивания.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Острый неосложненный бактериальный цистит у большинства небеременных эффективно лечат в амбулаторных условиях антибактериальными препаратами, назначаемыми эмпирически. Продолжительность терапии острого несложненного цистита – 1–3–5–7 сут – зависит от выбранного препарата и отсутствия или наличия факторов риска [1, 2, 4, 8, 10, 17].
Показания к 7-дневному курсу антибактериальной терапии острого цистита:
- Беременность.
- Возраст старше 65 лет.
- ИМП у мужчин.
- Рецидив инфекции.
- Сахарный диабет.
Эмпирическая терапия
Цистит острый (неосложненный), развившийся у ранее здоровой женщины без тяжелых сопутствующих заболеваний (табл. 3).
Препаратами выбора при эмпирической терапии, т.е. без данных бактериологического анализа мочи от конкретной больной или не дожидаясь результатов этого анализа, являются антимикробные препараты, к которым, по данных современных исследований резистентности возбудителей мочевой инфекции выявлен наименьший процент резистентных штаммов уропатогенов.
Препараты выбора: фосфомицина трометамол (монурал) 3 г однократно; фуразидина калиевая соль с карбонатом магния (фурамаг) по 100 мг 3 раза в день – 5 дней; альтернативные препараты: цефиксим внутрь 400 мг 1 р/сут 5 дней, офлоксацин внутрь 200 мг 2 р/сут, 3 дня или ципрофлоксацин внутрь 500 мг 2 р/сут, 3 дня или левофлоксацин внутрь 500 мг 1 р/сут, 3 дня [20, 21].
Учитывая, что уровень резистентности кишечной палочки к ампициллину, амоксициллину, триметоприм/сульфаметоксазолу в России выше 20% эти препараты не рекомендованы для эмпирической терапии острой неосложненной ИМП. Аминопенициллины в комбинации с ингибиторами бета-лактамаз, такие как ампициллин/сульбактам или амоксициллин/клавулановая кислота, в целом не так эффективны, как короткие курсы терапии, и не рекомендуются для эмпирической терапии. Фторхинолоны и цефалоспорины из-за экологического коллатерального эффекта (селекция полирезистентных возбудителей) не рекомендуется назначать рутинно, а следует применять в отдельных случаях при наличии подтвержденной чувствительности к ним, а также при подозрении на наличие инфекции верхних мочевыводящих путей.
Более того, рекомендуется резервировать фторхинолоны как препараты с хорошим проникновением в ткани и органы для лечения более серьезных инфекций паренхиматозных органов – пиелонефрит, простатит [20].
В связи с последними рекомендациями FDA рекомендует ограничить применение фторхинолонов (при некоторых неосложненных инфекциях – синуситы, бронхиты, ИМП), когда существует возможность альтернативной антибиотикотерапии, в связи с участившимися случаями тяжелых побочных явлений, затрагивающих периферическую и ЦНС. FDA требует обновить информацию по безопасности на этикетках и руководствах всех фторхинолонов.
Если симптомы цистита не разрешились к концу курса терапии или вернулись через 2 недели, рекомендуется провести бактериологический анализ мочи с определением чувствительности к антибиотикам. В таких случаях необходимо сменить антимикробный препарат и длительность терапии увеличить до 7 суток. При часто рецидивирующем цистите, неосложненном пиелонефрите необходимо проведение детального урологического обследования.
Цистит после случайного полового акта или у пациента, ведущего беспорядочную половую жизнь (ситуация, когда высока вероятность инфекции, передаваемой половым путем)
Препараты выбора: офлоксацин, левофлоксацин в сочетании с любым нитроимидазолом. Если при бактериоскопии выявлен грамположительный диплококк, дополнительно назначается цефиксим 400–800 мг однократно или цефтриаксон 1 г однократно.
Цистит у больного с нейрогенным мочевым пузырем, аномалией мочевыводящих путей, длительно стоящим цистостомическим дренажом на фоне его неадекватной функции
Эмпирическая терапия определяется ранее назначенными антибактериальными средствами. Препарат выбора должен попадать в «пробелы их спектра». Обычно назначается ципрофлоксацин. Если же больной уже получал фторхинолоны с сомнительным эффектом или обострение развилось на фоне их приема, то необходимы антибиотики антисинегнойного ряда – базовый препарат цефтазидим.
При рецидивирующем цистите показано патогенетическое и этиологическое лечение [2, 5, 10, 14, 15, 17].
ПАТОГЕНЕТИЧЕСКОЕ ЛЕЧЕНИЕ
Коррекция анатомических нарушений: пациенткам, у которых хронический цистит развился на фоне вагинализации наружного отверстия уретры, показана операция транспозиции уретры, рассечение уретрогименальных спаек вне обострения хронического процесса. При наличии псевдополипов в шейке мочевого пузыря – трансуретральная электрорезекция или вапоризация псевдополипов [20].
Лечение ИППП: макролиды (джозамицин, азитромицин, мидекамицин), тетрациклины (доксициклин), фторхинолоны (моксифлоксацин, левофлоксацин, офлоксацин).
При исключении ИППП – посткоитальная профилактика. Лечение воспалительных и дисбиотических гинекологических заболеваний:
- гормонозаместительная терапия у женщин в постменопаузальном периоде – периуретральное или интравагинальное применение гормональных кремов, содержащих эстрогены;
- применение вакцин и неспецифических иммуномодуляторов – Уро-Ваксом, метилурацил;
- внутрипузырная терапия: мукополисахариды (гепарин 25 000 ЕД на одну процедуру) в сочетании с местным анестетиком (лидокаин 2% – 2 мл, общий объем раствора доводится до 20 мл добавлением физиологического раствора), инстилляции гиалуроновой кислоты и хондроитин сульфата. Длительность терапии от 1 до 3 мес;
- применение растительных препаратов в качестве метода профилактики рецидивов инфекции мочевыводящих путей и на этапе амбулаторного долечивания.
- Этиологическое лечение – антибактериальная терапия. Длительная (до 7–10 дней). Выбор препарата с учетом выделенного возбудителя и антибиотикограммы. Назначение антибиотиков с бактерицидным действием. Препараты выбора:
- при исключении ИППП – фосфомицина трометамол, фторхинолоны (ципрофлоксацин, левофлоксацин);
- при наличии ИППП – макролиды (джозамицин, азитромицин), тетрациклины (доксициклина моногидрат), фторхинолоны (левофлоксацин, офлоксацин).
Рост резистентности основных возбудителей рецидивирующих инфекций нижних мочевыводящих путей к фторхинолонам заставляет ограничивать их применение, поэтому расширяются показания к применению фосфомицина трометамола длительными курсами (3 г 1 раз в 10 дней в течение 3 мес).
Симптоматическая терапия
При выраженной боли показаны нестероидные противовоспалительные средства (НПВС), способные приводить к регрессу основных симптомов цистита.
ИНФЕКЦИЯ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У БЕРЕМЕННЫХ ЖЕНЩИН [20]
У большинства женщин асимптоматическая бактериурия выявляется еще до беременности; у 20–40% женщин с асимптоматической бактериурией во время беременности могут появиться клинические проявления инфекции мочевыводящих путей (табл. 4).
Острый пиелонефрит беременных чаще встречается во втором и третьем триместрах беременности. При лечении острого пиелонефрита беременных при наличии расширения верхних мочевыводящих путей рекомендуется установка мочеточникового самоудерживающегося катетера (стент). При стабильном состоянии возможно проведение пероральной терапии. При начале стартовой терапии с парентерального введения антибиотика, после стабилизации состояния возможен переход на пероральный прием того же препарата (или другого препарата той же группы).
Общая рекомендуемая длительность терапии – 14 дней.
Терапия выбора*:
При легком течении пиелонефрита возможен пероральный прием в течение 14 суток:
- Цефиксим внутрь 400 мг 1 р/сут
- или Цефтибутен внутрь 400 мг 1 р/сут
- или Цефотаксим в/в или в/м 1 г 3–4 р/сут, или Цефтриаксон в/в, или в/м 1г 1–2 р/сут или Азтреонам 2 г в/в 3 р/сут
Альтернативная терапия
- Эртапенем в/в, в/м 1 г 1р/сут 10–14 сут, или Меропенем в/в 1 г 3 р/сут, 14 сут
- или Пиперациллин/тазобактам в/в 4,5 г 4 р/сут, 14 сут.
Только при известной чувствительности возбудителя:
Амоксициллин/клавуланат в/в 1,2 г 3 р/сут, или внутрь 625 мг 3 р/сут
ДИАГНОСТИКА ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У БЕРЕМЕННЫХ ЖЕНЩИН
При цистите рекомендуется проводить физикальный осмотр, общий анализ мочи и посев мочи. При подозрении на пиелонефрит необходимо выполнение УЗИ почек. Для идентификации камней мочеточников возможно выполнение магнитно-резонансной томографии.
Определение клинически значимой бактериурии
- У беременных асимптоматическая бактериурия считается клинически значимой, если в 2 последовательных образцах мочи, собранных во время самостоятельного мочеиспускания, обнаруживается одинаковый возбудитель в количестве более 105 КОЕ/мл; или в одном образце мочи, полученном с помощью катетера, количество уропатогена >105 КОЕ/мл (УД: 2a, СР: A) [17].
- У беременных с симптомами ИМП бактериурия считается клинически значимой при выявлении возбудителя в моче, собранной при самостоятельном мочеиспускании или с помощью катетера, >103 КОЕ/мл (УД: 4, СР: B).
Скрининг
Во время I триместра беременности необходимо проводить скрининг на бактериурию (УД: 1a, СР: A) [18].
Наблюдение
Через 1–2 нед после проведения лечения беременным с асимптоматической бактериурией и симптомами цистита необходимо провести посев мочи (УД: 4, СР: A).
Профилактика
Для снижения риска развития цистита беременным с частыми эпизодами мочевой инфекции в анамнезе следует проводить посткоитальную профилактику (УД: 2b, СР: B) [19].
ОБУЧЕНИЕ БОЛЬНОЙ
Больной разъясняют суть заболевания, возможные меры профилактики, обращая особое внимание на необходимость своевременного опорожнения мочевого пузыря.
Предупреждают о важности применения антибактериальных лекарственных средств, возможности развития побочных эффектов при их приеме; рассказывают о том, что симптомы цистита могут сохраняться в течение нескольких дней после отмены лекарственных средств, а в том случае, если они нарастают после нескольких дней терапии, пациентка должна срочно обратиться к врачу.
Пациентке сообщают, что проведение лечения уменьшает вероятность рецидива или персистирования инфекции, которая может развиться при преждевременном прекращении лечения.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ [20]
- Рутинного выполнения общего анализа мочи или посева мочи у пациентов без симптомов заболевания после проведенного курса лечения не показано (УД: 2b, СР: B).
- Женщинам при сохранении симптомов к концу лечения, а также при их разрешении, а затем рецидивировании в течение 2 нед, необходимо выполнить посев мочи с определением чувствительности возбудителей к антибиотикам (УД: 4, СР: B).
- Необходимо провести повторный курс лечения с использованием другого антибактериального препарата в течение 7 дней (УД: 4, СР: C).
Беременных, перенесших острый цистит, осложненный цистит или его рецидив, а также пролеченных от бессимптомной бактериурии, необходимо динамически наблюдать, вплоть до родов, исследуя мочу для доказательства эффективности антибактериальной терапии в связи с угрозой для течения беременности.
У небеременных с осложненным и рецидивирующим циститом по завершении лечения необходимо выполнить общий анализ и посев мочи, затем провести профилактику развития рецидива заболевания.
ПРОГНОЗ
Прогноз благоприятный при отсутствии нарушений уродинамики и сопутствующих заболеваний, типичном возбудителе и хорошей его чувствительности к антибактериальным лекарственным средствам, рациональной эмпирической антибактериальной терапии. При рецидивирующем цистите лечение может быть эффективным только при соблюдении принципов патогенетической терапии, целенаправленной антибактериальной терапии и профилактики рецидивов заболевания [1, 5, 10–12, 17].


