Введение. Обструкция лоханочно-мочеточникового сегмента (ЛМС), возникающая вследствие функциональных либо анатомических нарушений транспорта мочи из чашечно-лоханочной системы (ЧЛС) в мочеточник, является одним из наиболее распространенных урологических заболеваний. Врожденная анатомическая обструкция ЛМС может быть обусловлена фиброзом стенки мочеточника, наличием добавочного перекрестного сосуда, полипов слизистой, а также высоким отхождением мочеточника от лоханки [1–3]. Нередко причиной нарушения пассажа мочи служат уродинамические изменения в верхних мочевыводящих путях (ВМП) [4–8].
До недавнего времени пластические операции на ЛМС относились к разряду сложных вмешательств, так как выполнялись лишь открытым способом.
В начале 1980-х гг. стали появляться первые публикации о возможности эндоскопической коррекции ЛМС. Так, в 1983 г. был представлен опыт выполнения эндопиелотомии перкутанным доступом у 3 пациентов [9]. Однако последующие исследования показали, что выполнение эндопиелотомии показано лишь при непротяженных стриктурах ЛМС [10–16]. Эффективность эндоскопических вмешательств, по данным различных авторов, варьируется от 32 до 76% и во многом зависит от протяженности, локализации и характера стриктуры [17, 18].
Бурное развитие эндоскопического оборудования послужило поводом к активному внедрению в клиническую практику эндовидеохирургических методов выполнения реконструктивных операций на ВМП. В связи с совершенствованием и отработкой техники проведения подобных вмешательств лапароскопическая пластике ЛМС стала более доступной. Все большее число урологов отдает предпочтение этому методу вследствие его малой инвазивности и более коротких сроков реабилитации пациентов при эквивалентных цифрах эффективности по сравнению с открытыми вмешательствами [19–22]. По данным различных авторов, эффективность лапароскопических пластик ЛМС варьируется в пределах 91,7–98,2% [12, 17, 20–22].
Неразрешенной остается проблема определения показаний к выполнению реконструктивно-пластических операций при стриктурах ЛМС. Подобные вмешательства оправданны не во всех случаях. Нередко анатомо-функциональные особенности почечной единицы не учитываются. В результате оперативное вмешательство не позволяет достигнуть желаемого эффекта. Вероятность неудачи особенно высока, если по причине длительности заболевания у пациента имеется значительный дефицит секреторной активности почечной паренхимы в сочетании с выраженной атонией ЧЛС [23–28].
Все вышеизложенное определило актуальность данной проблемы и послужило причиной к анализу отдаленных результатов реконструктивно-пластических операций на ЛМС.
Целью исследования стала оценка эффективности лапароскопической пластики стриктур ЛМС в зависимости от анатомо-функционального состояния ипсилатеральной почки.
Материалы и методы. Проанализированы результаты лечения 134 пациентов (78 женщин и 56 мужчин), которым за период с 2012 по 2015 г. были выполнены различные виды реконструктивных оперативных вмешательств по причине стриктуры ЛМС.
Объем предоперационного обследования помимо клинических и лабораторных методов включил ультразвуковое исследование почек, экскреторную урографию/либо КТ с контрастированием почек и мочевыводящих путей и изотопную ренографию.
Из особенностей следует отметить, что у 44 (32,8%) пациентов диагностирована ИМП, у 13 (9,7%) – при госпитализации имелись нефростомические дренажи и у 11 (8,%) – выявлены конкременты почек размером от 6 до 25 мм (медиана – 13,6 мм). Непосредственно до реконструкции ЛМС 5 больным выполнена перкутанная нефролитотрипсия (ПНЛ). В 7 случаях: у 6 пациентов с относительно небольшими размерами чашечковых камней, и у 1 – с резидуальным фрагментом конкремента было принято решение о выполнении вмешательства по эрадикации конкрементов после пластики ЛМС.
В отсутствие осложнений после ПНЛ реконструкцию ЛМС осуществляли в среднем через 7–8 дней.
Все операции выполняли под эндотрахеальной анестезией лапароскопическим доступом в интегрированной операционной OR1 («Karl Storz»). Все вмешательства заканчивались установкой внутреннего мочеточникового стента сроком до 6–8 нед.
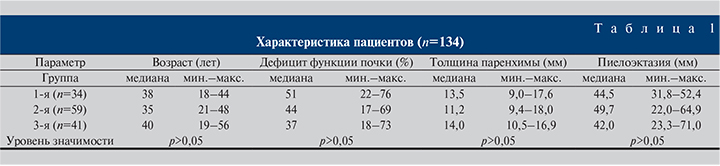
Характеристика пациентов по группам, согласно результатам предоперационного обследования, представлена в табл. 1.
Также в зависимости от исходной степени дефицита функции почки в каждой группе было выделено 3 подгруппы пациентов: менее 25%, 25–50 и 51–75%.
Контрольное обследование пациентов проводили в сроки 6, 12 мес. и далее – 1 раз в год.
В качестве критериев эффективности проведенного лечения рассматривали следующие параметры: исчезновение болевого синдрома, уменьшение степени пиелоэктазии, стабилизация или улучшение функционального состояния почечной паренхимы (по данным радиоизотопной ренографии) и отсутствие рецидива стриктуры ЛМС.
Статистическую обработку данных производили в программе Statistica 6.0. Для описания данных использовали медиану, минимум (мин.) и максимум (макс.). Для анализа различий между исследуемыми выборками применяли тест Краскела–Уоллиса, а также критерий хи-квадрат. Для анализа корреляционных зависимостей применяли непараметрический критерий Спирмена.

Результаты и обсуждение. Медиана периода наблюдения составила 2,8 года (1,2–3,0 года). В результате проведенного оперативного лечения исчезновение болевого синдрома отмечено у 121 (90,3%) больного. У остальных пациентов сохранялись периодические тупые ноющие боли в поясничной области на стороне поражения. Однако, поскольку оценка болевого синдрома носила преимущественно субъективный характер, нельзя исключить, что не во всех случаях он был обусловлен патологией со стороны почки.
Степень пиелоэктазии оценивали через 3 ч после удаления внутреннего стента. В 128 (95,5%) случаях, несмотря на выполненную реконструкцию ЛМС, сохранялась дилатация ЧЛС ипсилатеральной почки. Причем у 80 (62,5%) больных расширение лоханки было больше исходного, у 30 (23,4%) размер лоханки остался практически неизменным и у 18 (14%) отмечено некоторое уменьшение степени пиелоэктазии. Контрольное обследование через 3 мес. выявило уменьшение размеров лоханки на стороне операции приблизительно в 2 раза у 75 (55,9%) пациентов. При последующем наблюдении отмечено, что степень дилатации лоханки в послеоперационном периоде коррелировала с исходным дефицитом функции почки на стороне поражения (r=0,913; p<0,01). Сохранение пиелоэктазии в отдаленные сроки после операции, вероятнее всего, было обусловлено атонией ЧЛС, а следовательно, нарушением эвакуаторной функции ВМП. Отдаленные результаты лечения этих пациентов оценивали на основании данных радиоизотопной ренографии либо динамической нефросцинтиграфии.
У 6 (4,5%) пациентов с исходным дефицитом функции почки >50% при дальнейшем наблюдении (3 мес. – 1,4 года после оперативного вмешательства) диагностирован рецидив стриктуры ЛМС. У этих больных в послеоперационном периоде отмечено значительное ухудшение функции почки. Всем больным был установлен нефростомический дренаж с последующей эндопиелотомией не ранее чем через 6 мес. после пластики ЛМС.
Общая эффективность лапароскопической реконструкции ЛМС составила 94,7% (127 из 134).
Достоверной взаимосвязи между эффективностью вмешательства и методом операции не установлено (p>0,05). Эффективность оперативного лечения также не зависела от исходной степени пиелоэктазии и исходного показателя толщины почечной паренхимы (p>0,05). Выявлена статистически значимая обратная корреляционная взаимосвязь между эффективностью оперативного лечения и степенью дефицита функции почки (r=-0,241; p<0,01). Наилучшие результаты получены у пациентов с дефицитом функции почки менее 25%. При дефиците более 50% эффективность составила 82,6% (19 из 23). Наибольшая доля неэффективных вмешательств (66,6%) отмечена среди пациентов с дефицитом функции более 75%. Доля положительных результатов лечения в каждой из групп представлена в зависимости от исходных данных радиоизотопной ренографии (табл. 2).
Заключение. На сегодняшний день лапароскопическая пластика является общепринятым «золотым» стандартом реконструктивных операций при стриктурах ЛМС. Крайне важной и трудной задачей является корректное определение показаний к проведению данного вмешательства. В ходе проведения настоящей работы мы изучили влияние ряда клинических параметров на результаты оперативного лечения.
Полученные нами данные продемонстрировали высокую эффективность лапароскопической пластики ЛМС (94,7%). Своевременно предпринятое оперативное вмешательство позволяет достигать максимального количества положительных результатов лечения пациентов с гидронефротической трансформацией, обусловленной стриктурой ЛМС либо наличием добавочного сосуда почки. Основным прогностическим критерием эффективности предстоящей операции следует считать степень дефицита функции почки. При дефиците функции почки более 50% число неэффективных вмешательств возрастает, а при дефиците более 75% показания к выполнению реконструкции ЛМС должны выставляться индивидуально.


