Ретрокавальный мочеточник является редкой врожденной аномалией, обусловленной нарушением эмбриогенного развития нижней полой вены (НПВ) [1–4]. Подобный порок развития впервые описал F. Hochstetter в 1893 г. [5]. Ретрокавальный мочеточник подразумевает локализацию заболевания справа. Крайне редко при более тяжелых аномалиях, таких как инверсус или удвоение НПВ, возможны казуистические случаи подобного расположения слева [6–9]. Соотношение мужчин и женщин составляет 4:1, клинически заболевание в 2,8 раза чаще проявляется у мужчин [3]. Несмотря на врожденный характер патологии, симптомы обычно проявляются в возрасте 30–40 лет. Oни связаны с расширением мочеточника и лоханки выше уровня пересечения с НПВ. При этом непроходимость может быть обусловлена не только его сдавлением НПВ, но и спаечным процессом вследствие присоединившейся вторичной инфекции.
 До внедрения эндовидеохирургических реконструктивных операций на верхних мочевыводящих путях (ВМП) открытый пиело- и уретероуретероанастомоз оставался основным способом хирургического лечения больных ретрокавальным мочеточником. За последние десятилетия малоинвазивные эндоскопические вмешательства практически вытеснили открытые операции при многих урологических заболеваниях. В литературе встречаются публикации о результатах лапароскопической коррекции ретрокавального мочеточника [10–15]. Чаще описаны операции одному или двоим пациентам [10, 11, 13], но имеются сообщения о 4 и 10 оперированных больных [12, 14, 15].
До внедрения эндовидеохирургических реконструктивных операций на верхних мочевыводящих путях (ВМП) открытый пиело- и уретероуретероанастомоз оставался основным способом хирургического лечения больных ретрокавальным мочеточником. За последние десятилетия малоинвазивные эндоскопические вмешательства практически вытеснили открытые операции при многих урологических заболеваниях. В литературе встречаются публикации о результатах лапароскопической коррекции ретрокавального мочеточника [10–15]. Чаще описаны операции одному или двоим пациентам [10, 11, 13], но имеются сообщения о 4 и 10 оперированных больных [12, 14, 15].
Приводим собственное клиническое наблюдение.
Под нашим наблюдением находился пациент 16 лет, которому был выполнен антевазальный лапарокопический уретероуретероанастомоз по поводу ретрокавального мочеточника. Он обратился в клинику с жалобами на ноющие боли в пояснице справа. Из анамнеза известно, что с раннего возраста у него отмечались периодические подъемы температуры тела, сопровождавшиеся болями в животе и поясничной области. Наблюдался и лечился у педиатра по месту жительства. В анализах крови и мочи изменений не было, получал симптоматическую терапию. Ультразвуковое обследование почек не проводилось.
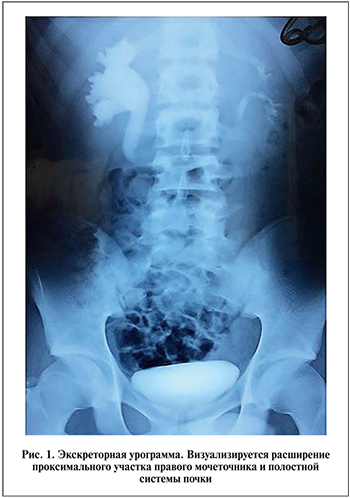
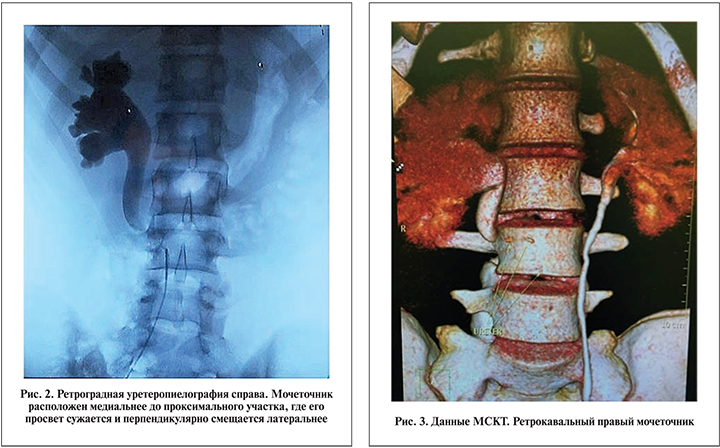
В феврале 2016 г. пациент госпитализирован с очередным приступом боли в правой половине живота. При УЗИ почек выявлен гидронефроз справа. Левая почка, мочевой пузырь и органы брюшной полости без особенностей. Анализы крови и мочи без патологических изменений. Больной переведен в отделение урологии. На внутривенных урограммах определено замедление выделительной функции справа, расширение чашечно-лоханочной системы и проксимального отдела правого мочеточника, который далее не визуализировался (рис. 1). Функция левой почки нормальная. На ретроградной уретеропиелограмме справа мочеточник расположен медиальнее до проксимального отдела, где его просвет сужался и перпендикулярно смещался латерально на 3 см, далее отмечена уретеропиелоэктазия (рис. 2). Данные МСКТ с контрастированием подтвердили аномальное ретрокавальное расположение правого мочеточника. В месте прохождения мочеточника под НПВ его просвет сужен за счет внешнего сдавления на протяжении 3 см (рис. 3). При динамической сцинтиграфии функция левой почки удовлетворительная, справа – обструктивный тип кривой.
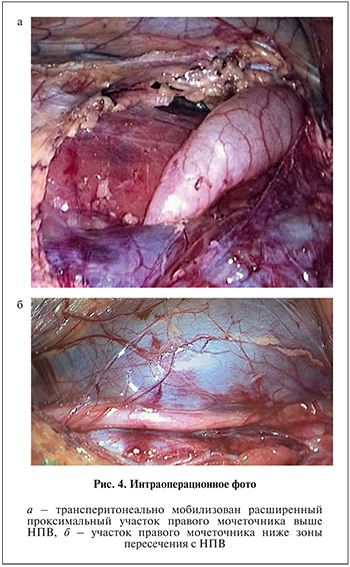
В апреле 2016 г. в клинике «Скандинавия» выполнен лапароскопический антекавальный уретероуретероанастомоз справа. В положении на правом боку установлено 4 троакара. Трансперитонеальным доступом правый мочеточник выделен выше зоны пересечения с НПВ (рис. 4а) и ниже этого участка (рис. 4б), Далее мочеточник пересечен выше НПВ, его концы смещены кпереди от вены и на стенте сформирован уретероуретероанастомоз (рис. 5, 6). После установки дренажа троакары извлечены.
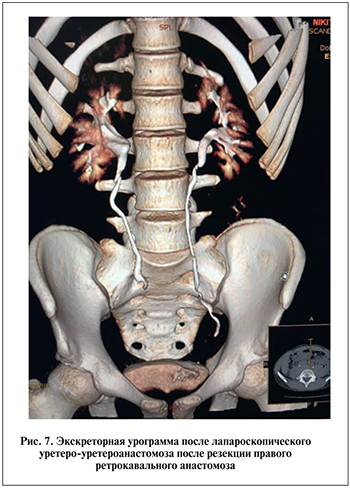
 Продолжительность операции составила 90 мин, кровопотеря – 60 мл. Послеоперационных осложнений не было. Дренаж удален на 2-е сутки, и пациент выписан на амбулаторное лечение. Стент извлечен через 6 нед. При контрольной урографии функция обеих почек своевременная, нарушений уродинамики ВМП нет (рис. 7).
Продолжительность операции составила 90 мин, кровопотеря – 60 мл. Послеоперационных осложнений не было. Дренаж удален на 2-е сутки, и пациент выписан на амбулаторное лечение. Стент извлечен через 6 нед. При контрольной урографии функция обеих почек своевременная, нарушений уродинамики ВМП нет (рис. 7).
Обсуждение. Ретрокавальный мочеточник образуется при редкой венозной аномалии [1–4]. Данный порок развития возникает вследствие персистенции всей или части субкардинальных вен и проявляется в 1–3% случаев [5]. На 6-й неделе эмбрионального развития ребенка начинается формирование НПВ, которое заканчивается к 9-й неделе. Вследствие анастомоза между субкардинальными венами образуется левая почечная вена. Когда эта коммуникация устанавливается, левая субкардинальная вена исчезает и только ее дистальная часть остается в виде гонадной вены. Следовательно, правая субкардинальная вена становится основным дренирующим сосудом и она преобразуется в почечный сегмент НПВ. Анастомоз между сакрокардинальными венами приводит к образованию левой общей подвздошной вены. Правая сакрокардинальная вена становится одноименным сегментом НПВ. Из правой желточной вены формируется печеночная часть НПВ. Когда почечный сегмент НПВ соединяется с печеночной частью, заканчивается формирование НПВ, состоящей из печеночной, почечной и сакрокардинальной частей. Если правая задняя кардинальная вена, которая находится латеральнее по отношению к мочеточнику, быстрее, чем правая субкардинальная вена, преобразуется в почечный сегмент НПВ, мочеточник оказывается ретрокавально.
Вследствие развития НПВ из правой субкардинальной вены ретрокавальный мочеточник встречается справа. Однако, как упоминалось выше, описаны редкие случаи локализации данной патологии слева. Они чаще всего связаны с situs inversus или дубликатурой НПВ [6–9]. J. Pierro и соавт. [7] описали два случая левостороннего циркумвального мочеточника вторично персистирующей левой субкардинальной вены без вышеуказанных аномалий. Также описан казуистический вариант ретрокавального расположения обоих мочеточников [6]. В литературе представлены крайне редкие случаи сочетания подковообразной почки с ретрокавальным мочеточником [16–18].
С момента первого упоминания F. Hochstetter в 1893 г. [5] в литературе описано около 200 случаев ретрокавального мочеточника. Нарушение уродинамики ВМП вызвано не только сдавлением мочеточника НПВ, но и присоединяющимся рубцово-спаечным процессом. Видимо, с этим связан тот факт, что симптоматически данная патология начинает проявляться в третью и четвертую декады жизни, когда происходят вторичные изменения в зоне сдавления мочеточника НПВ и расширение вышележаших участков ВМП.

В зависимости от уровня сдавления выделяют два типа ретрокавального мочеточника [19, 20]. Первый тип (нижняя петля) встречается наиболее часто, при этом расширенная проксимальная часть мочеточника представляет собой форму «рыболовного крючка». Зона обструкции обычно расположена на расстоянии от латерального края НПВ на уровне третьего поясничного позвонка. Расширение мочеточника заканчивается на 1 или 2 см от края НПВ, после чего он идет медиально кзади от нее. Второй тип (высокая петля) встречается реже, и мочеточник сдавливается практически в зоне пиелоуретерального сегмента и может симулировать обычный гидронефроз.
 Частым симптомом ретрокавального мочеточника является боль, которая возникает вследствие нарушения уродинамики ВМП. Пациенты также могут жаловаться на инфекцию мочевыводящих путей, периодическую гематурию или лихорадку [21, 22]. Так, M. Kenawi [21] сообщил, что наблюдаемые им пациенты в 52,2% случаев жаловались на боль в боку, 17,9% имели эпизоды почечной колики и 21,6% – гематурию, 23,5% страдали от инфекции мочевыводящих путей.
Частым симптомом ретрокавального мочеточника является боль, которая возникает вследствие нарушения уродинамики ВМП. Пациенты также могут жаловаться на инфекцию мочевыводящих путей, периодическую гематурию или лихорадку [21, 22]. Так, M. Kenawi [21] сообщил, что наблюдаемые им пациенты в 52,2% случаев жаловались на боль в боку, 17,9% имели эпизоды почечной колики и 21,6% – гематурию, 23,5% страдали от инфекции мочевыводящих путей.
Внутривенная урография часто применяется для диагностики ретрокавального мочеточника. Она позволяет выявлять только дилатацию мочеточника и полостной системы почки выше зоны обструкции, но не дает возможности увидеть участок мочеточника, который находится кзади от НПВ. При ретроградной уретеропиелографии визуализируется типичный изгиб «рыболовного крючка» верхней трети мочеточника по направлению к средней линии ретрокавального сегмента на уровне третьего или четвертого поясничного позвонка [3, 23]. Наиболее информативным методом исследования в настоящее время является МСКТ [24, 25]. В 1999 г. A. Pienky и соавт. [26] предложили использовать компьютерную 3D-реконструкцию с экскреторной урографией в сочетании с диуретической ренографией в качестве оптимального способа диагностики ретрокавального мочеточника. К несомненным преимуществам относятся неизвазивность метода и четкая визуализация анатомических взаимоотношений мочеточника и НПВ. Ретрокавальный мочеточник необходимо дифференцировать с ретроперитонеальной опухолью и фиброзом (болезнь Ормонда). В первом случае на снимке часто выявляется боковое отклонение мочеточника вследствие сдавления опухолью. При ретроперитонеальном фиброзе поражаются оба мочеточника.
Ранее стандартным методом лечения пациентов с ретрокавальным мочеточником было открытое оперативное вмешательство. Выделение расширенного мочеточника или лоханки, антекавальный уретероуретероанастомоз были первоначально описаны H. Harril [27] в 1940 г. Выбор доступа при открытой операции зависел от степени гидронефроза, функционального состояния почки и типа аномалии [28, 29]. Z. Xiaodong и соавт. [29] подчеркнули, что если катетер 8 Шр не проходит через место сужения, необходимо эту часть мочеточника резецировать, затем выполнить уретероуретеро- или пиелоанастомоз. При втором типе ретрокавального мочеточника и резком расширении мочеточника авторы рекомендуют вначале резецировать пиеолуретеральный сегмент с частью лоханки и после транспозиции мочеточника выполнить уретеропиелоанастомоз. При данной аномалии предлагались более рискованные методики, когда рекомендовали пересечь НПВ, сместить мочеточник латеральнее и выполнить сосудистый анастомоз [28]. Однако это вмешательство сопряжено с высоким операционным риском и вероятностью развития тяжелых осложнений.
Лапароскопическая мобилизация ретрокавального мочеточника, его транспозиция и реанастомоз описаны во многих публикациях [10–15]. Первое подобное вмешательство, выполненное S. Baba и соавт. [30] в 1994 г., продолжалось около 9,3 ч.
T. Matsuda и соавт. [31] на проведение лапароскопическиого уретероуретероанастомоза с использованием 5 троакаров потратили 7,5 ч. Постепенно время операции уменьшалось. Так, L. Salomon и соавт. [32], использовавшие ретроперитонеальный доступ, выполнили операцию за 4,5 ч. Относительно короткое время операции они объясняли наиболее прямым доступом – забрюшинным. Позднее N. Gupta и соавт. [33] произвели ретроперитонеальный уретероуретероанастомоз за 3,5 ч, а H. Nagraj и соавт. [34] – трансперитонеальным доступом за 100 мин. Позднее N. Gupta и соавт. [33] произвели уретероуретероанастомоз ретроперитонеальным доступом за 3,5 ч, а H. Nagraj и соавт. [34] трансперитонеальным доступом – за 100 мин. В представленном нами наблюдении на выполнение лапароскопического уретероуретероанастомоза ушло 1,5 ч, что мы объясняем определенным опытом в эндовидеохирургическом лечении сужений пиелоуретерального сегмента и других отделов мочеточника [35–37]. При достаточном опыте эндовидеохирургических реконструктивных операций на ВМП выполнение подобных вмешательств при ретрокавальном мочеточнике не представляется сложным. Наиболее ответственным этапом являются мобилизация мочеточника, пересечение и выведение его из-под НПВ, антекавальное формирование анастомоза.
Заключение. Ретрокавальный мочеточник – редкая аномалия развития НПВ. Данная патология в большинстве случаев встречается справа. Однако при таких аномалиях, как situs inversus или дубликатура НПВ, возможна локализация ретрокавального мочеточника слева. Лапароскопический антевазальный уретероуретероанастомоз при этой патологии служит альтернативой открытой операции. К основным этапам данного вмешательства относятся мобилизация мочеточника выше и ниже НПВ, его резекция и уретероуретероанастомоз кпереди от НПВ.



