Введение. Клинически выраженная доброкачественная гиперплазия предстательной железы (ДГПЖ) – широко распространенное заболевание. Она встречается у 40% мужчин в возрасте 50 лет и у 90% мужчин в возрасте 90 лет [1]. В России количество мужчин младше 50 лет с симптомами нижних мочевыводящих путей (СНМП)/ДГПЖ, нуждающихся в лечении, достигает 2,2–6,3 млн, т.е. 14–40% [2]. Доброкачественная гиперплазия предстательной железы приводит к появлению хронических, создающих неудобства СНМП, что негативно сказывается на многих аспектах качества жизни (КЖ) пациентов.
Это заболевание не представляет непосредственной угрозы для жизни, однако негативно сказывается на КЖ. При изучении протоколов ведения пациентов с ДГПЖ особое внимание следует уделять оценке КЖ, поскольку каждый протокол лечения может по-разному влиять на разные аспекты КЖ. Кроме того, проведение систематических и достоверных оценок КЖ после лечения ДГПЖ служит показателем качества лечения.
Несмотря на широкий спектр средств медикаментозной терапии, направленной на уменьшение как размеров предстательной железы, так и проявления беспокоящих больного СНМП, огромное количество пациентов обращается к урологам для проведения оперативного лечения. У части больных медикаментозная терапия оказывается неэффективной уже с начала лечения, у других пациентов эффективность лечения постепенно снижается, некоторые пациенты не могут получать лечения по финансовым причинам [3].
На сегодняшний день «золотым» стандартом в хирургическом лечении ДГПЖ является трансуретральная резекция предстательной железы (ТУРП). Эта эндоскопическая операция имеет давнюю историю и в настоящее время служит наиболее часто выполняемым хирургическим пособием в большинстве урологических стационаров. У большинства пациентов, перенесших ТУРП по поводу ДГПЖ, мочеиспускание восстанавливается до нормального и мужчины далее не нуждаются в урологической помощи [4].
Однако существует категория пациентов, у которых оперативное лечение, прошедшее без осложнений, не приносит ожидаемого облегчения симптоматики со стороны нижних мочевыводящих путей, что в свою очередь требует дополнительной терапии [5]. Наиболее часто используемые при этом группы препаратов – α-адреноблокаторы, антихолинергические средства и НПВС.
К сожалению, в современной литературе отсутствуют данные, которые позволили бы оценить количество пациентов, испытывающих трудности при мочеиспускании после успешного оперативного лечения. Наиболее важен период от 12 мес. до 3 лет после операции.
Целью исследования стала необходимость определить качество мочеиспускания и необходимость приема лекарственных средств больными, перенесшими ТУРП по поводу СНМП, обусловленных ДГПЖ. На основании этой информации можно выделить дополнительную таргетную группу пациентов, нуждающихся в приеме препаратов, влияющих на СНМП.
Материалы и методы. Исследование проспективное многоцентровое наблюдательное (неинтервенционное). Оно проведено по методике анонимного анкетирования пациента на приеме у врача-уролога. На визите пациенту для заполнения выдавали два опросника: IPSS и SF-36. Также были заданы вопросы, касавшиеся социально-экономического статуса пациента, анамнеза заболевания, выполнения оперативного лечения и послеоперационного периода вплоть до дня интервью, наличия или отсутствия СНМП и какой-либо лекарственной терапии на момент интервью или в период после операции.
В исследование включили мужчин в возрасте старше 50 лет, имевших в анамнезе успешную (неосложненную) ТУРП в сроки от 12 мес. до 3 лет по поводу СНМП, обусловленных ДГПЖ, согласных ответить на вопросы и заполнить опросники.
На основании субъективных отчетов пациентов были оценены отдаленные результаты оперативного лечения и его влияние на качество жизни, связанное со здоровьем (HRQoL).
Первичной конечной точкой исследования был суммарный балл IPSS у пациентов.
Вторичные конечные точки:
- изменение КЖ (на основании данных опросников SF-36 и IPSS);
- изменение баллов по симптомам, связанным с нарушением функции накопления и опорожнения мочевого пузыря (по шкале IPSS);
- наличие симптомов нарушенного мочеиспускания на момент интервью и удовлетворенность пациентов проведенным хирургическим лечением;
- наличие медикаментозного лечения симптомов нарушенного мочеиспускания после оперативного лечения;
- наличие симптомов, удовлетворенность хирургическим лечением и КЖ в зависимости от социально-экономического статуса пациента и его образования.
В исследование приняло участие 15 центров из Центрального, Северо-Западного и Южного федеральных округов (ЦФО, СЗФО, ЮФО) как самых густонаселенных территорий. Еще пять центров было выбраковано на стадии предварительной оценки.
Исследовательские центры: 1) кафедра урологии МГМСУ (ГКБ № 50, Москва), 2) ГКБ № 68 (Москва), 3) ГКБ № 1 (Москва), 4) ГКБ № 20 (Москва), 5) ГКБ № 52 (Москва), 6) ГКБ № 29 (Москва), 7) ГКБ № 57 (Москва), 8) ГКБ № 12 (Москва), 9) кафедра урологии Кубанского государственного медицинского университета (Краснодар), 10) лечебно-диагностический центр «Здоровье» (Ростов-на-Дону), 11) Первый Санкт-Петербургский государственный медицинский университет им. академика И. П. Павлова (Санкт-Петербург), 12) Ленинградская областная клиническая больница (Санкт-Петербург), 13) госпиталь для ветеранов войн (Санкт-Петербург), 14) городская многопрофильная больница № 2 (Санкт-Петербург), 15) ГКБ № 4 (Санкт-Петербург).
В процессе количественного анализа медицинской информации обработанного массива анкет были использованы стандартные методы статистики для определения показателей совокупностей, таких как среднее значение параметра, его среднеквадратичное отклонение, дисперсия, коэффициенты корреляции.
Все расчеты проводили на компьютерах с использованием математического аппарата программы Microsoft Excel.
Каждая анкета содержала набор параметров, описывающих состояние пациента после операции, а также сведения о его возрасте, образовании и социально-экономическом статусе, дате проведения ТУРП.
Ввиду того что число предоставленных анкет от различных клиник было неодинаковым и варьировалось от 7 до 144 по клинике, все вычисления производили отдельно по каждой клинике, затем показатели определялись как средневзвешенные по всем клиникам. В результате анализа были выявлены значительные различия в анкетах больных Центрального федерального округа и анкет из других округов, в связи с чем они были проанализированы в рамках отдельной подгруппы (в нее вошли центры 1–8).
Результаты. Всего исследователям было роздано 1100 анкет для интервьюирования пациентов. После их сбора и анализа валидной была признана 921 анкета.
Сводные данные по различным клиникам о количестве обработанных анкет и числе выполненных ТУРП за отдельные годы приведены в табл. 1.

По центру 8 данные о числе ТУРП предоставлены не были.
При анализе представленных в табл. 1 сведений необходимо иметь в виду, что в зависимости от числа выполненных ТУРП в каждом конкретном центре данные могут различаться по степени достоверности. Принято считать, что в клиниках, где число выполненных операций менее 200, данные могут быть менее достоверными, чем в учреждениях, где выполняется большее количество операций [6].
В табл. 2 представлено распределение опрошенных пациентов по образовательному цензу.
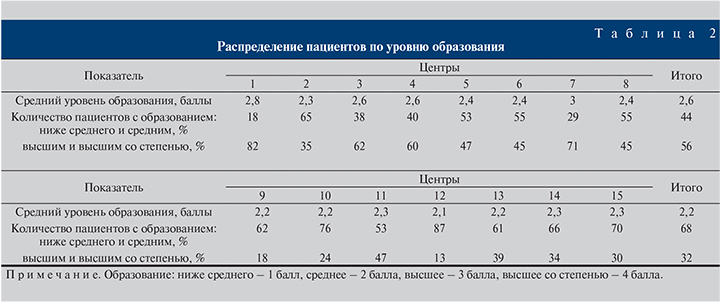
Как видно из табл. 2, уровень образования у пациентов в ЦФО отличается от других регионов более чем в 1,5 раза. Если в ЦФО большинство пациентов имеют высшее образование (56%), то в других регионах – среднее и ниже среднего (68%). Причины такого явления нельзя объяснить без дополнительного исследования общего социально-психологического портрета пациентов различных регионов.
Средний возраст пациентов во всех рассматриваемых регионах был практически одинаковым и составил 69 лет (от 66 до 72 лет). Это говорит о том, что оцениваемая выборка пациентов достаточно однородна по возрастному параметру, что следует учитывать при анализе данных анкетирования по опроснику SF-36. Кроме того, основываясь на представленных данных, можно предположить, что необходимость оперативного лечения ДГПЖ возникает у мужчин именно в указанном возрасте, несмотря на то что СНМП при этом заболевании развиваются обычно значительно раньше и, как правило, хирургическому лечению предшествует медикаментозная терапия.
В табл. 3 приведены данные, основанные на ответах пациентов касательно удовлетворенности перенесенной операцией.
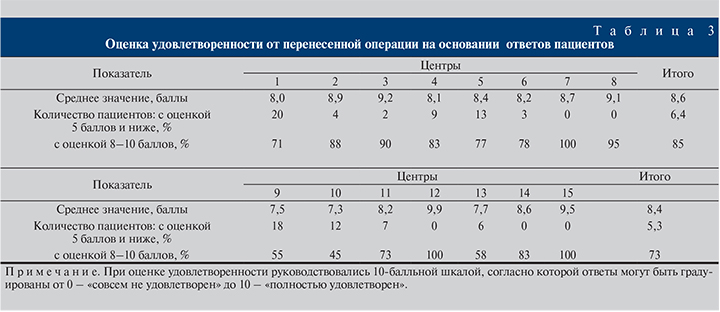
Анализ оценок пациентами перенесенной операции (табл. 3) позволяет предположить, что эта оценка отражает только первое впечатление об оперативном лечении из-за того, что современное эндоскопическое хирургическое вмешательство переносится самим пациентом достаточно легко и без осложнений. Принимая во внимание данные, которые будут приведены ниже, в разделе, посвященном анализу результатов взаимосвязи оценки операции ТУРП и текущего состояния пациента, следует отметить, что рассматриваемый параметр имеет достаточно субъективный характер и не может служить основой комплексного анализа результатов ТУРП.
В табл. 4 представлены результаты анкетирования пациента по шкале IPSS на момент интервью.

Установлено, что с течением времени после перенесенной операции СНМП начинают возвращаться более чем у трети пациентов (табл. 4). Эта картина наблюдается во всех рассматриваемых регионах, причем в некоторых клиниках нарушения в той или иной степени встречаются более чем у половины прооперированных. Можно предположить, что некоторые СНМП остаются неизменными после операции или, исчезая на некоторое время, возобновляются вновь, возможно, имея меньшую степень выраженности, чем до хирургического лечения. К сожалению, не имея предоперационных данных, сложно говорить об эффективности операции с точки зрения СНМП, которые были выявлены на момент обследования мужчин. Были эти симптомы до операции или возникли новые нарушения? В любом случае изменение или исчезновение СНМП могло послужить основной причиной удовлетворительной оценки качества жизни пациентов (табл. 5).
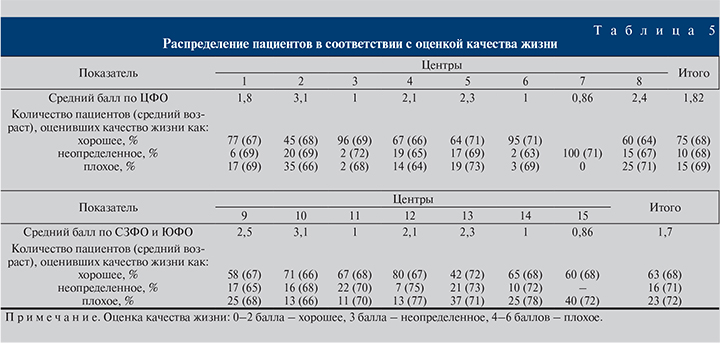
Как видно из табл. 5, доля пациентов, оценивших качество жизни как хорошее, довольно высока: 75% – в ЦФО, 63% – в других регионах и не зависит от возраста пациентов, но изменение среднего значения этого показателя между клиниками может свидетельствовать о том, что он весьма субъективен, зависит от социально-психологических характеристик конкретного человека и может использоваться только как справочный.
Результаты анализа взаимосвязи оценки операции ТУРП и текущего состояния пациентов на основании их ответов Для оценки влияния операции ТУРП на текущее состояние пациентов был произведен расчет коэффициента корреляции между показателем «степень удовлетворенности пациентом ТУРП» и показателем «оценка (балл) качества жизни» самим пациентом и баллом IPSS.
Коэффициент корреляции между степенью удовлетворенности пациентом ТУРП и его оценкой (баллом) КЖ В табл. 6 показана устойчивая взаимосвязь между исследуемыми параметрами только в некоторых клиниках (в 8 из 15) и превышает 40% (>0,4). В остальных случаях корреляция незначительна или вообще отсутствует. Такой результат лишний раз подтверждает субъективность и относительность оценки КЖ самим пациентом.
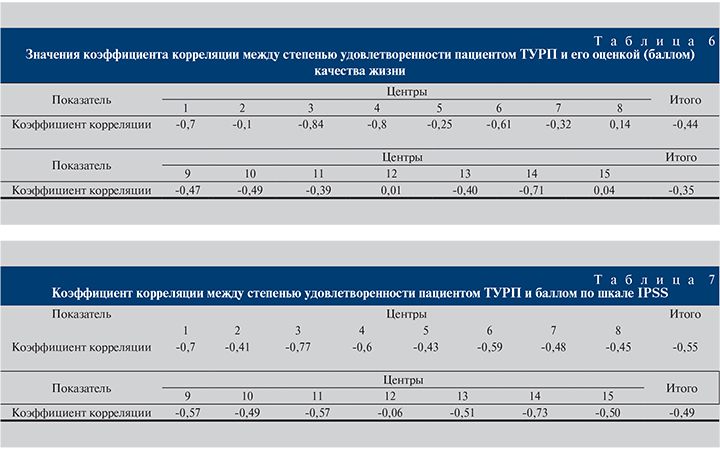
Степень удовлетворенности ТУРП меняется от 0 – «совсем не удовлетворен», до 10 – «полностью удовлетворен», а оценка КЖ от 0 – «отличное», до 6 – «очень плохое».
Коэффициент корреляции между степенью удовлетворенности пациентом ТУРП и баллом IPSS
В табл. 7 продемонстрированная взаимосвязь между исследуемыми параметрами характеризуется устойчивой корреляцией (>0,4) и только лишь в одном центре она отсутствует. Послеоперационное качество жизни оценивается пациентом достаточно высоко еще и потому, что он понимает, что использованы все возможные методы лечения симптомов ДГПЖ (в отношнении подавляющего большинства пациентов до операции применяется медикаментозная терапия) и операция служит кульминацией предложенного лечения.
Степень удовлетворенности ТУРП меняется от 0 – «совсем не удовлетворен» до 10 – «полностью удовлетворен», а балл IPSS от 0 – «симптомы отсутствуют», до 35 – «все симптомы».
Результаты, представленные в табл. 6 и 7, в очередной раз подтверждают вывод, соласно которому к оценкам КЖ самими пациентами необходимо относиться очень осторожно в силу их субъективности.
Оценить коэффициент корреляции между степенью удовлетворенности пациентом ТУРП и баллом КЖ IPSS при балльной оценке по шкале IPSS больше 19 не представляется возможным, так как таких пациентов в ЦФО было только 12, или всего 2,5% от общего числа (480), в других регионах их в общей сложности оказалось 35 человек, или 7,9%, что недостаточно для статистически значимых выводов.
Однако для отдельных центров, где таких пациентов было 13 и 10, корреляция посчитана и ее коэффициенты равны соответственно -0,26 и +0,31, т.е. тоже ниже статистической значимости. Средний возраст этих пациентов составил 70 лет (от 55 до 80 лет), удовлетворенность перенесенной операцией ТУРП варьировалась от 0 – «не удовлетворен полностью», до 10 – самая высокая оценка. Значение IPSS для этой категории больных находилось в пределах от 20 до 35.
В табл. 8 приведено процентное соотношение пациентов, принимавших медикаментозную терапию после перенесенного ТУРП.
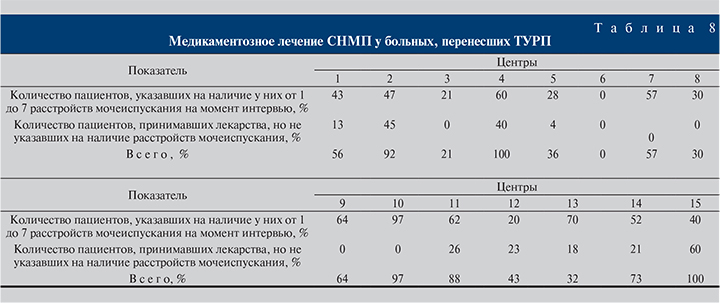
При этом встречались пациенты, которые могли не указать, какие именно лекарства они принимают (просто было указано, что пациент получает лечение в случае, когда пациент не мог вспомнить название принимаемого препарата).
Даже при наличии расстройств мочеиспускания пациенты и врачи могут считать, что дальнейшая медикаментозная терапия неэффективна и нецелесообразна, поэтому у значительной части пациентов с СНМП отсутствовала адекватная медикаментозная поддержка. Вместе с тем в некоторых случаях имело место необоснованное назначение тех или иных препаратов.
В то же время при анализе назначаемых препаратов становится ясно, что антимускариновые препараты занимают ничтожно малую долю от назначенных лекарственных средств (менее 10%) или вообще не назначаются.
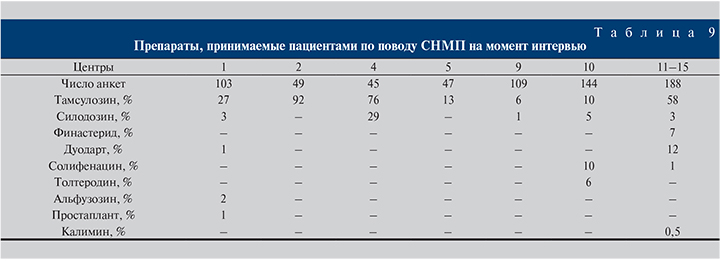
При анализе сведений о принимаемых лекарственных средствах (табл. 9) обращает внимание тот факт, что собранные данные носят крайне неоднородный характер, что может быть объяснено недостаточным вниманием исследователей к этому пункту анкеты и отсутствием единых клинических рекомендаций по лечению СНМП у больных, перенесших оперативное лечение по поводу инфравезикальной обструкции, обусловленной ДГПЖ. Некоторые центры совсем не заполнили этот пункт анкеты. Из корректно заполненных анкет видно, что подавляющее большинство пациентов, принимавших лекарственные средства ввиду сохранившихся у них СНМП, используют тамсулозин.
Итоговые оценки результатов обработки ответов пациентов по регионам и центрам на вопросы опросника SF-36 приведены в табл. 10.
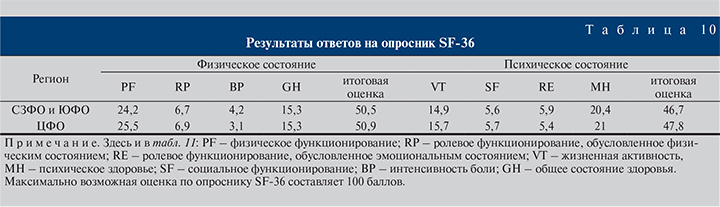
Таким образом, итоговые цифры наглядно показывают, что общее состояние здоровья опрошенных пациентов, согласно анкете SF-36, как физическое, так и психологическое, можно оценить примерно в 50% от максимально возможного.
Можно также отметить, что в ЦФО психическое состояние несколько ниже, чем в других региона, – соответственно 46,7 и 47,8, и немного ниже 50 баллов (50%) от максимума, а физический статус пациентов, наоборот, выше в ЦФО – соответственно 50,9 и 50,5, и чуть превышает 50%.
Кроме этого было проведено дополнительное выборочное исследование взаимосвязи параметров опросника SF-36 и таковых обследования результатов ТУРП на материале одного центра.
Данные табл. 11 служат очередным подтверждением ранее сделанного вывода о значимой связи только показателей IPSS и текущего состояния пациентов.
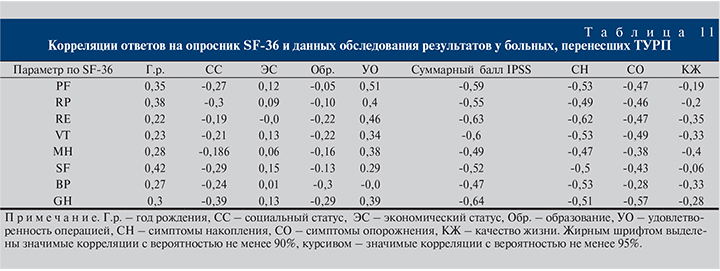
Такие факторы, как год рождения, социальный и экономический статус, образование, практически не связаны с состоянием пациента, согласно опроснику SF-36, а оценка КЖ самим пациентом дает противоречивые результаты.
Обсуждение. Проведенное исследование ответило на ряд поставленных вопросов, в частности: как себя чувствуют пациенты, перенесшие оперативное лечение? Все ли благополучно у них с мочеиспусканием? Не беспокоит ли их дизурия после операции?
Одновременно с этим полученные результаты вскрыли ряд новых вопросов, на которые пока ответа нет. Например, достаточно ли урологам таких двух инструментов, как оценка КЖ и оценка СНМП? Насколько эффективны эти инструменты в оценке качества мочеиспускания у пациента с ДГПЖ? Обеспечивает ли ТУРП стойкий регресс симптомов? Достаточно ли сравнения выбранных пациентов по указанным критериям или необходимо сравнивать специалистов, выполнивших эти операции? В настоящем исследовании участвовали пациенты, которые довольно условно могут считаться случайной выборкой, что вносит некоторые ограничения в интерпретацию полученных данных.
В то же время мы говорим о больных, перенесших операцию в 2012–2016 гг., т.е. современную стандартизованную операцию, которая значительно отличается от той же операции, выполненной 20 лет назад.
Анализируя результаты обработки анкет, прежде всего необходимо ответить на вопрос: от каких симптомов хотят избавить больного ДГПЖ урологи, используя ТУРП, и какой результат они при этом хотят получить?
Можно сделать следующий вывод: основными параметрами, характеризующими состояние здоровья пациента вследствие расстройств мочеиспускания, спустя несколько лет после ТУРП, стали:
- суммарный балл IPSS;
- КЖ вследствие расстройств мочеиспускания по оценке пациента;
- СНМП на момент интервью с указанием даты начала СНМП после операции;
- медикаментозное лечение по поводу СНМП.
Сводные данные по перечисленным показателям приведены в табл. 12.
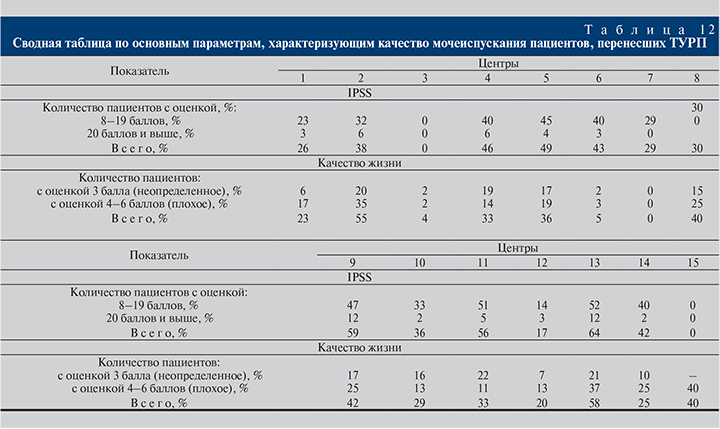
Из табл. 12 следует, что в некоторых центрах состояние здоровья, связанное с проблемами мочеиспускания, после перенесенной ТУРП более чем у 40–50% пациентов не улучшилось. В любом случае минимальная доля больных, у которых проблемы не исчезли, составляет 20%.
Можно также предположить, что количество больных, указанных в табл. 3, могло быть и выше, так как иногда перечисленные сведения при заполнении анкет были пропущены. С другой стороны, нельзя исключить тот факт, что оперативное лечение предлагалось пациентам, у которых преобладала ирритативная симптоматика, которая зачастую не устраняется хирургическим вмешательством. В то же время подавляющее число пациентов высоко оценивает перенесенное оперативное лечение. Это означает, что операцию как таковую они перенесли легко.
Выявить устойчивую связь между датой операции (2013–2015) и качеством жизни (0–6 баллов) не представляется возможным, так как коэффициент корреляции между этими показателями составил всего 0,27 (27%) и имеет положительное значение, т.е. чем короче срок после проведенной операции, тем хуже оценивают пациенты свое КЖ.
Вызывает некоторое недоумение имеющееся в некоторых центрах несоответствие данных IPSS и наличия СНМП при заполнении анкеты. Отчасти это можно объяснить субъективным характером некоторых параметров.
Выполненное исследование еще раз подтвердило, что изучаемый параметр КЖ – весьма субъективный показатель, так как при его исключении из анализа главные выводы, основанные на оценке СНМП, не изменяются.
Результаты статистического анализа косвенно указывают на то, что специалисты-урологи должны тщательнее относиться к анализу симптомов до операции и правильному формированию ожиданий пациента, избегая таким образом ложноотрицательных результатов.
На основании проведенного анализа можно также сделать вывод, согласно которому в клиниках, где ТУРП выполняется в больших объемах («на потоке»), результаты лечения значительно лучше. Также анализ расчета и сравнения дисперсий массивов «Суммарный балл по IPSS» между клиниками ЦФО показал, что вероятность совпадения дисперсий этих совокупностей, т.е. однородность результатов ТУРП в этих клиниках, крайне низка и не превышает 2%. Причины такого разброса показателей результатов требуют дополнительных исследований и анализа.
Кроме того, в рамках проведенного исследования не сравнивалась техника выполнения операции, тогда как само оперативное пособие может отличаться в зависимости от опыта хирурга, используемого оборудования и от выбора типа ТУРП (моно- или биполярный).
По результатам проведенного статистического анализа медикаментозной терапии пациентов с СНМП, сохраняющихся после оперативного лечения, можно сделать вывод: от 20 до 50% пациентов после перенесенной ТУРП нуждаются в медикаментозной коррекции СНМП и в России нет стандартизированного подхода к их медикаментозной коррекции.
В заключение считаем нужным еще раз подчеркнуть, что зачастую выполненная операция по поводу инфравезикальной обструкции не устраняет всех СНМП полностью. Средняя доля таких пациентов составляет более 20%, и они нуждаются в медикаментозной поддержке, которая должна быть стандартизована.



