Актуальность. Почечный кандидоз становится все более распространенным заболеванием, поражающим преимущественно недоношенных детей, находящихся в отделении реанимации и интенсивной терапии, или доношенных детей с аномалиями мочеполового тракта. Клинические проявления кандидозного поражения почек могут варьироваться от бессимптомной кандидурии до угрожающего жизни сепсиса и острой почечной недостаточности. Среди новорожденных с кандидурией частота почечного кандидоза варьируется от 35 до 58% [1].
Обструктивная уропатия, вызванная грибковыми безоарами, является тяжелым осложнением почечного кандидоза и представляет собой достаточно сложную и редкую патологию новорожденных, смертность от которой достигает 34–57% [1–3]. Данное состояние требует экстренных лечебно-диагностических мероприятий с целью сохранения почечной функции и жизни ребенка. К факторам риска развития обструкции на фоне грибковых безоаров относят недоношенность, непрерывное длительное использование антибиотиков широкого спектра действия, центральную венозную катетеризацию, иммунодефицитные состояния [2–4].
Впервые анурию, возникшую у новорожденного на фоне поражения грибковыми безоарами, описали M. A. Keller et al. [6] в 1977 г. Авторы сообщили об успешном разрешении анурии путем временной деривации мочи, противогрибковой терапии амфотерицином В и флуцитозином.
В доступной литературе представлено ограниченное количество публикаций, посвященных данной проблеме. Это в свою очередь определяет отсутствие единого общепринятого стартового лечебного алгоритма, особенно касающегося тех случаев обструкции, которые являются пограничными в части выбора между терапией и хирургическими методами лечения. К хирургическим методам лечения относятся различные варианты дренирования верхних мочевыводящих путей (ВМП): открытая нефростомия/пиелостомия, чрескожная пункционная нефростомия (ЧПНС), установка мочеточниковых JJ-стентов и катетеров.
Не существует единого мнения относительно выбора препарата, дозы и продолжительности системной противогрибковой терапии.
Цель исследования: оценить результаты различных способов деривации мочи у пациентов с экскреторной анурией, обусловленной обструкцией ВМП грибковыми безоарами.
Материалы и методы. Ретроспективно с 2004 по 2018 г. проанализированы результаты лечения 8 пациентов из 5 клиник с постренальной анурией, развившейся без обструктивных врожденных аномалий ВМП. Все пациенты с рождения непрерывно получали 2 антибактериальных препарата и более по поводу заболеваний, не связанных с патологией почек и мочевых путей. Медиана и квартели гестационного возраста составила 32 [31,5; 38,5] нед. Мальчиков и девочек было поровну. Медиана и квартели массы тела при рождении составили 2000 [1587,5; 2950] г, медиана и квартели возраста, в котором развилась анурия – 3 [2,25; 3,5] мес. Обструктивный кандидоз почек диагностируют при выявлении сочетания кандидурии и наличия грибковых масс в коллекторной системе почки, вызывающих обструкцию и расширение ВМП. Визуализацию грибковых безоаров и оценку степени расширения чашечно-лоханочной системы (ЧЛС) выполняли с помощью УЗИ. Кандидозные безоары определяли как разнокалиберные гиперэхогенные включения без акустической тени.
Показанием к дренированию считали анурию, сопровождавшуюся азотемией и дилатацией ВМП.
В качестве вариантов дренирования ВМП использовали ЧПНС, ретроградную катетеризацию мочеточников и открытую пиелостомию.
ЧПНС проводили в положении «на животе», под ультразвуковым контролем пунктировали лоханку через нижнюю чашку, устанавливали нефростомический дренаж 6 Ch и контролировали положение нефростомы с помощью электронно-оптического преобразователя (ЭОП).
Для катетеризации мочеточника использовали катетер 3 Ch/Fr. Положение дистальной части катетера в ЧЛС контролировали с помощью ЭОП.
Открытую пиелостомию выполняли из люмботомического доступа по стандартной методике.
Градацию послеоперационных осложнений проводили в соответствии с классификацией хирургических осложнений Clavien–Dindo [14].
Результаты. Медиана и квартели длительности анурии на момент госпитализации составила 2 сут. [1,5; 5]. Медиана и квартели уровня креатинина – 218 [164,5; 392,5] мкмоль/л, медиана и квартели уровня мочевины – 17,9 [13,2; 24,95] ммоль/л. В посеве мочи у всех пациентов выявлен грибок Candida albicans. По данным реносонографии медиана и квартели переднезаднего размера лоханки были равными 14 [13; 16] мм. Кандидозный безоар визуализировался с двух сторон в 6 (75%) случаях, справа – в 2 (25%). В 7 (87,5%) случаях выполнено дренирование ВМП (табл. 1).

Выбор метода дренирования определялся тяжестью состояния ребенка, степенью расширения чашечно-лоханочной системы и оснащением клиники в части возможности выполнения чрезкожных и эндоскопических вмешательств детям раннего возраста.
У 2 (28,6%) пациентов в качестве стартовой опции деривации мочи использован мочеточниковый катетер, установленный с обеих сторон (4 почечные единицы). Первому пациенту на фоне катетеризации мочеточников удалось купировать явления анурии, нормализовать показатели креатинина и мочевины, в связи с чем на 4-е сутки мочеточниковые катетеры удалены. В течение суток после удаления катетеров дилатация ЧЛС нарастала, проведена повторная катетеризация мочеточников. На 7-е сутки после повторной катетеризации мочеточников у пациента на фоне нормальных показателей креатинина и мочевины установлена дисфункция мочеточникового катетера, сопровождавшаяся дилатацией ЧЛС справа, послужившая показанием к ЧПНС.
У второго пациента на фоне снижения степени дилатации ЧЛС справа по данным УЗИ мочеточниковый катетер был удален, спустя 3 сут. выявлена дилатация ЧЛС справа, в связи с чем проведена повторная катетеризация правого мочеточника. На 11-е сутки констатировали выраженную дилатацию ЧЛС слева на фоне дисфункции дренажа, в связи с чем проведена ЧПНС слева.
После катетеризации мочеточников (4 почечные единицы) получено 5 осложнений степени IIIb по классификации Clavien–Dindo.
ЧПНС выполнена 3 (42,8%) пациентам с обеих сторон (6 почечных единиц). У одного пациента в связи ухудшением общего состояния на фоне нефункционирующей нефростомы и нарастающей пиелоэктазии проведена люмботомия и установлена пиелостома. На 11-е сутки зарегистрирован летальный исход на фоне прогрессирующей дыхательной недостаточности. После ЧПНС зафиксировано два осложнения: степени IIIb и V по Сlavien–Dindo у одного и того же пациента.
Открытая пиелостомия осуществлена у 2 (28,6%) пациентов (3 почечные единицы) – с двух сторон и справа. Следует отметить, что в обоих случаях вмешательство проводилась в связи с невозможностью катетеризации мочеточников или постановки ЧПНС. После открытой пиелостомии зарегистрировано одно осложнение V степени по классификации Clavien–Dindo – смерть.
Вне зависимости от выбора варианта дренирования ВМП в течение первых суток отмечалась выраженная тенденция к нормализации диуреза и снижению степени азотемии. Последующее сонографическое наблюдение показало постепенное снижение дилатации ЧЛС.
Все пациенты получали системную противогрибковую терапию. Назначали флуконазол, каспофунгин, микафунгин, аморолфин, вориконазол. В одном случае удалось устранить обструкцию, вызванную грибковым безоаром, только благодаря противогрибковой терапии без дренирования ВМП.
Санация мочевых путей от грибковых безоаров, позволившая удалить дренажи, наступила в интервале 6–18 дней.
Средняя продолжительность госпитализации составила 30 дней (от 11 до 63 дней). Летальный исход имел место в 2 (25%) случаях.
Обсуждение. Несмотря на сообщения о случаях обструкции ВМП грибковыми безоарами, купированной медикаментозной терапией, в большинстве случаев требуется хирургическое вмешательство [1]. Консервативное лечение эффективно устраняет грибковую инфекцию при частичной обструкции, однако зачастую обструкция грибковыми безоарами сопровождается анурией и дилатацией ЧЛС, что служит показанием к неотложному дренированию ВМП.
C.W. Eckstein et al. [15] сообщили об успешном разрешении анурии, вызванной двусторонней обструкцией пиелоуретерального сегмента грибковыми безоарами, посредством открытой двусторонней нефростомии и парентеральной терапии амфотерицином В и 5-фторцитозином. Аналогичной стратегии лечения придерживались и другие исследователи [4–8].
D. Visser et al. [9] добились успеха в лечении недоношенной девочки путем местного орошения амфотерицином В через предварительно установленные чрескожные нефростомические дренажи с двух сторон в сочетании с парентеральной противогрибковой терапией. Основываясь на личном опыте и данных других авторов [10–12], они рекомендуют при обструкции ВМП кандидозными безоарами начинать лечение с использованием предложенной методики.
Первое сообщение об успешном лечении 34-дневного новорожденного с очень низкой массой тела при экскреторной анурии, обусловленной обструкцией ВМП грибковыми безоарами, путем постановки мочеточниковых катетеров принадлежит C. W. Chen et al. [13]. Авторы отмечают, что ретроградная катетеризация мочеточников может быть эффективным и безопасным вариантом дренирования ВМП у новорожденных с обструктивной уропатией на фоне грибковых безоаров и предлагают рассматривать ее как альтернативный метод деривации мочи при названной патологии.
Анализ доступных публикаций показал, что ЧПНС – наиболее часто используемый метод деривации мочи при обструкции ВМП грибковыми безоарами (табл. 2).
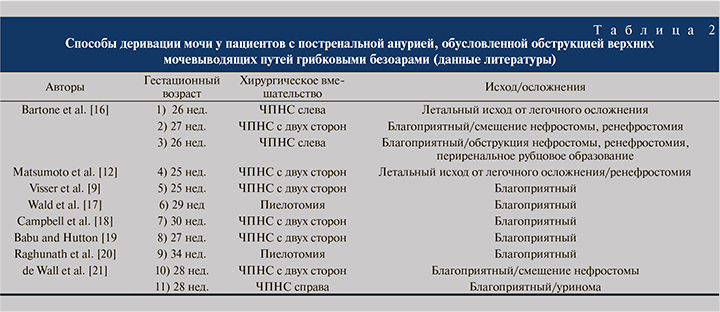
Осложнения ЧПНС: дисфункция нефростомы (смещение и обтурация дренажа) и уринома [9, 12, 16, 18, 19, 21].
Наш опыт демонстрирует, что любой метод деривации мочи в течение первых суток приводит к нормализации диуреза, снижению степени азотемии и дилатации ЧЛС, регрессу клинических симптомов, обусловленных острой почечной недостаточностью. Среднее количество хирургических манипуляций на 1 почечную единицу, потребовавшихся для восстановления пассажа мочи, при стартовой опции катетеризации мочеточников составило 2,25, при постановке ЧПНС – 1,17, при открытой пиелостомии – 1. Открытая пиелостомия по сравнению с мочеточниковой катетеризацией и ЧПНС имеет преимущество, так как позволяет интраоперационно механически удалять грибковые безоары, однако в нашей работе данная процедура у недоношенных новорожденных в послеоперационном периоде осложнилась летальным исходом на фоне сопутствовавшей дыхательной недостаточности. Открытая операция – более инвазивная и продолжительная манипуляция, что, вероятно, обусловило прогрессирование дыхательной недостаточности.
Заключение. Катетеризация мочеточника служит малоинвазивным, безопасным и не менее эффективным по сравнению с ЧПНС и открытой пиелостомией методом декомпрессии ВМП при обструкциях грибковыми безоарами. Катетеризация мочеточника может использоваться в качестве стартового метода деривации мочи при кандидозной обструкции ВМП у детей.



