Введение. Простатит, как острый, так и хронический, поражает мужчин преимущественно молодого и
среднего возраста, т. е. наиболее социально активных, и нередко осложняется нарушением копулятивной и генеративной функций [1, 2]. В связи с этим крайне важно не только с медицинской, но и с социальной точки зрения повышать эффективность диагностики и лечения хронического простатита. У всех мужчин, страдающих этим заболеванием, существенно снижается качество жизни. На качество жизни при хроническом простатите влияют не только проявления заболевания (боль, нарушение акта мочеиспускания), но и сопутствующие психопатологические и сексуальные расстройства, семейная и социальная дезадаптация [3, 4].
Наряду с инфекциями и инвазиями существуют и неинфекционные факторы, вызывающие острое воспаление предстательной железы, обусловленные стойкими застойными (конгестивными) процессами в венах малого таза и нарушением дренирования предстательных ацинусов. Среди причин конгестии на одном из первых мест стоят половые нарушения и дизритмии половой жизни, такие как прерванный половой акт, половая абстиненция, отсутствие регулярной половой жизни, половые излишества. Патологическому депонированию крови в венах малого таза способствуют гиподинамия, переохлаждение, хроническая интоксикация (в основном алкогольная), а также анатомо-функциональные особенности венозной системы. Впервые как самостоятельное заболевание простатит был описан в 1857 г. А. Ledmich, однако до настоящего времени еще нет полного представления о патогенезе, а следовательно, и лечебной тактике этого сложного заболевания.
В этиопатогенезе острого простатита наиболее значимыми являются следующие факторы: инфекции; факторы, обусловливающие нарушение кровоснабжения, развитие конгестии; нейровегетативные расстройства моторной функции (динамическая обструкция, уретропростатические рефлюксы);
нейрогенные нарушения функции мышц тазового дна; нарушение барьерной функции предстательной железы; гормональный дисбаланс; нарушения иммунитета, в том числе аутоиммунного характера; инфекционно-аллергические процессы.
Цель лечения острого воспалительного процесса предстательной железы – устранение возбудителя заболевания и восстановление структуры и функции простаты.
Ведущим направлением лечения острого простатита является этиотропная терапия. Антимикробные (антибактериальные, антитрихомонадные, противовирусные, антимикотические) препараты безусловно показаны в комплексной терапии и необходимы для подавления роста микроорганизмов в предстательной железе, воспаленной уретре. В настоящее время для лечения простатитов чаще всего используют фторхинолоны, так как они имеют высокую константу диссоциации и в высокой концентрации накапливаются в тканях предстательной железы. Кроме того, фторхинолоны активны в отношении как грамотрицательных бактерий, так и атипичных внутриклеточных микроорганизмов, а
также способны воздействовать на бактерии в биологических пленках [5].
Кроме того, препараты данной группы обладают активностью в отношении не только грамотрицательных микроорганизмов, но и наиболее значимых возбудителей инфекций, передающихся половым путем (Ch. trachomatis, M. hominis, U. urealiticum, N. gonorrhoeae).
При лечении острого бактериального простатита следует добиваться повышения эффективности антибактериальных препаратов путем комбинации их с методами, стимулирующими защитные силы организма, облегчающими проникновение лекарственных средств в воспаленную ткань, способствующими усилению их действия и ликвидации инфильтратов в пораженной железе, оттоку ее секрета, а также устранению ирритативной симптоматики и динамического фактора инфравезикальной обструкции. Именно таким механизмом действия обладают растительные препараты.
Препарат простагут форте представляет собой комбинацию двух оригинальных патентованных экстрактов: каждая капсула состоит из 160 мг спиртового экстракта, плодов пальмы Сабаль и 120 мг сухого спиртового экстракта из корней крапивы.
Механизм действия данного препарата заключается в ингибировании 5α-редуктазы, ароматазы, эластазы лейкоцитов, блокировании α1-адренорецепторов. Простагут форте обладает антиэстрогенным, антипролиферативным, противовоспалительным, иммуномодулирующим свойствами. Противовоспалительная активность направлена на ингибирование продукции лейкотриенов, снижение проницаемости сосудов и ингибирование энзимной активности. В основе механизма противовоспалительного действия Sabal serrulata (экспериментальное исследование на макрофагах) лежит подавление синтеза эйкозаноидов макрофагами крыс, а механизма противовоспалительного действия Urtica dioica (клиническое исследование) – подавление активности фермента HLE (человеческая лейкоцитарная эластаза).
Иммуномодулирующий эффект обусловлен ингибированием аутоиммунных процессов в ткани предстательной железы, а также снижением пролиферации активных лимфоцитов.
Следовательно, фитопрепарат влияет на основные звенья патогенеза простатита и имеет преимущество в терапии этого заболевания.
Цель настоящего исследования – оценить эффективность, безопасность, частоту развития побочных эффектов и переносимость препарата простагут форте в комбинированном лечении больных острым простатитом. Материалы и методы. В основу настоящего исследования положены данные анализа ближайших и отдаленных результатов лечения 34 пациентов с острым простатитом, находившихся на стационарном лечении в урологической клинике РУДН на базе 29 ГКБ им. Н. Э. Баумана, а в дальнейшем – на амбулаторном лечении в консультационно-диагностическом центре этой больницы.
В зависимости от вида проводимого лечения все пациенты случайным образом были разделены на две группы, сопоставимые по возрасту, степени тяжести и прогнозу заболевания.
Первую группу (n=13) составили пациенты в возрасте от 23 до 50 лет (в среднем 34,6±2,3 года), которые получали только стандартное базисное лечение: антибактериальную терапию препаратами группы фторхинолонов (ципрофлоксацин по 500 мг 2 раза в сутки в течение 14 дней); противовоспалительную терапию нестероидными противовоспалительными средствами (свечи вольтарен 50 мг на ночь в течение 7 дней).
Во 2-ю группу (n=21) вошли пациенты в возрасте от 19 до 51 года (в среднем 36,1±2,1 года), получавшие наряду со стандартной базисной терапией препарат простагут форте по 280 мг 2 раза в день. Причем после выписки из стационара они продолжали принимать простагут форте в той же дозе в качестве поддерживающей терапии в течение 90 дней.
Длительность заболевания в обеих группах существенно не различалась и составила в среднем 28,4±1,8 ч в 1-й группе и 26,3±1,5 ч во 2-й. Сопутствующие заболевания (хронический гастрит, гипертоническая болезнь I–II стадий, язвенная болезнь желудка) имели место у 3 (23%) пациентов 1-й группы, у 6 (28,6%) – 2-й. По поводу этих заболеваний больные получали лечение в соответствии с рекомендациями специалистов, однако на момент исследования эти заболевания находились в стадии компенсации или ремиссии, и основные жалобы пациентов определялись тяжестью острого простатита.
Пациенты были обследованы при поступлении (I визит), через 3 (II визит), 6 (III визит ) и 12 (IV визит) сут от начала терапии.
Результаты и обсуждение. При поступлении в стационар больные острым простатитом предъявляли
жалобы на боль, нарушения мочеиспускания и половые расстройства, слизистые выделения из уретры, гипертермию с ознобом.
Жалобы на дизурию различной интенсивности предъявили все пациенты, на боль в промежности и
надлобковой области различной интенсивности – 11 (84,6%) пациентов из 1-й группы и 17 (81%) – из 2-й. Гипертермия отмечена у всех пациентов и составила соответственно 38,1±0,3 и 38,4±0,2°С в 1-й и 2-й группах.
При пальцевом ректальном исследовании увеличение в размерах, болезненность предстательной железы выявлены у всех пациентов, причем у 9 (69,2%) больных 1-й группы и у 15 (71,4%) – 2-й железа была резко
болезненна.
У 9 (69,2%) пациентов 1-й группы и 16 (76,2%) пациентов 2-й группы отмечено нарушение уродинамики в нижних мочевыводящих путях, связанное с отеком предстательной железы, что проявлялось снижением максимальной скорости потока мочи ниже 15 мл/с, из них у 3 (23,1%) и 4 (19%) пациентов соответственно в 1-й и 2-й группах – ниже 10 мл/с при нормальном объеме мочеиспускания.
Существенных отличий в показателях лейкоцитов в крови, данных УЗИ, урофлоуметрии выявлено не было (см. таблицу).
Таблица. Результаты обследования пациентов на разных сроках исследования.
В процессе исследования в обеих группах не было зарегистрировано ни одного случая осложнений острого простатита. По одному пациенту из каждой группы предъявляли жалобы на развитие диспепсии на фоне антибактериальной терапии.
Исследование, включившее собственно лечение острого простатита, завершили все 34 пациента.
К моменту окончания лечения у всех пациентов отмечено купирование боли, дизурии, нормализация температуры тела (см. таблицу).
Продолжительность боли и дизурии в 1-й группе была достоверно (р<0,05) выше, чем во 2-й: боли – в среднем на 1,2 сут, дизурии – на 2,4 сут.
Как видно из таблицы, максимальная скорость потока мочи к 12-м суткам от начала лечения в 1-й группе увеличилась на 23%, во 2-й – на 34,5%. Показатели объема мочеиспускания существенно не менялись.
По данным трансректального УЗИ объем предстательной железы к концу стационарного лечения уменьшился в 1-й группе на 12,9%, во 2-й – на 16,9%.
Результаты исследования мочи по методу Нечипоренко показали, что у пациентов, получавших комбинированную терапию, на 12-е сутки отмечено более выраженное снижение лейкоцитурии по сравнению с пациентами, получавшими только базисную терапию (см. таблицу).
Всем пациентам при поступлении, на 6-е и 12-е сутки произведен бактериологический анализ мочи. При поступлении у 30,7% пациентов 1-й группы и 33,3% – 2-й получен рост микроорганизмов (E. coli, Enterobacter cloacae и др.) в титре 104–106. К 12-м суткам от начала консервативной терапии у 7,7% пациентов 1-й и 4,8% – 2-й сохранялись изменения в бактериологическом анализе мочи.
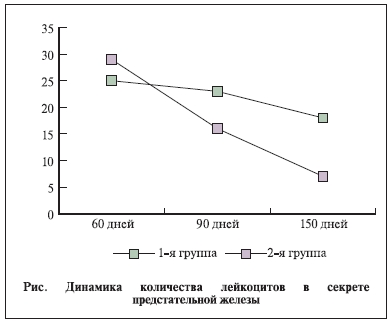
Спустя 2, 3 и 5 мес от начала исследования у 11 и 18 пациентов из 1-й и 2-й групп соответственно был взят секрет предстательной железы (см. рисунок). Через 2 мес с момента лечения у 9 пациентов 1-й группы и у 14 пациентов 2-й группы в секрете простаты выявлены лейкоциты – до 25–30 в поле зрения. Спустя 5 мес лечения содержание лейкоцитов в 1-й группе у 5 пациентов составило до 20 в поле зрения, а во 2-й – только у 2 пациентов 6–8 в поле зрения. Следовательно, у пациентов 2-й группы, принимавших в течение 90 дней в качестве сопутствующей терапии простагут форте
отмечается более выраженное и достоверное уменьшение количества лейкоцитов в секрете предстательной железы (р<0,05).
Заключение. Таким образом, применение препарата простагут форте в комбинированной терапии больных острым простатитом позволяет в более короткие сроки добиваться купирования воспалительного процесса, что проявляется отсутствием гипертермии, уменьшением отека предстательной железы, инфравезикальной обструкции, количества лейкоцитов в анализах мочи,
а в дальнейшем – и секрете предстательной железы. Назначение простагут форте в качестве монотерапии в течение 3 мес после окончания базисного лечения препятствует переходу воспалительного процесса в предстательной железе в хроническую форму.



