Введение. Последние 20 лет ознаменовались стремительным развитием и внедрением эндовидеохирургических технологий в урологическую практику. Не вызывает сомнений необходимость дальнейших отработки и усовершенствования этого направления малоинвазивной хирургии. В отечественной и иностранной литературе освещены аспекты лапароскопических и ретроперитонеоскопических оперативных вмешательств на почках, подробно описаны особенности анестезиологического пособия, необходимого оборудования, инструментов, этапов операции, алгоритмов и предложений по устранению ситуаций, связанных с интраоперационными осложнениями. Прогрессивное развитие эндовидеохирургических технологий заставляет как оперирующих хирургов, так и инженеров постоянно заниматься разработкой новых направлений в технологии малоинвазивных операций. Прослеживается тенденция к уменьшению числа и размеров портов, калибра инструментов. Все это приводит к еще большему сокращению сроков реабилитации пациентов после подобных вмешательств, снижению потребности в анальгетиках.
В мировой литературе последних лет наиболее обсуждаемым технологическим решением уменьшения травматичности доступа при лапароскопических операциях является применение однопортовых вмешательств. В 2007 г. J. Raman и соавт. впервые успешно выполнили лапароскопическую нефрэктомию из единственного трансумбиликального доступа, тем самым открыв новое направление в малоинвазивной урологии [1]. На этапе развития данной технологии не существовало единой общепринятой аббревиатуры, которая отражала бы суть вмешательства. Причиной послужило терминологическое разнообразие, спровоцированное компаниями, производящими платформы для таких операций. На сегодняшний день всеобщее признание получила аббревиатура LESS – Laparo-Endoscopic Single-Site Surgery – лапароскопическая хирургия из одного доступа.
В течение последних 5 лет опубликовано немало сообщений, посвященных радикальной нефрэктомии с использованием технологий LESS. Показания к монопортовой лапароскопической операции весьма разнообразны [2–8]. В 2010 г. в мире количество выполненных вмешательств с применением технологии LESS при урологических заболеваниях не превышало 300, однако в последнее время для
выполнения нефрэктомии к такой методике прибегают все чаще и уже накоплен определенный опыт в
этом направлении [9, 10]. Несмотря на это, сохраняется скептическое отношение многих эндовидеохирургов к целесообразности применения технологии LESS для радикальной нефрэктомии при почечно-клеточном раке, для донорского забора почки и радикальной простатэктомии. Основным аргументом ее противников при выполнении радикальной нефрэктомии или донорского забора почки является необходимость увеличения кожного разреза для извлечения органа. Большая длительность вмешательства и ограниченные возможности в устранении интраоперационных осложнений также не в пользу выбора лапароскопической операции из одного доступа. Таким образом, остается открытым вопрос: чего в LESS-технологии больше – достоинств или недостатков, когда речь идет о ее применении при лечении урологических заболеваний?
Целью настоящего исследования стало определение эффективности монопортовых лапароскопических
оперативных вмешательств при лечении заболеваниий почек.
Материалы и методы. С сентября 2010 по июнь 2011 г. на базе клинической больницы Святителя
Луки выполнена 21 операция (14 нефрэктомий и 7 резекций кист) с использованием технологии
LESS. Во всех наблюдениях порт устанавливался в проекции пупка.
Среди пациентов, перенесших монопортовую лапароскопическую нефрэктомию, мужчин было 10,
женщин – 4. Возраст больных составил от 39 до 65 лет (в среднем 52,5 года).
В пяти наблюдениях нефрэктомия выполнена в связи с терминальным гидронефрозом, в двух – при вторично сморщенной почке и в 7 – по поводу почечно-клеточного рака (T1a-bN0M0). Размер опухоли составлял от 3 до 7 см. У троих больных раком почки нефрэктомия выполнена справа, у четверых —
слева. Во всех наблюдениях гистологически опухоль была представлена светлоклеточным раком.
При терминальном гидронефрозе в трех наблюдениях удалена правая почка, в двух – левая. У всех
больных с вторично сморщенной почкой нефрэктомия выполнена слева.
Максимальный продольный размер удаленного органа составил 14 см. Длительность операций варьировалась от 75 до 210 мин (в среднем 164 мин). Средний объем кровопотери составил
80 (30–200) мл. В одном наблюдении произведена конверсия на традиционную лапароскопическую
операцию.
В четырех наблюдениях кисты были удалены слева, в трех – справа. Мужчин было 3, женщин – 4. Возраст этих пациентов составил от 31 года до 78 лет (в среднем 59 лет). Размер кист варьировался
от 5 до 10,5 см (в среднем 8,2 см). Кисты локализовались преимущественно в области верхнего сегмента почки. Продолжительность вмешательства составила от 70 до 120 мин (в среднем 91,4 мин).
Кровопотеря отсутствовала.
В четырех наблюдениях вмешательство выполнено с применением порта SILS компании “Covidien”,
в семи – с использованием эндопорта Quard Port, в девяти – Tri Port компании “Olympus”; в одном
наблюдении применяли металлический эндопорт фирмы “Karl Storz”. Использованные инструменты для LESS-вмешательств с фиксированной кривизной были компаний “Olympus” и “Karl Storz”, с меняющимся углом рабочей части – компании “Covidien”. Применялись и традиционные инструменты для лапароскопических вмешательств.
Эндовидеохирургические стойки комплектовались оборудованием фирм “Olympus” и “Karl Storz” с
разрешением изображения в формате HDTV (High definition television – телевидение высокой четкости). Мы использовали эндоскопы различной конструкции, но в последнее время отдаем предпочтение трем инструментам: 10-миллиметровому HD-видеолапароскопу компании “Olympus”, 5-миллиметровому видеолапароскопу с изгибаемым торцом той же компании и 5-миллиметровому лапароскопу традиционной конструкции длиной 50 см фирмы “Karl Storz”.
Мы провели сравнительный анализ интенсивности боли после открытых (полостных) операций, стандартных лапароскопических и LESS-вмешательств на почках. При боли и/или болезненности всем
пациентам выдавали анкетированную форму вопросника “Pain DETECT” [11]. С помощью оригинального рисунка оценивали характер боли: постоянный, приступообразный, постоянный с приступами и т.д. Вопросник наиболее полно отражает все возможные параметры боли и позволяет очень наглядно отслеживать ее динамику. Чувствительность метода составляет 83% [12]. Русская версия этого вопросника прошла лингвистическую валидацию и может с успехом использоваться в России.
Техника операции. Этапы выполнения радикальной нефрэктомии с использованием монопортов не
отличаются от таковых при традиционной лапароскопической операции: установка порта; мобилизация поперечно-ободочной кишки по линии Тольдта; выделение, лигирование и пересечение почечных сосудов; выделение и удаление почки в пределах фасции Герота.
Пациента укладывают на операционный стол на здоровый бок в люмботомическое положение по
С. П. Федорову.
Первая особенность LESS-вмешательств – это установка монопорта. Разрез кожи осуществляется
внутри пупочного кольца. Затем пересекается поперечная фасция. Тупым путем раздвигаются мышцы,
и обнажается брюшина. Можно изначально увеличить диаметр раневого канала за счет z-образного
разреза кожи и поперечной фасции, что в дальнейшем позволит свободно извлечь удаленный орган.
Для упрощения процесса заведения монопорта в брюшную полость, герметизации брюшной полости
при избыточной длине разреза и для более анатомичного ушивания послеоперационной раны края
поперечной фасции необходимо взять на держалки. В зависимости от конструкции используемого порта технология установки различная. Технически наиболее проста инсталляция портов фирм-производителей “Olympus” и “Covidien” (рис. 1).
Рисунок 1. Этап установки Tri Port компании "Olimpus" при помощи специализированного проводника: а) специализированный проводник; б) минилапаратомический доступ; в) введение минипортовой платформы в брюшную полость; г) фиксация монопортовой платформы к передней брюшной стенке.
После ревизии органов брюшной полости производится рассечение брюшины по линии Тольдта.
Для этой цели целесообразно применять аппарат LigaSure с 5-миллиметровым инструментом.
Возможность коагуляции с одновременным рассечением ткани сокращает длительность этого этапа.
Второй особенностью операций по методике LESS является то обстоятельство, что диссекция тканей
осуществляется за счет движений инструментов в основном в вертикальной плоскости. Манипуляции
в горизонтальном направлении резко ограничены за счет близкого расположения инструментов.
По мере накопления опыта мы пришли к выводу, что один инструмент должен быть с изогнутой рабочей частью, другой – прямой (традиционный).
Для облегчения этапа выделения магистральных сосудов мы производим тракцию почки за мочеточник. С этой целью выделяем мочеточник, в средней трети подвешиваем его за лигатуру, которую выводим через прокол на переднюю брюшную стенку (рис. 2).
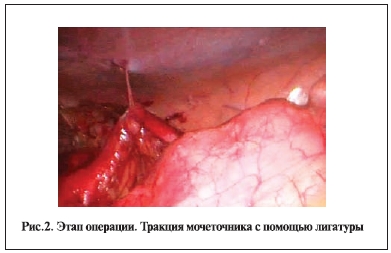
Приемы и принципы выделения почечных сосудов аналогичны применяемым при традиционной лапароскопической нефрэктомии. На этом этапе целесообразно использовать ротикуляторные инструменты компании “Covidien” как первого, так и второго поколений (рис. 3).

После мобилизации сосудов в первую очередь клипируется почечная артерия. Для этих целей хорошо
зарекомендовал себя многозарядный клипаппликатор фирмы “Aesculap”. Использование этого инструмента позволяет сокращать время клипирования почечной артерии, уменьшает повреждение мембран или клапанов монопортов (рис. 4).
При обработке почечной вены мы применяем аппарат Endo Gia с изменяющимся углом поворота
рабочей части. Гемостаз с использованием этого инструмента надежен, достигается легко.
После клипирования и пересечения сосудов для сокращения временных затрат следующий этап операции – мобилизацию органа в пределах фасции Герота – осуществляем с помощью аппарата Liga-Sure. Выполнить этот этап через монопорт значительно сложнее, чем при традиционной лапароскопической операции, из-за ограничения амплитуды движения инструментов в различных плоскостях. Для извлечения удаленного макропрепарата используются специальные контейнеры. После вмешательства в малый таз установили полихлорвиниловый дренаж.
Техника резекции кисты практически не отличается от таковой при традиционной лапароскопии.
При этом имеет также место ограничение свободы движений инструментами в горизонтальной плоскости на этапе мобилизации почки. Для иссечения стенки кисты используем биполярный инструмент и ножницы. Удаление препарата осуществляем через 10-миллиметровый порт моноплатформы.
Зона вмешательства дренируется одним дренажом.
Результаты и обсуждение. Итак, целесообразно ли использовать LESS-технологии или нет?
Отработанная в клинической практике “традиционная” лапароскопическая нефрэктомия показала
и доказала свои преимущества перед открытыми вмешательствами в ряде клинических ситуаций.
Основное из них – короткий срок реабилитации и социальной адаптации пациентов [13]. В настоящее
время уже мало кто сомневается в том, что общая и безрецидивная выживаемость больных раком почки после лапароскопической нефрэктомии не отличается от таковой после открытого мешательства [14–19].
Чрезмерная продолжительность эндовидеохирургических операций на этапах их освоения была
одним из факторов, сдерживающих развитие метода. Данное обстоятельство порой ставило под сомнение целесообразность внедрения этих вмешательств в клиническую практику.
В нашем исследовании продолжительность однопортовой радикальной нефрэктомии колебалась от
125 до 230 мин (в среднем 154,6 мин). Время, затраченное на резекцию кисты почки, составило от 40 до 120 мин (в среднем 71,4 мин).
Продолжительность однопортовой лапароскопической операции на этапе освоения метода была
более высокой. После отработки технологии заведения порта и приобретения специфических мануальных “монопортовых” навыков время операции стало сопоставимым с таковым при традиционном лапароскопическом вмешательстве. Таким образом, временной критерий не может служить причиной отказа от внедрения LESS-технологии.
Основная причина, которая увеличивает продолжительность монопортовых операций, — это значительное ограничение манипуляционной свободы, что обусловлено конструкцией как портов, так и инструментов [20–22].
Эмпирическим путем мы пришли к следующему выводу: для нефрэктомии наиболее эргономична
моноплатформа “Olympus” Quard Port. Она позволяет использовать различные по конструкции инструменты и обеспечивает наибольшую степень свободы в движениях. Число и разнообразие диаметров рабочих каналов позволяют заводить 10- и 12-миллиметровые инструменты одновременно. Для выполнения резекции кисты наиболее целесообразно применять Tri Port фирмы “Olympus” и SILS фирмы “Covidien”. Монопорт SILS имеет один существенный недостаток – рабочие каналы представлены ригидными троакарами. Такая особенность при использовании данной платформы не позволяет заводить в брюшную полость инструменты с фиксированной кривизной.
Ранних и поздних послеоперационных осложнений не было. Положительную роль сыграл накопленный
опыт выполнения нефрэктомий из лапароскопического доступа.
Применение современных хирургических генераторов с соответствующим обеспечением прошивающих аппаратов способствует уменьшению продолжительности вмешательства наряду с созданием надежного гемостаза. Инструментальное оснащение безусловно влияет на скорость и безопасность выполнения манипуляций при монопортовых операциях. Существует два основных вида инструмен-
тов: с фиксированной и изменяемой, или регулируемой, кривизной рабочей части. Отдать предпочтение какому-либо из этих видов на сегодняшний день нельзя. Мы используем все. По нашему мнению, в перспективе инструменты и для традиционных эндовидеохирургических вмешательств должны иметь настраиваемый по кривизне изгиб ствола и меняющийся угол рабочей части.
В литературе появились сообщения об использовании роботизированных технологий совместно
с монопортами [23]. Такая комбинация позволяет в значительной степени устранять проблему ограничения функциональной свободы инструментов, которая является основной причиной ограничения широкого внедрения операций, выполняемых в клиническую практику по технологии
LESS.
Существует еще одна проблема при выполнении радикальной нефрэктомии эндвидеохирургическим
методом – необходимость производить мини-лапаротомию для удаления макропрепарата. Это ставит под сомнение целесообразность использования монопортовых технологий. Длительное время
шла дискуссия о допустимости морцелляции органа, удаленного лапаро- или люмбоскопически, при
онкологических заболеваниях. Считалось, что это противоречит принципам абластики и повышает
риск развития имплантационных метастазов [24]. В исследовании S. Wu и соавт. доказано, что при
морцелляции препарата вероятность развития имплантационных метастазов не увеличивается [25].
Мы не использовали морцелляцию при почечно-клеточном раке. Причиной послужила не только
невозможность гистологической верификации опухоли, но и несовершенство конструкции самих
приборов. Длительность этого этапа может превышать 60 мин. Для широкого внедрения морцелляции, по нашему мнению, необходима разработка новых приборов, позволяющих производить стадирование опухоли, гистологическую верификацию и практически не влиять на продолжительность операции.
Оценка болевого симптома по опроснику “Pain DETECT” показала, что компонент невропатической боли в 1-е и 3-и сутки в группе больных, оперированных на почках с использованием технологии LESS, был менее выражен, чем у пациентов, которым выполнялись стандартные лапароскопические и открытые вмешательства. Сумма баллов при нефрэктомии и резекции кисты почки, осуществленных с помощью технологии LESS, в среднем составила 15,28, при аналогичных вмешательствах с использованием традиционной лапароскопической операции –18,75, открытой – 21,5. Полученные
результаты позволяют говорить о меньшей травматичности операций с использованием технологии
LESS. Умеренные по интенсивности боли отмечены всеми пациентами только в первые сутки после
операции. Возможность выписки пациента из стационара на третьи сутки является хорошим индикатором прогноза сроков реабилитации. Средний койко-день при выполнении лапароскопической
нефрэктомии через единственный доступ составил 4 дня, при традиционном лапароскопическом вмешательстве – 7–8 дней.
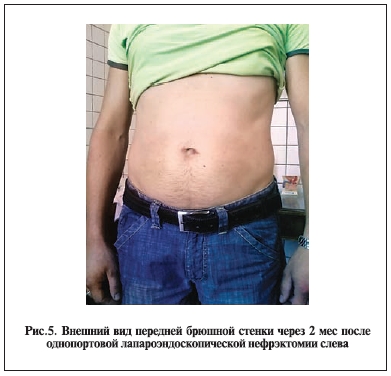
Результатом вмешательств через монопорт является не только существенное сокращение сроков
реабилитации и социальной адаптации пациентов, но и отличный косметический эффект (рис. 5).
Протяженность послеоперационного кожного рубца у всех больных не превышала 6 см (от 2,5 до 6 см).
При сроках наблюдения от 6 до 8 мес. ни у одного пациента не возник рецидив опухоли или кисты.
Стремление снизить число осложнений привело к тому, что ряд специалистов в качестве стандарта
используют метод Хассона для установки первого порта [26, 27]. Инсталляция моноплатформы имеет
все преимущества прикладного доступа при минимальном риске ятрогенных повреждений.
Заключение. Появление нового направления в эндовидеохирургии – LESS – продиктовано желанием снизить травматичность доступа. Перспективы внедрения метода зависят от темпов развития эндовидеохирургического оборудования и инструментов. Первые полученные результаты показали, что монопортовые технологии характеризуются рядом преимуществ по сравнению с традиционными вмешательствами при заболеваниях почек и могут быть рекомендованы к более широкому применению в клинической практике.


