Проблема заболеваний единственной почки встала вскоре после первой в истории человечества удачной нефрэктомии, выполненной Simon еще в 1869 г. [1–4]. В начале XX в. в литературе появились первые работы, посвященные последствиям удаления почки, а в течение XX столетия были проведены уникальные исследования по физиологии и патофизиологии единственной почки после нефрэктомии, а также опубликованы результаты клинических и экспериментальных работ, посвященных эпидемиологии, этиологии и патогенезу ее заболеваний, которые в прошлом столетии стали теоретическим базисом одного из наиболее сложных разделов урологии – лечение и профилактика заболеваний единственной почки [5–14]. С внедрением в клиническую практику во второй половине XX в. методов экстракорпоральной детоксикации (гемодиализа), разработкой оперативной техники трансплантации почки и появлением уникальной возможности фармакологической коррекции механизмов трансплантационного иммунитета возникло ощущение, будто наконец-то проблема лечения наиболее тяжелых осложнений заболеваний единственной почки – хронической почечной недостаточности (ХПН) – успешно решена [15–18]. Однако появление этих эффективных методов борьбы с терминальной хронической почечной недостаточностью (ХПН), безусловно продливших жизнь не одному десятку тысяч ранее обреченных на медленную смерть пациентов с необратимыми нарушениями функции единственной почки, обернулось появлением новых клинических проблем, ассоциированных как непосредственно с гемодиализом и трансплантацией почки (увеличение риска сердечно-сосудистых катастроф на гемодиализе, вторичные гормональные нарушения, связанные с прогрессированием ХПН (гиперпролактинемия, уремический гипогонадизм, дисфункция щитовидной и паращитовидных желез и т.д.), так и с изменением общего гормонально-метаболического фона в современной популяции людей, в условиях которого протекают все современные соматические заболевания человека и для которого характерен эпидемический мировой рост частоты ожирения, сахарного диабета 2 типа, инсулинорезистентности, андрогенного дефицита у мужчин, а также ухудшение общей экологической ситуации, уже приближающейся к размерам «химической мировой катастрофы» [19–25]. Такого обилия коморбидных факторов заболеваний современного человека еще лет 30–40 назад не наблюдалось, причем аналогичные тенденции отягощения состояния здоровья населения присутствуют в большинстве развитых стран мира и США [26]. Кроме того, немаловажен с практической точки зрения вопрос доступности современных эффективных методов лечения терминальной стадии ХПН большинству пациентов, нуждающихся в них, и с этой точки зрения состояние российской гемодиализной службы в настоящее время весьма далеко от совершенства и потребностей практического здравоохранения страны [27, 28].
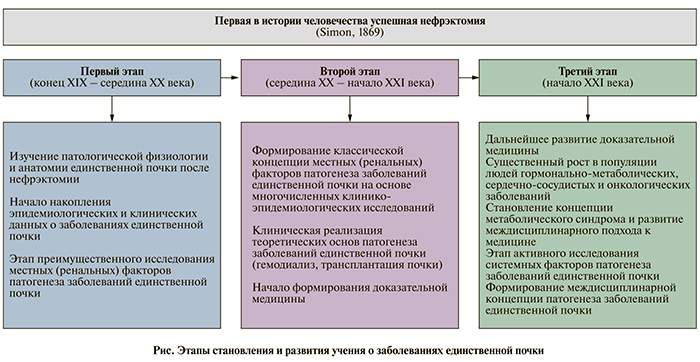
Этапы научно-исторического становления проблемы заболеваний единственной почки
Историю учения о заболеваниях единственной почки, судя по данным доступной литературы, можно условно разделить на три периода:
- Первый период, точкой отсчета которого послужила первая удачно выполненная нефрэктомия в 1869 г. и продолжавшийся вплоть до середины XX в., можно условно назвать периодом формирования проблемы заболеваний единственной после нефрэктомии почки и накопления теоретического, клинического и экспериментального материала для объяснений патологических изменений, которые претерпевает парный орган, внезапно по каким-то причинам оставшийся в организме функционировать один [1–14]. Это был период преимущественного изучения местных (ренальных) механизмов формирования приобретенных заболеваний единственной почки на основе данных патологической физиологии и анатомии [1–14].
- Второй период истории учения о единственной почке, начавшийся с середины XX в., связан с появлением возможности корректировать нарушения гомеостаза, возникающие при нарушениях функции почек, что ознаменовало новую эру в лечении ХПН в целом – появлением гемодиализа и разработкой научно-практических основ трансплантации почек [15–18]. Накопленные на первом этапе знания позволили перейти от разработки теоретических основ проблемы единственной почки к изучению особенностей клинического течения заболеваний единственной почки, их эпидемиологии, патогенеза, методов лечения и профилактики. Этот период продолжается и в настоящее время, однако сегодня мы можем говорить о начале третьего периода в истории учения о единственной почке.
- Третий, современный, этап изучения проблемы заболеваний единственной почки, который закладывается сейчас, в начале XXI в., связан с нашим новым пониманием необходимости не просто изучения изолированных заболеваний какого-либо органа, а создания универсальной картины патогенетических взаимодействий в рамках целостного организма в современных кардинально изменившихся условиях его функционирования (эпидемия «болезней цивилизации»), а также с объективной переоценкой уже имеющихся классических и вновь разрабатываемых концепций диагностики, лечения и профилактики заболеваний человека. По мнению большинства экспертов мирового уровня, эта цель сегодня может быть достигнута только в рамках междисциплинарного взаимодействия и доказательной медицины, которая начала формироваться в конце XX в. [19–26]. Следовательно, тот период в истории учения о единственной почке, в который мы сегодня вступили, предусматривает принципиально новый подход к проблеме – изучение не только местных, но и системных факторов заболеваний единственной почки, а также их тесное патогенетическое взаимодействие в рамках целостного организма в динамично изменяющихся условиях внутренней и внешней среды (см. рисунок).
Очевидно, можно говорить, что только сегодня мы приближаемся к решению важнейшей задачи медицины XXI в. – разработке методов патогенетической терапии и самое главное – патогенетической профилактики заболеваний человека, включая заболевания единственной почки, в отношении которых сегодня существенным прорывом похвастаться, к сожалению, мы не можем. Кроме гемодиализа, трансплантации почки и антибактериальной терапии, все существующие методы терапии заболеваний единственной почки можно считать симптоматическими, которые не решают новых задач современной патогенетической и междисциплинарной медицины в целом и урологии в частности.
Первый период истории учения о единственной почке связан с появлением в урологии фундаментальных работ по данной проблеме, которые до сих пор считаются классическими [1–14]. Впервые морфологические изменения в почке после нефрэктомии в эксперименте подробно описаны в работах J. Albarran в 1899 г., спустя 30 лет после первой в истории человечества нефрэктомии [2]. Было установлено, что у животных в первые часы после операции возникает интенсивная конгестия почечной паренхимы – картина, весьма сходная с острым воспалением. Вскоре появляется лейкоцитарная инфильтрация интерстициальной ткани и дилатация сосудов. Через 72 ч эпителий канальцев набухает, отмечается столь интенсивное митотическое деление, что просвет канальцев оказывается почти целиком закрытым. Спустя 4–10 дней гиперемия постепенно исчезает, оставляя ненормально расширенными в отдельных местах клубочки и канальцы с окаймляющими их большими эпителиальными клетками. Так был доказан феномен викарной гипертрофии после удаления одного из парных органов [2].
В дальнейшем на рубеже XIX–XX вв. сформировалось огромное количество теорий, объясняющих развитие почечной гипертрофии в ответ на удаление контралатеральной почки (гормональная, нейрогуморальная теории, теории афферентных влияний между почками, нарушения лимфатического дренажа и т.д.) [5, 6, 12, 14, 27–31].
В ходе ряда исследований была показана зависимость способности почки к викарной гипертрофии от возраста пациента [29–31]. У больных в возрасте до 30 лет наблюдается значительное ускорение гипертрофии почки, что может быть выявлено рентгенологически через 1 мес после нефрэктомии [30]. Увеличение почки у лиц старше 50 лет едва заметно даже спустя год после нефрэктомии [30, 31].
А. Schlichter и соавт. [32] вывели следующую зависимость между клиренсом оставшейся почки и возрастом: V=460,6–2,725 t, где V – клиренс гиппурана (мл/мин), а t – возраст (годы). Они показали также, что с возрастом функция единственной почки и ее способность к викарной гипертрофии значительно снижаются.
По мнению ряда исследователей, удаление одной почки и диета, богатая белками, приводят к увеличению соотношения РНК/ДНК в эпителии почек, что позволяет говорить о роли повышенной функциональной нагрузки на компенсаторные процессы в ней [33]. Прием белка или тестостерона увеличивает степень гипертрофии почки [34–36]. Кортизон, голод и гипофизэктомия нисколько не увеличивают общую массу почки, если в организме присутствуют обе почки, но они стимулируют гипертрофию единственной почки после нефрэктомии [35].
Некоторые исследователи полагают, что функция канальцев единственной здоровой почки достигает нормального уровня в течение короткого времени после нефрэктомии и не зависит от степени анатомической гипертрофии [10]. После нефрэктомии наступает почти немедленная компенсация функции оставшейся почки, однако полное ее восстановление наступает намного позже времени, необходимого для устранения анатомических нарушений почечной ткани [10, 37]. У человека полная функциональная компенсация единственной почки наблюдается через год после нефрэктомии [37].
А. Я. Пытель и соавт. [10] объясняют резервные возможности почки главным образом большим количеством нефронов, которые до нефрэктомии контралатеральной почки участвовали в работе периодически при напряженной нагрузке, или недеятельными при обычных условиях. По их данным, в первые 3–4 дня после нефрэктомии отмечается некоторое нарушение функции оставшейся почки и печени, несмотря на благоприятно протекающий послеоперационный период, которое нормализуется к 10–12-му дню [10].
В исследовании [37] показано, что после удаления трети единственной почки оставшаяся ее часть в результате компенсаторной гипертрофии способна обеспечивать жизнедеятельность организма животного (опыты проводились на крысах). Поэтапная резекция двух полярно расположенных сегментов единственной здоровой почки приводила к резкому снижению ее функции. Однако, по справедливому замечанию А. Я. Пытеля и соавт. [10], нельзя ставить знак равенства между резекцией здоровой единственной почки в эксперименте и в клинике, когда оперируют тяжелобольных. В таких случаях вообще может оказаться, что функционирующих нефронов как в количественном, так и в качественном отношении вообще недостаточно для обеспечения полноценной почечной функции и жизнедеятельности организма человека.
Многие исследователи пришли к мнению, что образование новых гломерулярных клубочков и почечных канальцев не происходит как в резецированной почке, так и при ее функциональной гипертрофии в ответ на удаление [10, 38]. В частично оставшейся паренхиме или в единственной почке после нефрэктомии возникает гипертрофия функционирующих нефронов [38]. По существу, имеет место викарная гипертрофия единственной почки, которая носит характер истинной, но не ложной. Если она развивается на здоровой основе, нет оснований считать неизбежным нефроцирроз [10, 38]. Наибольшая степень компенсаторного роста единственной оставшейся почки отмечается через 20–40 сут после односторонней нефрэктомии [10, 38].
Второй этап изучения проблемы единственной почки привнес в урологическую науку XX в. уникальные данные по эпидемиологии и особенностям клинического течения заболеваний единственной почки и позволил практически реализовать эффективные методы их лечения, которые не потеряли своей актуальности и по сей день, – гемодиализ и трансплантацию почки [15–18]. Именно в тот период шло накопление основной эпидемиологической и клинической научной базы по заболеваниям единственной почки, которую научно-практическая урология использует и в настоящее время.
В свое время А. Я. Пытель и соавт. [10] писали: «...среди одной трети пациентов, подвергшихся несколько лет назад нефрэктомии и еще живущих, у половины находят то или иное заболевание единственной почки». Исследование функций единственной почки в отдаленные сроки после нефрэктомии убеждает в том, что параметры ее деятельности снижаются с возрастом пациентов [10]. У лиц пожилого возраста в почке возникают процессы инволюции в виде микроартериосклероза с интактными артериолами и снижением их функциональной способности [10, 37, 38].
Данные литературы второй половины XX в. свидетельствуют о высокой частоте заболеваний единственной почки [9, 10, 17, 37–39]. Так, по данным М. Ф. Мурадова [9], патологические состояния и заболевания в оставшейся после нефрэктомии почки наблюдается в 30,2% случаев: у 4,9% больных оставшаяся после нефрэктомии почка является аномалийной, у 7,4% имеется ее поликистоз, у 10,2% – нефроптоз, у 3,2% больных в разные сроки после нефрэктомии развивается апостематозный пиелонефрит единственной почки, у 3,3% – гидронефроз, у 28,1% – уролитиаз в сроки от 10 до 32 лет после нефрэктомии. А. М. Кацыф [17] у 52% обследованных больных с единственной почкой выявил ее заболевания. Нарушение азотовыделительной функции единственной почки имело место в 63% наблюдений, клубочковой фильтрации – в 53%, канальцевой реабсорбции – в 66%, канальцевой секреции – в 80% [17].
В работе А. В. Люлько и соавт. [37] установлено, что нормализация функции оставшейся после нефрэктомии единственной почки происходит в сроки 3–6 мес. В течение 3 лет после нефрэктомии функция оставшейся почки не только не снижается, но даже несколько усиливается, особенно клубочковая фильтрация и почечный плазмоток. Через 5 лет после операции эти функции заметно снижаются, а в более отдаленные сроки, особенно через 18–20 лет, геморенальные показатели снижаются еще более значительно. Одновременно отмечается нарушение азотовыделительной функции единственной почки. Авторы выявили до операции у 63% больных урографические признаки пиелоэктазии здоровой почки, которая сохранялась после операции у всех больных, являясь особенно выраженной у больных пожилого возраста через 13–20 лет после нефрэктомии [37]. По мнению [10], такое расширение лоханки единственной почки можно объяснить только увеличенной функциональной нагрузкой на верхние мочевыводящие пути.
Результаты сканирования оставшейся после нефрэктомии почки показывают, что независимо от возраста больного и времени, прошедшего с момента операции, почка, как правило, увеличена. Наряду с этим ее накопительная способность снижена. Даже через 15–20 лет после нефрэктомии полной компенсации функции утерянной почки не наступает, а резервные возможности оставшейся постепенно исчерпываются [10, 37].
Д. Г. Пивоваров [40] установил, что наиболее значительные расстройства функционального состояния печени присутствуют в тех наблюдениях, когда заболевание почки, по поводу которого произведена нефрэктомия, было весьма длительным. Более выражены эти изменения у больных, перенесших нефрэктомию по поводу мочекаменной болезни и туберкулеза почки.
В. Р. Пипенин [41] на большом материале показал, что единственная почка во все возрастные периоды обеспечивает адекватное выведение конечных продуктов обмена и сохраняет основные параметры гомеостаза. По функциональным возможностям единственная почка у лиц 30-летнего возраста соответствует работе двух почек у лиц старше 60 лет. Зависимость изменений функций печени у лиц с единственной здоровой почкой от возраста объясняют снижением функции единственной почки, которое проявляется после 40 лет и по мере увеличения возраста усиливается, а также возрастными анатомо-морфологическими изменениями, происходящими непосредственно в печени [41].
В единственной почке после нефрэктомии и единственной врожденной почке развивается идентичная компенсаторно-приспособительная реакция, которая завершается гипертрофией почки. С учетом врожденного характера аномалии и возможности достаточной приспособляемости ее к повышенной нагрузке с самого рождения такую почку можно считать функционально более полноценной, чем единственную почку, оставшуюся после нефрэктомии [10, 42].
После удаления одной почки в организме происходит комплекс компенсаторных изменений, прежде всего в печени. Метаболическая нагрузка на печень после односторонней нефрэктомии возрастает, поэтому заболевания единственной почки почти всегда сопровождаются гепатопатией [10, 43–45].
По данным [37, 45], после удаления одной почки нарушения антитоксической функции печени наиболее выражены при физическом напряжении и перегревании.
Таим образом, именно на втором этапе развития учения о заболеваниях единственной почки были накоплены клинические данные, которые позволили оценить их этиологическую структуру в целом.
Этиологическая структура заболеваний единственной почки. Установлено, что у 76,2% больных после нефрэктомии выявляются различные заболевания единственной почки (пиелонефрит, нефролитиаз, туберкулез, гидронефроз, новообразования), однако при своевременной диагностике основного заболевания в 61,4% случаев почку можно было сохранить [37]. Функциональная недостаточность контралатеральной почки может быть обусловлена как урологическим, так и неурологическим (нефрологическим) ее заболеванием. Нарушение функции почки может развиваться вторично вследствие как непосредственного поражения функционально активных структур собственной паренхимы (воспаления, уролитиаз, аномалии и т.д.), так и при системных заболеваниях, поражающих соединительную ткань в целом, а также почечные сосуды, гломерулярный и тубулоинтерстициальный аппараты почек.
Самым частым урологическим заболеванием единственной почки является пиелонефрит, частота которого в общей структуре заболеваний единственной почки составляет 26,7–73,4% [10, 11, 37, 38, 46–50]. Клиника пиелонефрита в оставшейся после нефрэктомии почке изменяется вследствие гипертрофии сети почечных сосудов, обильно снабжающих кровью орган, чем объясняется и тот факт, что сморщивание пораженной пиелонефритом почки отступает на задний план [37, 47].
Пиелонефрит единственной почки выявлен у 50,5% больных в различные сроки после нефрэктомии (от 1 года до 30 лет), причем в 82,4% наблюдений диагностировалась уже ХПН. У 89,7% больных пиелонефрит развился после нефрэктомии по поводу гнойных заболеваний контралатеральной почки. После нефрэктомии по поводу рака почки, нефросклероза, аномалий почек пиелонефрит возникал реже [37].
Сморщивание почки А. В. Люлько и соавт. (1982) наблюдали у 0,8% больных с пиелонефритом единственной почки в сроки 4–17 лет после нефрэктомии [37]. Авторы считают, что для предупреждения патологических изменений в контралатеральной почке необходимо как можно раньше производить нефрэктомию пораженной, обосновывая это тем, что у всех обследованных ими больных с пиелонефритом единственной почки (102 человека) в возрасте от 19 до 56 лет в сроке от 2 до 14 лет после нефрэктомии выявлена ХПН [37].
Нефрогенная гипертензия наблюдается у 31,7% больных пиелонефритом единственной почки [47–50]. Она является следствием облитерирующего артериального процесса или пролиферирующего артериита. У 9,0–9,9 % больных с единственной почкой пиелонефрит сочетается с гломерулонефритом [51]. Обычно пиелонефрит присоединяется к гломерулонефриту вследствие вторичного инфицирования пораженных почек, но может наблюдаться и обратная зависимость [51]. А. Я. Пытель и соавт. [10] для доказательства сочетания гломерулонефрита с пиелонефритом приводят комплекс признаков, на которых оно основывается: наличие симптомов острого или хронического гломерулонефрита в настоящее время или в прошлом либо гистологические признаки пиелонефрита, выявленные при биопсии; лейкоцитурия, бактериурия (не менее 106 КОЕ в 1 мл мочи); активные лейкоциты в моче; дизурия; анатомо-функциональные нарушения чашечно-лоханочной системы, характерные для пиелонефрита.
Среди заболеваний единственной почки нефролитиаз занимает второе место после пиелонефрита [7, 9, 10, 37, 38–42, 52].
В неэндемичных очагах впервые возникшие камни в единственной почке встречаются в среднем у 1,5–5,0% больных и у 10,0–16,2% ранее подвергшихся нефрэктомии по поводу нефролитиаза [38, 39]. Особенно высока частота камнеобразования в единственной почке в эндемичных очагах по уролитиазу – от 18 до 43% [7, 9, 37].
Камни в единственной почке образуются в различные сроки после нефрэктомии – от 1 года до 30 и более лет [37, 39]. После удаления почки по поводу нефролитиаза поражение этим заболеванием оставшейся почки происходит в основном в сроки от 6 мес до 2 лет, реже – спустя десятилетия [37]. По другим данным, камни в единственной почке образуются через 1–4 года после удаления противоположной почки по поводу нефролитиаза [39].
Частота рецидива нефролитиаза у лиц с одной почкой довольно высока: от 12,0 до 17,3% ранее оперированных по поводу литиаза и 30,0–46,2% больных, оперированных по поводу множественных и коралловидных камней единственной почки [39, 53]. Повторно оперируют на единственной почке по поводу уретеронефролитиаза до 30–42% больных, а некоторым больным приходится выполнять нефропиелотомию неоднократно [10].
Опухоли единственной почки, согласно статистике XX в., встречались относительно редко [7, 10, 37, 38]. Чаще всего наблюдаются опухоли почечной паренхимы, реже – почечной лоханки [37]. У 38,4% больных с новообразованиями единственной почки контралатеральная почка была ранее удалена также по поводу злокачественной опухоли [37]. Боль при опухоли единственной почки отмечается у 70–80% больных, однако часто ее объясняют компенсаторной перегрузкой почки. Прощупать увеличенную единственную почку удается у 80–85% больных [10, 37]. Лихорадка как единственный симптом опухоли солитарной почки, по данным литературы, встречается в 1,9% наблюдений [10, 37]. Для новообразований единственной почки характерно возникновение вторичного хронического пиелонефрита [37]. По мере выключения функции пораженной почки при раке нарастает компенсаторное приспособление другой, и чем дольше выключена хроническим процессом удаленная почка, тем меньше нарушаются в первые дни после нефрэктомии функции оставшейся. Современные исследователи также подчеркивают, что при оперативном лечении рака единственной почки следует максимально тщательно проводить методы временного гемостаза и манипулировать на опухолевом очаге, поскольку даже эти действия способны в дальнейшем приводить к прогрессивному снижению функции оперированной почки [54, 55].
В начале XXI в. рак единственной почки претерпел значительный патоморфоз, что связано, с одной стороны, с увеличением факторов риска рака почки в целом в популяции (ожирение, сахарный диабет 2 типа, гормональные нарушения, курение, профессиональные вредности, неправильное питание, гипертоническая болезнь и т.д.), с другой – с улучшением ранней диагностики рака почки, основанной прежде всего на революционном прогрессировании в лучевой визуализации опухолей почки [56]. Такое парадоксальное положение привело к тому, что современная частота рака единственной почки, как и всех онкологических заболеваний в целом, оказывается выше, чем по данным литературы XX в. В настоящее время примерно у 10% пациентов, перенесших радикальную нефрэктомию по поводу рака почки, в отдаленном периоде развивается рецидив рака в оставшейся единственной почке [56–58].
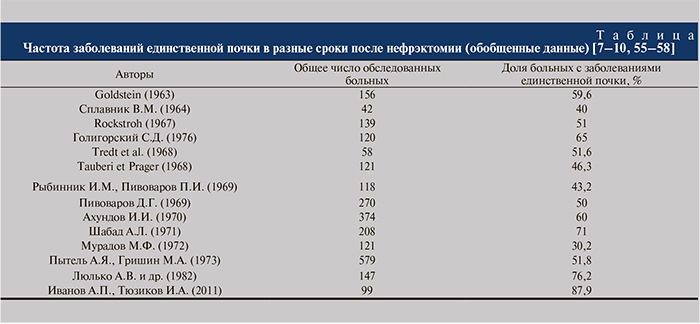
Сводные данные статистики заболеваемости единственной почки после нефрэктомии представлены в таблице, из которой видно, что частота заболеваний единственной почки за последние 50 лет прогрессивно увеличилась в среднем в 2 раза [7–10, 55–58].
Почечная недостаточность (острая или хроническая) остается наиболее грозным осложнением и исходом большинства хронических заболеваний единственной почки, наблюдается у 54,6–60,0% больных с единственной почкой, причем в подавляющем большинстве наблюдений (30–97,5%) ХПН единственной почки обусловлена хроническим пиелонефритом, далее среди ее причин числятся мочекаменная болезнь, туберкулез, аномалии развития и т.д. [6, 8–10, 15–18, 37, 38, 57, 58].
По данным [37], почечная недостаточность различной степени имела место у 68,7% больных, при этом у 12,6% диагностирована острая почечная недостаточность. Для 63,5% больных ее причиной стал уролитиаз, для 28,4% – пиелонефрит, для 6,1% – туберкулез, для 2,0% – другие заболевания почек (аномалии, травма). Острая почечная недостаточность возникла в сроки от 4 мес до 19 лет после нефрэктомии. Калькулезная анурия наблюдалась у 9,7% больных с единственной почкой [37]. Нарушения функции единственной почки способны вызывать не только ее заболевания, но и любые оперативные вмешательства по поводу урологических и неурологических заболеваний, которым могут быть подвергнуты больные с единственной почкой [57–60]. N. Al-Sarraf и соавт. [59] на 3363 пациентах, перенесших операции на сердце, среди которых был 31 больной с единственной почкой, показали, что пациенты с единственной почкой имели более высокий риск развития нарушения ее функции после операции, более высокую частоту желудочно-кишечных послеоперационных осложнений и потребность в гемотрансфузии по сравнению с больными со здоровыми почками. Аналогичные данные при выполнении резекции почки по поводу рака единственной почки 660 больных были получены в работе [60].
Таким образом, у подавляющего большинства больных с единственной почкой в разные сроки после нефрэктомии возникают урологические и нефрологические заболевания. Имеющиеся данные литературы служат подтверждением тезиса А. Я. Пытеля (1973), согласно которому понятие «здоровая единственная почка» условно, ибо ее функция осуществляется на пределе возможностей [10]. Любая добавочная нагрузка может легко вывести такую почку из равновесия и способствовать возникновению в ней патологического процесса. В силу этого распространенная концепция о возможности нормальной жизнедеятельности лиц с единственной почкой требует своего пересмотра [10]. Прежде всего это диктуется тем, что проблема единственной почки в современной урологии почему-то относится к разряду «решенных», поэтому незаслуженно забытых. На самом деле это далеко не так. Внедрение методов программного гемодиализа и трансплантации почки в широкую практику способствовало тому, что внимание исследователей ушло от патогенетического решения проблемы заболеваний единственной почки. Однако эйфория, связанная с гемодиализом, очень скоро сменилась разочарованием. Одной из причин этого в нашей стране стала катастрофически быстро стареющая и дряхлеющая материально-техническая база гемодиализной службы в регионах [27, 28]. Много методологических и технических проблем приходится решать и при проведении трансплантации почки этой категории больных [61, 62].
Современный (третий) этап учения о заболеваниях единственной почки проходит в условиях активного междисциплинарного взаимодействия, которое обогащает теорию и практику современной урологии новыми данными о механизмах взаимодействия системного метаболизма и ренальных патофизиологических реакций, которые многими современными исследователями рассматриваются в качестве облигатных и обоюдных механизмов современного патогенеза заболеваний почек [19–26, 63–70]. Так, накопление «критической» научной базы о роли метаболического синдрома в патогенезе уролитиаза сегодня привело к тому, что мочекаменная болезнь уже рассматривается как вероятный дополнительный его компонент [63, 64]. Имеются уникальные данные о роли половых гормонов в патогенезе уронефрологических заболеваний, которые объясняют их многие гендерные аспекты и особенности [65, 66]. Достоверно показано, что андрогенный дефицит у мужчин служит независимым предиктором ренальной альтерации и прогрессирования функции единственной почки при уронефрологических заболеваниях с/без ХПН [19, 20, 57, 65, 66]. В рамках настоящего обзора невозможно дополнительно остановиться на этих и ряде других интересных междисциплинарных механизмов, посредством которых сегодня можно объяснить повышение частоты как урологических заболеваний в популяции в целом, так и заболеваний единственной почки в частности [67, 68]. Однако об этом следует писать и говорить, если мы хотим продвинуться вперед в нашем понимании мультифакторного патогенеза заболеваний единственной почки, что позволит заложить доказательную базу для разработки перспективных патогенетических методов лечения и профилактики этой сложной в клиническом плане группы пациентов [67, 68].
Заключение. Проведенный исторический экскурс в проблему заболеваний единственной почки показал, что в течение последних 20–30 лет эта проблема не привлекает активного внимания урологов по причине того, что представляется решенной и понятной. На самом деле это не так. В течение XX в. накоплен большой клинико-экспериментальный материал по заболеваниям единственной почки, но до сих пор ни в урологии, ни в нефрологии нет эффективных патогенетических методов их ранней диагностики и лечения, которые бы позволили обратить вспять или существенно замедлить развитие ХПН у этой категории больных, не доводя их до гемодиализа или трансплантации почки. Антибиотики, уросептики, фитотерапия, препараты эритропоэтина, ударно-волновая литотрипсия и наконец при необратимой ХПН гемодиализ или трансплантация почки – вот, пожалуй, и весь современный лечебный арсенал для пациентов с единственной почкой. Вся трагедия необратимой потери функции единственной почкой происходит в целостном организме, а не в лабораторной модели. Понимание этого уже является поводом посмотреть на пациентов с единственной почкой с позиций междисциплинарного подхода. Это способствовало бы раннему и активному выявлению у них системных факторов риска заболеваний почек и ХПН, позволило бы оптимизировать наши стандартные схемы ведения этих пациентов, что привело бы к улучшению качества и продолжительности жизни больных с единственной почкой, а также ранней патогенетической профилактике ХПН, к снижению показателей смертности и инвалидности. Одной из главных методологических ошибок, которые привели сегодня проблему заболеваний единственной почки в определенный тупик, по нашему мнению, является монопрофильный подход к ней. Исследование основных функций и заболеваний единственной почки плохо увязывается с общими системными метаболическими факторами, а проводится на «местном», органном, уровне. Одной только констатации факта современного роста заболеваемости единственной почки недостаточно. Необходимо выработать новую тактику диагностики и ведения этой клинической группы больных, что можно сделать только при взгляде на заболевания единственной почки как полиэтиологическую, а следовательно, междисциплинарную проблему. Игнорировать роль системных факторов в патогенезе заболеваний единственной почки в условиях мировой эпидемии гормонально-метаболических нарушений в популяции людей уже нельзя.


