Введение. Полипы уретры считаются наиболее распространенными доброкачественными новообразованиями мочеиспускательного канала у женщин [1], однако точных данных по частоте их встречаемости нет. В значительной степени это связано с тем, что существует неопределенность в отношении самого понятия «полип уретры» [2].
В зарубежной литературе этот термин, как правило, используют лишь в отношении казуистических случаев врожденных полипов мочеиспускательного канала – фиброэпителиальных опухолей на ножке, покрытых нормальным эпителием [3, 4]. Самыми же распространенными образованиями женской уретры в зрелом и пожилом возрасте считаются карункулы, к которым чаще всего относят любую опухоль на задней стенке наружного отверстия уретры [5]. При этом анализ данных литературы показывает, что за исключением классических случаев врожденных полипов гистопатологическая картина полипоидных образований уретры у взрослых представлена одними и теми же постоянными элементами, что указывает на условность границ между ними [3, 5].
Полипы уретры довольно легко поддаются хирургическому лечению, однако в некоторых случаях проявляют склонность к локальному рецидивированию. Причины этого, как и сама природа этих образований, недостаточно изучена.
В качестве возможных предпосылок возникновения полипов и карункулов уретры рассматриваются дисгормональные изменения урогенитальной зоны с частичным эктропионом слизистой оболочки уретры [6], периуретральный фиброз с констрикцией кавернозных элементов в субуретральной строме. В большинстве наблюдений имеются отчетливые признаки воспаления, что наводит на мысль о возможной роли урогенитальной инфекции [7]. Тем не менее серьезных исследований в этом направлении не проводилось – практически вся информация, имеющаяся в литературе, представляет собой описания случаев и групп случаев [8].
Целью работы было изучить клинико-морфологические, микроциркуляторные и патоморфологические особенности полипов наружного отверстия уретры у женщин на фоне урогенитальной инфекции.
Материалы и методы. Нами проведено комплексное обследование и лечение 150 женщин в возрасте от 45 до 60 лет (средний возраст – 52,5±4,9 года) с полипами наружного отверстия уретры.
Схема обследования включала гинекологический осмотр, исследование соскобов из уретры и цервикального канала на урогенитальные инфекции (УГИ) при помощи культурального метода и полимеразной цепной реакции (ПЦР), исследование микроциркуляции в зоне полипа методом лазерной допплеровской флоуметрии (ЛДФ), определение содержания цитокинов: ФНОα, ИЛ-1β и ИЛ-4 в сыворотке крови.
Все пациентки с полипами наружного отверстия уретры были разделены на 2 группы: 1-я (n=90) – с лабораторно подтвержденной УГИ; 2-я группа (n = 60) – с отрицательными данными ПЦР и культурального исследования.

В зависимости от тактики лечения пациентки 1-й группы были разделены на две подгруппы: в подгруппу 1А вошли 15 (16,7 %) женщин, у которых методом культурального исследования содержимого из цервикального канала и уретры выявлено бактерионосительство U. urealyticum в концентрации 104 КОЕ/мл и ниже. Им проведено только хирургическое лечение полипов уретры. Подгруппу 1Б составили 75 (83,3 %) больных, у которых U. urealyticum диагностирована в виде моно- или микст-инфекции в концентрации выше 106 КОЕ/мл. Этой подгруппе первым этапом назначали этиотропную антибактериальную терапию и лишь затем проводили хирургическое лечение.
Всем пациенткам 2-й группы после постановки диагноза также проведено хирургическое лечение путем радиоволнового иссечения полипов уретры. Удаленные полипы подвергнуты светооптическому и электронно-микроскопическому исследованию на электронном микроскопе JEM 1400.
Контрольную группу составили 15 женщин в возрасте от 39 до 57 лет (средний возраст – 50,2±3,8 года) с отрицательными результатами ПЦР-исследования, у которых не было выявлено признаков заболеваний мочеполовой системы. ИМ определены показатели иммунологического статуса и микроциркуляции в зоне наружного отверстия уретры, принятые за норму.
Результаты. Локализация полипов мочеиспускательного канала в области наружного отверстия определяет клиническую картину заболевания. Основные жалобы пациенток с выявленной УГИ (1-я группа) проявлялись жжением и зудом в уретре (64% случаев), учащенным мочеиспусканием (58 %), посткоитальной уретроррагией и инициальной гематурией (40%). Во 2-й группе в отсутствие УГИ ведущими стали симптомы инфравезикальной обструкции, отсутствовавшие у больных 1-й группы: ослабление струи мочи и натуживание при мочеиспускании (58%), разбрызгивание струи мочи (60%).
Для пациенток с УГИ было характерно развитие полипов уретры в более молодом возрасте, при этом заболевание носило длительный характер: в 1-й группе у 63% женщин длительность заболевания составила от 3,1 до 5,0 лет, во 2-й – в абсолютном большинстве (83%) случаев – от 6 мес до 3 лет. После проведенного ранее хирургического лечения регистрировались более частые рецидивы полипов уретры (39 против 30% во 2-й группе), которые наблюдались в течение всего периода заболевания (от года до 5 лет). В отсутствие УГИ рецидивы, как правило, наблюдались в более поздние сроки (от 3 до 5 лет).
В анамнезе у пациенток 1-й группы чаще отмечались хронические воспалительные заболевания женской половой сферы и мочевыводящей системы, в том числе почти в 2 раза чаще имелись указания на ранее перенесенную УГИ. Для пациенток 2-й группы более характерным было развитие полипа уретры после гинекологических операций, а также в предклимактерический период и при менопаузе (см. таблицу). В то же время у 44% пациенток 1-й группы и 70% – 2-й исследования по выявлению УГИ не проводились либо больные не могли указать вид ранее перенесенной инфекции.
 По данным культурального исследования, наиболее распространенным инфекционным агентом у пациенток с полипами наружного отверстия уретры оказалась U. urealyticum – она была выявлена в 100% наблюдений 1-й группы, в том числе в 70% в виде моноинфекции. Из них в 53,3% случаев U. urealyticum была диагностирована в клинически значимой концентрации (более 106 КОЕ/мл), в остальных зафиксировано бактерионосительство в концентрации 104 КОЕ/мл и ниже. В 30% случаев отмечены ассоциации U. urealyticum с Ch. trachomatis (18,9%) и Ch. trachomatis+T. vaginalis (11,1% наблюдений).
По данным культурального исследования, наиболее распространенным инфекционным агентом у пациенток с полипами наружного отверстия уретры оказалась U. urealyticum – она была выявлена в 100% наблюдений 1-й группы, в том числе в 70% в виде моноинфекции. Из них в 53,3% случаев U. urealyticum была диагностирована в клинически значимой концентрации (более 106 КОЕ/мл), в остальных зафиксировано бактерионосительство в концентрации 104 КОЕ/мл и ниже. В 30% случаев отмечены ассоциации U. urealyticum с Ch. trachomatis (18,9%) и Ch. trachomatis+T. vaginalis (11,1% наблюдений).
По данным ПЦР, U. urealyticum в виде моноинфекции наблюдалась у 70% пациенток, а ее ассоциации с Ch. trachomatis, T. vaginalis и M. genitalium – в 13,3, 7,8 и 8,9% наблюдений соответственно.
Уровень ИЛ-1ß в сыворотке крови пациенток обеих групп статистически значимо превышал показатели здоровых доноров, достигая максимальных значений в 1-й группе, где он был в 2,7 раза выше, чем в контроле, и на 12,2 % выше, чем у пациенток без УГИ (см. таблицу). Содержание ФНОα в 1-й группе также достоверно превышало контрольные значения и показатели 2-й группы (в 2,7 и 1,7 раза соответственно). В то же время содержание противовоспалительного цитокина ИЛ-4 было максимальным в сыворотке крови больных 2-й группы, где оно в 2,2 и 1,4 раза превышало показатели нормы (контроль) и 1-й группы.
Индекс ФНОα/ИЛ-4 у больных 1-й группы превышал контрольное значение на 59% (p< 0,05), у пациенток 2-й группы достоверно снижен по сравнению с контролем и 1-й группой на 30,7 и 41 % соответственно.
Таким образом, у пациенток 1-й группы наблюдалось более высокое содержание провоспалительных цитокинов ИЛ-1ß и ФНО-α в сыворотке крови, а также более высокое значение индекса соотношения про- и противовоспалительных цитокинов, что стало свидетельством выраженности воспалительного процесса в полипе уретры при наличии УГИ.
При оценке общего состояния микроциркуляции методом ЛДФ у всех пациенток в области полипа уретры зарегистрированы разнонаправленные изменения базального кровотока и амплитудно-частотного спектра колебаний.
Анализ ЛДФ-граммы и амплитудно-частотной гистограммы позволил выявить два основных гемодинамических типа микроциркуляции: гиперемический и застойный.
Значительная выраженность воспалительного процесса в полипе на фоне УГИ (подтвержденная клинико-иммунологическими данными) может объяснять относительно высокую долю нарушений гиперемического типа в полипах 1-й группы наблюдений, а также вытекающую отсюда разницу средних показателей. Однако значительный разброс индивидуальных значений указывает на то, что воспаление – это лишь один из факторов полипогенеза.
В ходе операции и раннего послеоперационного периода у пациенток 1А-подгруппы и 2-й группы осложнений не наблюдалось. У пациенток 1Б-подгруппы наблюдались различные осложнения в раннем и позднем послеоперационном периоде: в 5 случаях образовались подслизистые гематомы различного размера, консервативно купированные; в 10 наблюдениях через 6 мес были диагностированы рецидивные полипы уретры с такими же клиническими проявлениями, как и перед первым этапом лечения. Все пациентки с рецидивными полипами были вновь обследованы по рекомендованной схеме – у 6 из них выявлена U. urealyticum в клинически значимой концентрации 106 КОЕ/мл, у 4 – носительство того же возбудителя (менее 104 КОЕ/мл). Всем пациенткам с рецидивными полипами проведено лечение по ранее предложенной схеме. При обследовании через 6 мес рецидивов заболевания не обнаружено.
При светооптическом исследовании патоморфологическая картина полипа уретры у пациенток 1-й и 2-й групп определена стереотипными перестройками основных структурных компонентов слизистой оболочки, входящих в состав фиброэпителиально-сосудистого образования, однако степень выраженности таких изменений в каждом случае существенно разтличалась.
Несмотря на расположение полипов в зоне многослойного плоского неороговевающего эпителия, характерного для дистальной части уретры, эпителиальная выстилка образования почти всегда включала значительные участки переходного эпителия, что может косвенно указывать на роль частичной эктропии слизистой оболочки уретры как одной из предпосылок полипоидного роста.
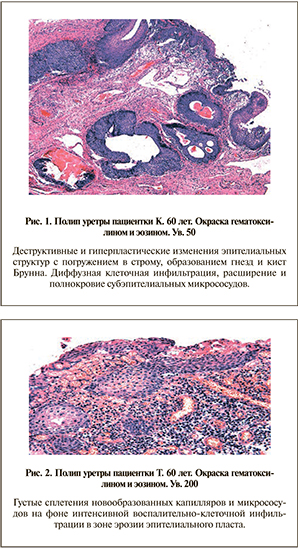
В большинстве случаев эпителиальный покров носил смешанный характер – на протяжении одного гистологического среза определены различные структуры эпителия: переходный с разным числом клеточных слоев, многослойный цилиндрический и многослойный плоский. Эпителий отличался выраженной тенденцией к гиперплазии и плоскоклеточной метаплазии, образованию складок, инвагинации или погружению в строму с формированием гнезд Брунна (54% случаев), представляющих собой четко очерченные пролифераты переходного эпителия в толще собственной пластинки слизистой оболочки (рис. 1). Нередко внутри гнезд Брунна формировался центральный просвет, окруженный слоем призматических клеток и различным числом слоев резидуального уротелия – картина, отражающая умеренную железистую метаплазию и описываемая в зарубежной литературе термином «гландулярный уретрит типичного типа» (в отличие от более выраженной метаплазии кишечного типа) [9].
В обнаженных фрагментах субэпителиальной стромы на фоне интенсивного воспаления наблюдались признаки формирования грануляционной ткани – густые сплетения новообразованных капилляров и микрососудов, пролиферация веретеновидных миофибробластоподобных клеток. Последняя, однако, не ограничивалась зонами грануляций. При анализе полутонких срезов массивные пролифераты округлых веретеновидных клеток обнаруживались субэпителиально в зонах гиперплазии и плоскоклеточной метаплазии эпителиального пласта (рис. 2).
Электронно-микроскопические характеристики эпителиоцитов определялись их принадлежностью к контретному участку смешанной эпителиальной выстилки, а также локальной выраженностью гиперпластических и дистрофических реакций.
 При сохранении общей структуры переходный эпителий представлен умеренно анизоморфными клетками с эухромными ядрами, демонстрирующими достаточно высокую биосинтетическую активность. Участки плоскоклеточной метаплазии, как правило, характеризовались выраженной базально- и промежуточноклеточной гиперплазией, среди поверхностных и промежуточных клеток отмечено обилие специализированных контактов в форме десмосом и гемидесмосом. Многие эпителиоциты имели полигональную или вытянутую форму с многочисленными отростками, электронно-плотную цитоплазму с массой тонофиламентов, вакуолизацией цитоплазматической сети, деструкцией крист митохондрий, множественными полиморфными фагосомами. В расширенных интерцеллюлярных пространствах часто обнаруживались лимфоциты с полиморфными цитоплазматическими отростками, а также нейтрофилы.
При сохранении общей структуры переходный эпителий представлен умеренно анизоморфными клетками с эухромными ядрами, демонстрирующими достаточно высокую биосинтетическую активность. Участки плоскоклеточной метаплазии, как правило, характеризовались выраженной базально- и промежуточноклеточной гиперплазией, среди поверхностных и промежуточных клеток отмечено обилие специализированных контактов в форме десмосом и гемидесмосом. Многие эпителиоциты имели полигональную или вытянутую форму с многочисленными отростками, электронно-плотную цитоплазму с массой тонофиламентов, вакуолизацией цитоплазматической сети, деструкцией крист митохондрий, множественными полиморфными фагосомами. В расширенных интерцеллюлярных пространствах часто обнаруживались лимфоциты с полиморфными цитоплазматическими отростками, а также нейтрофилы.
Нарастание дистрофических изменений находило отражение в резком усилении полиморфизма ультраструктурной организации, в различной степени выраженных процессах аутофагии и цитодеструкции. В цитоплазме эпителиоцитов из зон переходного и метаплазированного эпителия формировались гетерогенные вторичные лизосомы и миелиноподобные тельца, а также полиморфные вакуоли, отражающие процесс дегрануляции и деструкции элементов гранулярной цитоплазматической сети; признаки снижения белоксинтезирующей функции сочетались с дегенерацией митохондрий. Определенное число эпителиоцитов, практически лишенных микроворсинок, имели электронно-плотную цитоплазму, в которой были плохо различимы цитоплазматические органеллы.
В ряде наблюдений (в том числе 2 случаях с отрицательными результатами ПЦР и культурального исследования) в плазматических клетках и фибробластах обнаружены одиночные микоплазмоподобные тельца и их колонии. Микроорганизмы имели вид округлой или овальной вакуоли с хлопьевидным осмиофильным содержимым варьирующей электронной плотности. Они свободно располагались в цитоплазматическом матриксе или были приурочены к канальцам перинуклеарной гранулярной цитоплазматической сети. В инфицированных плазматических клетках был значительно редуцирован белоксинтезирующий компартмент, мембраны митохондрий вакуолизированы — плазмоциты утрачивали специфические ультраструктурные особенности, как правило, не подвергаясь цитодеструкции (рис. 3).
Сравнительный анализ структурных особенностей полипов уретры показал, что вне зависимости от наличия диагностированной урогенитальной инфекции основными элементами патоморфологической картины являлись гиперплазия эпителиальных структур, гиперваскуляризация и воспалительно-клеточная инфильтрация стромы. На основании преобладания одного из этих компонентов описано три гистологических варианта полипа (карункула) уретры: папилломатозный, ангиоматозный и грануломатозный; некоторые авторы считают, что это разделение не имеет клинического значения [6].
В нашем исследовании зачастую было сложно выделить один ведущий признак в смешанной картине: интенсивное воспаление (69% случаев), как правило, сочеталось с реактивной гиперплазией и/или деструктивными изменениями эпителия и реакцией субэпителиального микроциркуляторного русла. Лишь в единичных (4%) наблюдениях образование напоминало типичные фиброэпителиальные полипы (врожденные полипы уретры) с тонкой ножкой, фиброваскулярной стромой, покрытые уротелием или плоским эпителием. Однако и в этих случаях степень клеточной инфильтрации и реактивных изменений эпителиальных структур была выше, чем в имеющихся описаниях [3, 4]. По мнению некоторых авторов, именно локальное воспаление (первичное или вторичное) и нарушения гемоциркуляции могут играть ведущую роль в патоморфогенезе полипоидных образований уретры [7].
Таким образом, патоморфологический анализ 150 наблюдений полипов наружного отверстия уретры у женщин показал, что в абсолютном большинстве случаев они представляли собой разновидности так называемых карункулов уретры – доброкачественных воспалительно-фиброзно-сосудистых полипоидных образований неясной этиологии [5, 8]. Различная роль сосудистого или воспалительного компонента может быть обусловлена преобладанием различных факторов полипогенеза при формировании так называемых истинных (ангиоматозных) и грануломатозных карункулов уретры.
Обсуждения. Структурный фенотип полипов наружного отверстия уретры во всех случаях имеет смешанный характер. Его основу составляют гетерогенные изменения эпителия (гиперплазия, метаплазия, дистрофия, эрозии), отек и воспалительно-клеточная инфильтрация стромы с участием нейтрофилов, образованием лимфоидных фолликулов и реакцией субэпителиального микроциркуляторного русла, расширение сосудов венозного сплетения собственной пластинки слизистой оболочки, очаговые и диффузные фиброзные изменения.
Эпителий полипа уретры характеризуется выраженной тенденцией к гиперплазии с формированием инвагинатов и псевдожелезистых структур.
В участках его дегенеративных изменений в субэпителиальной строме на фоне массивной клеточной инфильтрации значительно возрастает число полнокровных микрососудов, наблюдаются скопления веретеновидных клеток с ультраструктурными признаками миофибробластов, пролифераты которых распространяются далеко за пределы очагов грануляций. Сочетание выраженных гиперпластических реакций эпителиальных структур с явлениями неоангиогенеза и пролиферацией миофибробластов свидетельствует о ключевом значении процессов дисрегенераторной гиперплазии в механизмах полипоидного роста.
Преобладание сосудистого компонента может быть обусловлено предпосылками формирования «истинного» карункула – дисгормональных изменений урогенитальной зоны с частичной эктропией слизистой оболочки уретры [6], периуретрального фиброза с констрикцией кавернозных элементов в субуретральной строме и локальной сосудистой эктазией. Умеренные деструктивные и реактивные изменения эпителия, воспалительная реакция в этих случаях, вероятно, развиваются позже и связаны с ишемией, травматизацией и другими факторами. Нарушения венозного оттока могут усиливаться вследствие нарастания фиброзных изменений, в первую очередь в области ножки полипа, и приводить к развитию застойного типа микроциркуляторных расстройств, более характерного для «неинфекционных» полипов (2-я группа).
Присоединение инфекции или развитие полипа на ее фоне, очевидно, обусловливает увеличение выраженности воспалительной реакции (грануломатозного компонента) c усилением притока крови в микроциркуляторное русло, значительным повышением числа функционирующих капилляров, расширением микрососудов, повышением проницаемости сосудистой стенки, активацией неоангиогенеза. Это находит отражение в относительном преобладании гиперемической формы расстройств микроциркуляции в 1-й группе наблюдений.
Существенное значение в механизмах полипоидного роста могут иметь взаимодействия между эпителием и миофибробластами – клетками, играющими важную роль в органогенезе слизистых оболочек, синтезируюшими комплекс паракринных регуляторов, стимулирующих реституцию и пролиферацию эпителия, процессы ангиогенеза [10, 11]. Массивная пролиферация миофибробластов в ткани полипа (в ответ на гипоксию и ростовые факторы, синтезируемые клетками воспалительного инфильтрата и эпителиоцитами), а также их сохранение после завершения репарации могут отражать патологический ответ на повреждение, при котором подавляется нормальный апоптоз клеток и развивается дисрегенераторная гиперплазия слизистой оболочки [12].
Ответ на вопрос, что именно нарушает нормальный репаративный процесс и угнетает апоптоз миофибробластов, пока не найден. Известно, что микроорганизмы, особенно те из них, которые способны к внутриклеточному персистированию, могут модулировать значимые функции клеточных популяций макроорганизма, в том числе иммунные и воспалительные реакции, дифференцировку, клеточную гибель [13]. В этом аспекте представляет интерес высокая выявляемость уреаплазм при полипах уретры, а также обнаружение микоплазмоподобных телец в мононуклеарных клетках соединительной ткани (плазмоцитах и фибробластах), в том числе в случаях с отрицательными результатами ПЦР.
Поскольку наличие инфекционно-воспалительного фактора в патоморфогенезе полипоидных образований уретры у пациенток 1-й группы приводит к повышению частоты рецидивов образования после его удаления, оптимальным подходом к лечению полипов наружного отверстия уретры у женщин является проведение оперативного лечения на фоне предварительной этиотропной антибактериальной терапии.
Заключение. Таким образом, наиболее распространенным инфекционным агентом для пациенток с полипами уретры служит U. urealyticum, выявленная в 100% наблюдений в 1-й группе, в том числе в 70% случаев в виде моноинфекции, и в 53,3% – в клинически значимой концентрации (>106 КОЕ/мл). В 30% случаев отмечены ассоциации с Ch. trachomatis, T. vaginalis и M. genitalium. Обнаружение при ультраструктурном исследовании микоплазмоподобных телец в мононуклеарных клетках соединительной ткани, а также вирусных частиц в эпителиоцитах, в том числе в случаях с отрицательными результатами ПЦР, указывает на возможность скрытой инфекции.
У всех пациенток в области полипа уретры зарегистрированы разнонаправленные изменения базального кровотока и амплитудно-частотного спектра колебаний. Повышение среднего потока крови, более выраженное у пациенток 1-й группы, сопровождается нарушением соотношения между активными и пассивными механизмами модуляции кровотока, а также существенным снижением индекса флаксмоций, отражающего эффективность регуляции микроциркуляции.
При наличии УГИ у пациенток с полипами уретры доминирует воспалительный характер симптомов, наблюдается достоверное повышение уровня провоспалительных цитокинов ИЛ-1ß и ФНОα в сыворотке крови, а также более высокое значение индекса соотношения про- и противовоспалительных цитокинов. Интенсивная воспалительная реакция приводит к увеличению относительной площади субэпителиального микрососудистого русла и клеточных элементов собственной пластинки слизистой оболочки, а также к относительному преобладанию гиперемической формы расстройств микроциркуляции по данным ЛДФ.
Высокая роль инфекционного-воспалительного фактора в патоморфогенезе полипоидных образований уретры у пациенток 1-й группы ассоциирована с повышением частоты рецидивов после хирургической резекции, что указывает на целесообразность предварительной этиотропной антибактериальной терапии.



