Эректильная дисфункция (ЭД) – это полиэтиологическое состояние, в генезе которого выделяют физиологические и психосоциальные аспекты [1, 2]. В России ЭД выявляется у трети мужчин после 40 лет. Известно, что ЭД имеет сосудистый генез в 70–80% наблюдений и бывает связанной либо с уменьшением притока артериальной крови к кавернозным телам, либо с увеличением венозного оттока [3–8].
Одним из наиболее известных методов лечения ЭД является циклически создаваемое локальное отрицательное давление. Считается, что современный вакуумный эректор для индивидуального пользования изобрел G. Osbon [9], принцип работы аппарата до сих пор остался неизменным, предлагаются лишь различные варианты конструкции.
Позднее рядом специалистов было предложено освечивать половой член через прозрачную колбу одновременно с разрежением [10–12]. Такое сочетание известно как фотовакуумный метод лечения больных ЭД, поскольку до недавнего времени во всех серийно выпускаемых комплексах применяли исключительно светоизлучающие диоды и лишь в единичных клинических исследованиях применяли низкоинтенсивное лазерное излучение (НИЛИ) с одной длиной волны [13, 14].
 Принципиально новым этапом развития известного метода лазерно-вакуумной терапии (ЛВТ) [15] стал предложенный и апробированный уникальный по своей эффективности метод локального отрицательного давления в сочетании с лазерным освечиванием (ЛЛОД) [16–18], разработанный 10 лет назад группой специалистов на кафедре урологии и оперативной нефрологии РНИМУ им. Н. И. Пирогова под руководством члена-корреспондента РАМН, доктора медицинских наук, профессора Е. Б. Мазо, который отличается от условных аналогов использованием исключительно лазерных источников света, а именно:
Принципиально новым этапом развития известного метода лазерно-вакуумной терапии (ЛВТ) [15] стал предложенный и апробированный уникальный по своей эффективности метод локального отрицательного давления в сочетании с лазерным освечиванием (ЛЛОД) [16–18], разработанный 10 лет назад группой специалистов на кафедре урологии и оперативной нефрологии РНИМУ им. Н. И. Пирогова под руководством члена-корреспондента РАМН, доктора медицинских наук, профессора Е. Б. Мазо, который отличается от условных аналогов использованием исключительно лазерных источников света, а именно:
- наличием биомодулированного (БИО) режима модуляции; эффективным распределением времени и периодичности воздействия (с учетом биоритма 100 с распространения волн Ca2+);
- выбором оптимальных длин волн лазерного излучения и режимов работы лазеров;
- оптимизацией матричной конструкции распределения лазерных диодов.
Перед обоснованием параметров методики и ее принципов напомним кратко, в чем она заключается. Последовательность выполнения процедуры:
- При работе в биомодулированном режиме подключить блок Матрикс-БИО в соответствии с его инструкцией по эксплуатации или включить режим на блоке ЛТА Лазмик-БИО. На лазерной излучающей головке нажать кнопку МОД (должен загореться светодиод). Лазерно-вакуумную терапию допускается проводить и без использования режима БИО, но с модуляцией НИЛИ постоянной частотой. В этом случае на базовом блоке для канала 1 (красные непрерывные лазеры) устанавливается частота 40 Гц. В любом случае мощность излучения лазеров максимальная, она не регули-руется.
- Для канала 2 (импульсные ИК-лазеры) устанавливается частота 300–600 Гц (в биомодулированном режиме) или 40 Гц (без подключения режима БИО), мощность также максимальная.
- Циклы повторяются с периодичностью (полупериодом) 1,5 мин. Соответственно, подключаются и каналы (лазеры) в следующей последовательности:
- 1,5 мин – разрежение, включен канал 1 (красные лазеры, 635 нм);
- 1,5 мин — перерыв, все лазеры выключены;
- 1,5 мин — разрежение, включен канал 2 (импульсные ИК-лазеры, 904 нм);
- 1,5 мин — перерыв, все лазеры выключены;
- 1,5 мин — разрежение, включен канал 1 (красные лазеры, 635 нм), и т.д.
- Лазеры включаются не более чем на 12 мин за сеанс (4 цикла), т.е. по 1–2 раза каждый.
Обоснование методики ЛЛОД
Почему в данной методике выбраны определенные значения мощности и длины волны НИЛИ, времени экспозиции или величины разрежения (отрицательного давления)?
 Для начала в очередной раз обратим внимание на то, что необходимо использовать только лазерные диоды. В этом заключается существенное и принципиальное отличие ЛЛОД от фототерапевтического воздействия, совмещенного с созданием отрицательного давления в области полового члена. Основная причина применения конкретно лазерных источников заключается в том, что именно когерентный и монохроматичный свет наиболее эффективен в инициировании Са2+-зависимых процессов на всех уровнях регулирования физиологических механизмов, в том числе и эрекции [18].
Для начала в очередной раз обратим внимание на то, что необходимо использовать только лазерные диоды. В этом заключается существенное и принципиальное отличие ЛЛОД от фототерапевтического воздействия, совмещенного с созданием отрицательного давления в области полового члена. Основная причина применения конкретно лазерных источников заключается в том, что именно когерентный и монохроматичный свет наиболее эффективен в инициировании Са2+-зависимых процессов на всех уровнях регулирования физиологических механизмов, в том числе и эрекции [18].
Методика ЛЛОД служит сочетанным физиотерапевтическим методом, направленным в первую очередь на восстановление местных физиологических механизмов регулирования, нарушения которых могут лежать в основе развития ЭД. Недостаточность веноокклюзивного механизма, одного из основных механизмов возникновения ЭД, в свою очередь также может быть вызвана рядом своих причин. Цель и задача оптимизации метода состоят именно в том, чтобы максимально эффективно воздействовать на большую часть звеньев патогенеза заболевания.
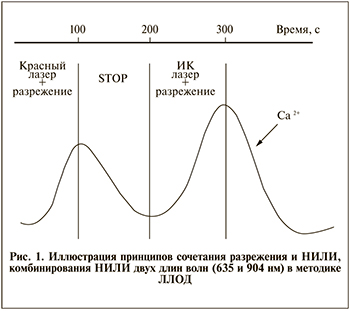
На рис. 1. схематично представлены принципы, лежащие в основе методики. Из диаграммы видно, что первое (100 с) разрежение совмещено по времени с воздействием непрерывными (модуляция постоянной частотой или в режиме БИО) лазерами. Затем следует перерыв также в 100 с и следующее разрежение (опять 100 с), которое совмещается уже с работой импульсных ИК-лазеров. Такая периодичность связана с полупериодом внутриклеточного распространения Ca2+ [18].
Выбор различных длин волн НИЛИ связан с активацией различных внутриклеточных депо кальция с целью высвобождения как можно большего количества ионов. Дело в том, что лазерный свет с разной длиной волны поглощается разными внутриклеточными компонентами, следовательно, возможна активация различных внутриклеточных пространственно разнесенных депо кальция, что вызывает в 2 раза большее увеличение концентрации свободного Ca2+ в цитозоле. В итоге эффективность лазерного воздействия также значительно возрастает.
С другой стороны, изменения, происходящие в гладкомышечных клетках сосудов после освечивания НИЛИ, приводят к заметному увеличению кровотока артериол. При этом в начальной фазе происходит высвобождение NO, затем уменьшение концентрации Ca2+ [19], т.е. лазерный свет координирует фазность механизмов регулирования состояния сосудистого русла.
Тумесценция полового члена обеспечивается в основном симпатическим отделом вегетативной нервной системы [20], непосредственную активацию которой через различные механизмы успешно осуществляет НИЛИ [18].
Артериодилатирующий эффект НИЛИ, например, за счет активации Са2+-зависимого высвобождения NO играет важную роль в обеспечении естественной физиологии эрекции. Более того, в результате периодического проведения процедур формируется нормальный механизм физиологического регулирования этого процесса, обеспечивающий его стабильное функционирование в течение длительного времени уже без участия физических факторов.
Известна существенная роль в обеспечении полноценной эрекции простагландинов и системы циклических нуклеотидов [21], активность которых регулируется НИЛИ.
Понять одновременно значение предельной величины значений отрицательного давления и обоснованность частоты модуляции или повторения импульсов 40 Гц позволяют работы, посвященные изучению механических колебаний и резонанса [22, 23].
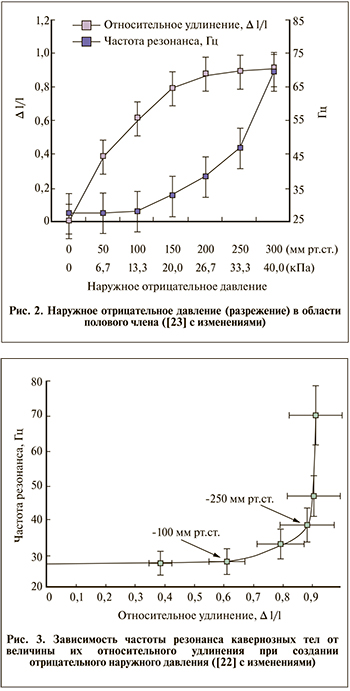
У мужчин, предъявлявших жалобы на ЭД, была исследована зависимость частоты резонанса и размеров кавернозных тел от величины отрицательного давления воздуха внутри герметичной вакуумной насадки, в которой располагался исследуемый орган [22]. Показано (рис. 2, 3), что частота резонанса кавернозных тел возрастает с увеличением объема лакунарной крови и давления на стенки лакун. Наиболее резкое возрастание упругости и частоты резонанса органа наблюдается после того, как размеры кавернозных тел достигают своего верхнего предела, а частота резонанса достигает 40 Гц.
Из графиков становится понятно, почему недопустимо повышать разрежение (отрицательное давление) до 30 кПа и более. На них были добавлены единицы измерения по ГОСТ 8.417-2002 [24], но не только из-за желания выполнять требования закона (хотя это также необходимо). В оригинале использованы внесистемные единицы (мм рт. ст.), по вполне понятным причинам все привыкли измерять артериальное давление именно в таких единицах, в методике ЛЛОД все значения разрежения указаны в кПа.
Оптимальное время действия фактора разрежения определяется скоростью самого процесса эрекции, которое составляет порядка 40–50 с [25].
Рост объема и сравнительно плавное увеличение частоты резонанса органа от 27 до 40 Гц связаны с постепенным растяжением гладких мышц и эластичных волокон ткани, а прекращение роста объема и резкое возрастание частоты резонанса выше 40 Гц – с распрямлением и натяжением практически нерастяжимых волокон коллагена. На основании этих результатов А. Б. Тимофеевым [22] предложен критерий для оценки количественного соотношения эластичных и коллагеновых волокон в ткани: чем меньше величина относительной деформации ткани, при которой частота ее резонанса достигает 40 Гц, тем больше в ткани содержится коллагена относительно эластичных структур. С помощью этого способа можно определить наличие фиброза кавернозных тел, являющегося одной из основных причин нарушения эректильной функции органической природы. Частота резонанса также может служить объективным количественным показателем полноценности эрекции, вызванной диагностической инъекцией в кавернозное тело сосудорасширяющего препарата. Мы же предложили воздействовать в момент максимального разрежения НИЛИ, модулированным частотой 40 Гц, что оказалось эффективным [26].
 Во время эрекции объем крови в кавернозных телах возрастает в 8–10 раз, а систолическое давление увеличивается более чем в 2 раза, лакуны расширяются, трабекулы растягиваются [25, 27]. Следовательно, в процессе ЛЛОД кровь подвергается эффективному воздействию лазерного света, чем обеспечивается весь комплекс ответных реакций организма, характерных для лазерного освечивания крови. ЛЛОД можно считать наилучшим вариантом также и неинвазивного лазерного освечивания крови (НЛОК), за счет чего обеспечивается решение комплекса проблем, связанных с сопутствующими заболеваниями пациентов вследствие улучшения реологических свойств крови и трофического обеспечения биологических тканей. На двойной эффект применения методики обратили внимание достаточно давно [28, 29], но исследований в этом направлении проведено явно недостаточно. К сожалению, как самостоятельная разновидность НЛОК метод не может быть реализован для всех групп пациентов и нашел свое применение только среди больных ЭД. При этом урологам, разумеется, с привлечением специалистов других профилей необходимо обращать внимание также на сопутствующие заболевания у пациентов и динамику общего состояния в процессе проведения ЛЛОД.
Во время эрекции объем крови в кавернозных телах возрастает в 8–10 раз, а систолическое давление увеличивается более чем в 2 раза, лакуны расширяются, трабекулы растягиваются [25, 27]. Следовательно, в процессе ЛЛОД кровь подвергается эффективному воздействию лазерного света, чем обеспечивается весь комплекс ответных реакций организма, характерных для лазерного освечивания крови. ЛЛОД можно считать наилучшим вариантом также и неинвазивного лазерного освечивания крови (НЛОК), за счет чего обеспечивается решение комплекса проблем, связанных с сопутствующими заболеваниями пациентов вследствие улучшения реологических свойств крови и трофического обеспечения биологических тканей. На двойной эффект применения методики обратили внимание достаточно давно [28, 29], но исследований в этом направлении проведено явно недостаточно. К сожалению, как самостоятельная разновидность НЛОК метод не может быть реализован для всех групп пациентов и нашел свое применение только среди больных ЭД. При этом урологам, разумеется, с привлечением специалистов других профилей необходимо обращать внимание также на сопутствующие заболевания у пациентов и динамику общего состояния в процессе проведения ЛЛОД.
Высокая эффективность методики подтверждена многолетним опытом ее применения в сотнях медицинских центров разных стран мира. Целью настоящего исследования была оценка результатов применения оптимизированной методики у мужчин с васкулогенной ЭД и доказанным снижением артериального притока в сосудах полового члена.
Материалы и методы. С марта 2007 по июнь 2012 г. в исследовании приняли участие 62 пациента, предъявивших жалобы на нестойкую, непродолжительную и исчезающую во время полового акта эрекцию. Степень тяжести ЭД варьировалась от легкой до тяжелой (оценка эректильной функции по шкале МИЭФ от 11 до 25 баллов). Возраст пациентов колебался от 28 до 64 лет (средний возраст – 47,3 года).
Для участия в исследовании отбирали пациентов со снижением артериального притока в сосудах полового члена по данным фармакодопплерографии сосудов полового члена (ФДСПЧ).
Критерии исключения: возраст до 25 лет (кавернозная сосудистая недостаточность очень редко наблюдается у мужчин в этом возрасте) и старше 75 лет (предыдущий опыт свидетельствует об очень низком комплаенсе пациентов этой возрастной группы); нейрогенная и гормональная ЭД, заболевания и патологические состояния, являющиеся показанием к оперативному лечению ЭД, в том числе патологический венозный сброс, болезнь Пейрони и кавернозный фиброз; наличие неконтролируемой артериальной гипертензии (не отвечающие на антигипертензивные препараты); нарушение функции почек (креатинин менее 110 ммоль/л); сердечная недостаточность (с низкой фракцией выброса); прием диуретиков; перенесенный инфаркт миокарда или инсульт в течение 4 нед до начала исследования; повышенная чувствительность к ингибиторам АПФ или блокаторам кальциевых каналов; злокачественная опухоль в течение последних 5 лет; наличие какой-либо зависимости (наркотики, препараты и др.), что могло повлиять на возможность завершения исследования.
При включении пациентов в исследование проводили сбор анамнеза, осмотр, ФДСПЧ [30], оценку средних значений постокклюзионных изменений диаметра плечевых артерий с целью исследования эндотелиальной функции. Кроме того, все пациенты заполняли опросник МИЭФ.
Обследование включило общий анализ крови, мочи, оценку функции печени и почек (билирубин, трансаминазы, γ-глутаминтранспептидаза, амилаза, белковые фракции, мочевина, креатинин, проба Реберга), гормональные исследования (тестостерон и его фракции для исключения гипоандрогенемии; по показаниям — лютеинизирующий и фолликулостимулирующий гормоны, гормоны щитовидной железы [тиреотропный гормон] и надпочечников [ДГЭАс, кортизол, альдостерон], пролактин); оценку содержания глюкозы в крови, гликозилированного гемоглобина, нагрузочные пробы; обследование предстательной железы (трансректальное УЗИ, простатспецифический антиген, микроскопическое исследование секрета простаты).
При выполнении ФДСПЧ измеряли следующие показатели: систолическую линейную скорость кровотока (Vsis); диастолическую линейную скорость кровотока (Vdias); индекс резистентности (IR); отношение линейной скорости кровотока в систолу к линейной скорости кровотока в диастолу (SD); площадь кавернозных тел (Scav).
Исследования проводили до и после фармакологической нагрузки. В качестве вазоактивного препарата использовали «Каверджект». Качество эрекции оценивали по шкале Юнема (1998). Результаты теста расценивали как положительные при достижении полной ригидной эрекции (E5), сомнительные — при полной тумесценции с частичной ригидностью (E3–E4), отрицательные — при неполной тумесценции (E1–E2). Балл вычисляется в зависимости от фазы эрекции и времени ее наступления. При достижении максимальной фазы эрекции меньше чем за 10 мин от начала введения препарата определяемый балл был выше (максимальная оценка 10 баллов). Последние данные литературы [31] свидетельствуют о том, что признаком снижения артериального притока служит показатель пиковой систолической скорости (ПСС) кровотока кавернозных артерий выше 25 мл/с на фоне фармакостимулированной эрекции путем интракавернозного введения 10 мкг алпростадила.

При выполнении УЗИ посткомпрессионных изменений диаметра плечевой артерии в положении больного лежа на спине пять раз оценивали диаметр плечевой артерии как расстояние между противоположными стенками сосуда в области локтевой ямки, место исследования отмечали. Для дальнейших расчетов применяли средний показатель. После этого измеряли артериальное давление на исследуемой руке, накачивали манжету до значений, превышающих показатели систолического артериального давления на 50 мм рт. ст., и оставляли на 5 мин. В период с 30-й по 90-ю секунду после устранения компрессии повторно оценивали диаметр плечевой артерии. Увеличение диаметра рассчитывали как процентное отношение разности между посткомпрессионным и исходным диаметром к последнему. Эндотелиальную дисфункцию диагностировали при увеличении диаметра плечевой артерии менее чем на 15%.
Все пациенты были разделены на 3 группы в зависимости от проведенного лечения. В 1-й группе (n=20) пациенты получали ингибитор ФДЭ-5 (сиалис) в дозе 5 мг через день в течение 12 нед в виде монотерапии. Во 2-й группе (n=20) использовали комбинированное лечение сиалисом в сочетании с курсом терапии методом ЛЛОД. В 3-й группе (n=22) применяли курс ЛЛОД в виде монотерапии. Переносимость и безопасность терапии были оценены как отличные. За время исследования не было зафиксировано ни одного нежелательного побочного эффекта по оценке как больных, так и врача.
Критерием терапевтической эффективности проводимого лечения стала динамика качества эрекции на основании показателей шкалы МИЭФ и данных фармакодопплерографии сосудов полового члена.
ЛЛОД проводили аппаратами Матрикс-Уролог (лазеры) и Матрикс-ВМ (разрежение). Процедуры начинали с давления 20 кПа, постепенно увеличивая или уменьшая в зависимости от ощущений больного. Лечебные сеансы проводили под контролем визуального наблюдения и словесного контакта врача с пациентом в пределах максимального понижения давления до 25–30 кПа. Курс лечения включал в среднем 12–15 (до 20) сеансов. Первые 4–5 сеансов проводили ежедневно, остальные – с перерывами в 1–2 дня (в среднем 3 раза в неделю). Лазерное воздействие осуществляли в режиме БИО.
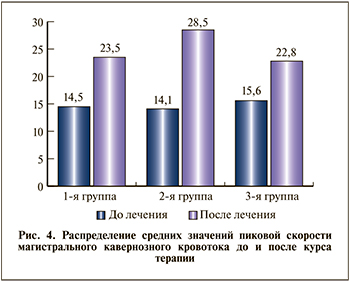
Результаты и обсуждение. При оценке распределения средних значений пиковой скорости кровотока в глубокой кавернозной артерии (Vsis) было отмечено достоверное увеличение пиковой скорости кровотока после курса терапии во всех трех группах (рис. 4).
Улучшение эректильной функции наблюдали во всех группах, при этом по шкале МИЭФ показатель эректильной функции в 1-й группе увеличился в среднем на 22,3±0,05%, во 2-й — на 34±1,5%, в 3-й — на 19±1,7%, т.е. наилучшие результаты лечения получены в группе комплексной терапии. Однако, на наш взгляд, показательно, что добавление методики ЛЛОД к ингибитору ФДЭ-5 значимо повышает результативность лечения васкулогенной ЭД, что, очевидно, обусловлено воздействием физических факторов на стабилизацию гемодинамики в магистральных артериях полового члена (табл. 1).
Декомпенсированная ЭД сохранилась у 3 из 19 больных с данной стадией ЭД, что было обусловлено длительным предшествующим сексуальным перерывом (более 7 мес) в анамнезе.
При сопоставлении результатов постокклюзионного изменения диаметра плечевых артерий у одних и тех же пациентов до и после терапии статистически значимой достоверной разницы между группами выявлено не было. В то же время средние значения постокклюзионных изменений диаметра плечевых артерий у пациентов с васкулогенной ЭД до лечения оказались достоверно меньшими по сравнению с соответствующими значениями после курсов терапии. Показательно, что в группе монотерапии ЛЛОД также было отмечено системное увеличение эластичности сосудов после курса терапии на 39,8±1,5%.
В настоящее время считается, что одними из ключевых патогенетических звеньев развития васкулогенной ЭД являются дисфункция эндотелия и гипоксия кавернозной ткани [32, 33]. Кавернозная ткань нуждается в адекватной оксигенации, что обеспечивается развитой системой микроциркуляции. Даже небольшие нарушения микроциркуляторного русла, приводящие к снижению оксигенации, уменьшают активность биохимических процессов синтеза релаксирующих факторов, что может быть причиной ЭД.
Заключение. Комбинированное использование методики ЛЛОД в сочетании с ингибиторами ФДЭ-5 не только является эффективным средством сексуальной адаптации мужчин с васкулогенной ЭД, но и, возможно, открывает новые перспективы в лечении других соматических заболеваний, обусловленных эндотелиальной сосудистой дисфункцией.
Высокая эффективность методики ЛЛОД определяется следующими факторами:
- применяются лазеры, а не другие малоэффективные источники света;
- время действия повышенного и сниженного отрицательного давления задается в 100 с;
- смена длины волны с красного (635 нм) на инфракрасный (904 нм) спектр осуществляется через тот же период (100 с) и проводится синхронно с изменением давления;
- используются импульсные лазеры красного (635 нм) и инфракрасного (904 нм) спектров;
- модуляция НИЛИ осуществляется с частотами 10 Гц (максимальная вазодилатация) и 40 Гц (максимальное высвобождение Ca2+ из внутриклеточного депо и растяжение).
Синхронизация энергетических, спектральных, частотных и временных параметров методики с биоритмами физиологических процессов, происходящих в органе, на который направлено воздействие, и организме человека в целом, позволяет значительно повышать эффективность лечения, получать стабильные и воспроизводимые результаты.


