Введение. Проблема ранних послеоперационных эзофагогастродуоденальных кровотечений (РПЭГДК) в настоящее время актуальна для гериатрической урологии. В частности, это относится к пожилым больным аденомой простаты (АП) после изолированных и симультанных операций [1–7]. Нашими предыдущими исследованиями впервые в отечественной гериатрической урологии показаны роль и значение предоперационной ЭГДС и определения желудочной кислотности в прогнозировании и профилактике РПЭГДК [4–7], так как при их возникновении прооперированный урологический пациент нуждается в ургентной хирургической помощи. Представляется перспективным дальнейшее усовершенствование нашей методики прогнозирования риска и профилактики РПЭГДК с целью улучшения результатов оперативного лечения и качества жизни пожилых и старых пациентов с АП.
 Материалы и методы. В основу работы положены результаты обследования и лечения 1296 пожилых больных АП, которым в период с 1995 по 2014 г. были выполнены изолированная аденомэктомия, трансуретральная резекция простаты (ТУРП) или симультанная операция в условиях Самарского областного клинического госпиталя ветеранов войн. В зависимости от методов предоперационного обследования и временных периодов больные были репрезентативно распределены на 3 группы, сопоставимые по возрасту, тяжести сопутствующей патологии и длительности основного заболевания. У всех больных АП была подтверждена гистологически. Первую группу составили 357 больных (среди них 56 выполнены симультанные операции), прооперированных с 1995 г. по 1-е полугодие 2000 г. Во вторую группу вошли 522 больных (среди них 79 выполнены симультанные операции), прооперированных со 2-го полугодия 2000 г. по 2006 г. В основную группу были включены 417 пациентов (среди них 63 выполнены СО), которых оперировали в течение 2007–2014 гг. Возраст пациентов варьировался от 60 до 89 лет. Из них в возрасте от 60 до 75 лет было 45,7%, от 75 до 89 лет – 54,3%.
Материалы и методы. В основу работы положены результаты обследования и лечения 1296 пожилых больных АП, которым в период с 1995 по 2014 г. были выполнены изолированная аденомэктомия, трансуретральная резекция простаты (ТУРП) или симультанная операция в условиях Самарского областного клинического госпиталя ветеранов войн. В зависимости от методов предоперационного обследования и временных периодов больные были репрезентативно распределены на 3 группы, сопоставимые по возрасту, тяжести сопутствующей патологии и длительности основного заболевания. У всех больных АП была подтверждена гистологически. Первую группу составили 357 больных (среди них 56 выполнены симультанные операции), прооперированных с 1995 г. по 1-е полугодие 2000 г. Во вторую группу вошли 522 больных (среди них 79 выполнены симультанные операции), прооперированных со 2-го полугодия 2000 г. по 2006 г. В основную группу были включены 417 пациентов (среди них 63 выполнены СО), которых оперировали в течение 2007–2014 гг. Возраст пациентов варьировался от 60 до 89 лет. Из них в возрасте от 60 до 75 лет было 45,7%, от 75 до 89 лет – 54,3%.
Группы различались по объему проведенного обследования и лечения. Больным 1-й группы выполнены лишь ЭГДС при наличии в анамнезе язвенной болезни желудка или двенадцатиперстной кишки. Во 2-й группе наряду с ЭГДС проедена эндоскопическая пристеночная рН-метрия четырех функциональных зон (пищевод, тело и антрум желудка, луковица двенадцатиперстной кишки) в 11 точках (рис. 1). Для этого использованы отечественный аппарат АГМ-03 и японские гастроскопы фирмы «Olympus». Оценка результатов эндоскопической пристеночной рН-метрии выполнена по методу [8]. Пациентам 3-й группы выполнили ЭГДС и хромогастроскопию с использованием витального красителя конго-рот. Он реагирует в молекуле соляной кислоты с ионом хлора и меняет свой красный цвет на черный [9, 10]. Полученный результат эндоскопической пристеночной желудочной рН-метрии трактуют как анацидность, гипоацидность, нормоацидность, гиперацидность, а результаты хромогастроскопии — как ахлоргидрия, гипохлоргидрия, нормохлоргидрия, гиперхлоргидрия. Эти термины говорят об идентичном результате измерения желудочной кислотности, указывая при этом на то, каким именно способом ее определяли [8–10].
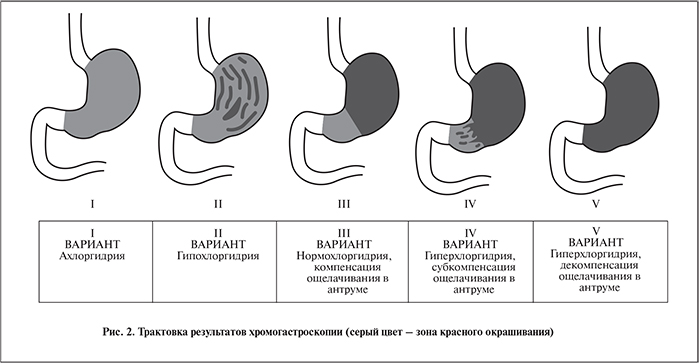
Результаты хромогастроскопии трактуют следующим образом (рис. 2):
- краситель во всех отделах желудка остался красным – ахлоргидрия;
- краситель частично изменил свой цвет на черный в теле желудка, в антруме при этом сохранился красный цвет – гипохлоргидрия;
- цвет красителя в теле желудка изменился на черный, в антруме остался красным – нормохлоргидрия и компенсация ощелачивания в антруме;
- краситель в теле желудка черный, в антруме остались участки и черного, и красного цветов – гиперхлоргидрия и субкомпенсация ощелачивания в антруме;
- слизистая всех отделов желудка окрасилась в черный цвет – гиперхлоргидрия, декомпенсация ощелачивания в антруме.
В предоперационном периоде больным 1-й и 2-й групп с эрозивно-язвенными поражениями верхних отделов ЖКТ провели комплексную антисекреторную терапию Н2-блокаторами и ингибиторами протонной помпы. В 3-й группе к больным по показаниям применили лишь ингибиторы протонной помпы.
При обследовании и хирургическом лечении больных учтены клинические рекомендации Российского общества урологов и Ассоциации медицинских обществ по качеству [11] и рекомендации отечественных и зарубежных специалистов [11–16]. При этом изучили жалобы, анамнез заболевания, физикальные и лабораторные данные (включая концентрацию простатспецифического антигена), провели урофлоуметрию, УЗИ органов брюшной полости и забрюшинного пространства, по показаниям – КТ, рентгенографию органов грудной клетки. Больные консультированы терапевтом, неврологом, хирургом, анестезиологом, а при необходимости и другими специалистами. У каждого больного было выявлено от 2 до 6 сопутствующих заболеваний, которые требовали предоперационной коррекции.

В нашей работе мы использовали более щадящие методы для интраоперационного обезболивания. Так, среди больных 1-й группы под эндотрахеальным наркозом прооперированы 53,4% пациентов, под внутривенной анестезией – 27,1%, под спинальной анестезией – 19,5%, а среди больных 2-й группы – соответственно 42,1, 18 и 39,9%. В 3-й группе под эндотрахеальным наркозом прооперированы 20,6% больных, под спинальной анестезией – 79,4%.
Оперативное лечение всем больным выполнили урологи первой и высшей категорий. Операция включила вазорезекцию с двух сторон и чреспузырную аденомэктомию – одномоментно или в два этапа. Трансуретральная резекция выполнена согласно федеральным рекомендациям [11]. При симультанном варианте дополнительно выполнено одно или два оперативных вмешательства на наружных половых органах или по поводу паховых грыж.

В работе использованы статистические методы описательной статистики, корреляционного анализа; для определения достоверности различий между группами использован критерий Стьюдента.
Результаты. В табл. 1 представлены сравнительные результаты эндоскопической пристеночной желудочной кислотности двумя методами.
 При этом ахлоргидрия (анацидность) выявлена у 7% больных 2-й группы и у 24,6% – 3-й, гипо- и нормохлоргидрия (гипо- и нормоцидность) – у 61 и 23,3% соответственно, гиперхлогидрия (гиперацидность) – у 32 и 52,1% соответственно (p<0,01).
При этом ахлоргидрия (анацидность) выявлена у 7% больных 2-й группы и у 24,6% – 3-й, гипо- и нормохлоргидрия (гипо- и нормоцидность) – у 61 и 23,3% соответственно, гиперхлогидрия (гиперацидность) – у 32 и 52,1% соответственно (p<0,01).
Сравнительная оценка методов определения желудочной кислотности выявила очевидные преимущества хромогастроскопии перед эндоскопической пристеночной желудочной рН-метрией с использованием ацидогастрометра АГМ-03 (табл. 2). Метод оказался простым, быстровыполнимым, высокоточным (p<0,01) и экономически более выгодным.
Источники РПЭГДК и их частота у больных трех групп представлены в табл. 3.
На основании клинико-лабораторно-эндоскопического обследования РПЭГДК в зависимости от объема и интенсивности кровотечения были распределены по степени тяжести на умеренные (17) и массивные (3). Мы согласны с мнением И. И. Басытюка [17], что это позволяет определять тактику лечения – консервативную или оперативную.
Умеренные кровотечения во всех случаях удалось остановить консервативными мерами с использованием медикаментозной терапии (15) и эндоскопического гемостаза (2). Трем больным 1-й группы с массивным кровотечением выполнены следующие операции: гастротомия, прошивание острых кровоточащих язв желудка – 2; пиелодуоденотомия, прошивание задней стенки луковицы ДПК, пилоропластика по Финнею, стволовая ваготомия – 1. Летальных исходов не было.
В третьем периоде нашего исследования по результатам обследования 417 больных 3-й группы нами был разработан принцип, а затем усовершенствованы метод и схема прогнозирования риска РПЭГДК для пожилых пациентов с АП, нуждавшихся в изолированной или симультанной операции. Этот принцип базировался на решении проблемы многокритериальности [18, 19], позволившей разрозненные количественные показатели свести в один обобщенный показатель и выразить его в баллах (табл. 4).
По результатам хромогастроскопии учитена лишь гиперхлоргидрия. С учетом результатов прогнозирования риска РПЭГДК среди 217 пациентов 3-й группы с гиперхлоргидрией нами разработана, затем усовершенствована и апробирована схема дифференцированной профилактики этих кровотечений у больных пожилого и старческого возраста с АП (табл. 5).
По завершении курса предоперационного лечения каждому из этих больных провели повторную ЭГДС и эндоскопическую хромогастроскопию. При этом лишь у 5 (2,3%) больных возникла необходимость в проведении второго курса антисекреторной терапии, так как по результатам контрольной ЭГДС и эндоскопической хромогастроскопии им не удалось купировать эрозивные поражения верхних отделов желудочно-кишечного тракта и гиперхлоргидрию. При повторном обследовании этих больных оказалось, что слизистая оболочка пищевода, желудка и двенадцатиперстной кишки не изменена, а показатели кислотности – на уровне нормо- и гипохлоргидрии. Эти данные определяли возможность выполнения как изолированной, так и симультанной операции.

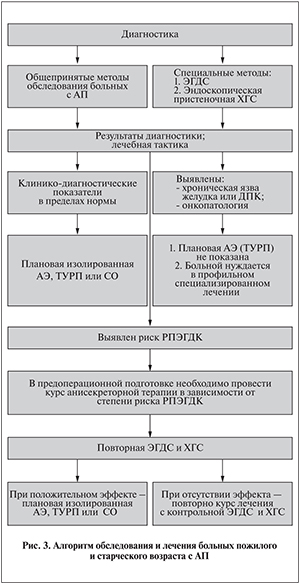
Проведенное исследование позволило усовершенствовать разработанный нами ранее лечебно-диагностический алгоритм у пожилых больных АП (рис. 3), внедрение которого в гериатрическую практику позволит существенно улучшить результаты лечения этой категории пациентов.
Включение в предоперационное обследование наших пациентов ЭГДС позволило с 1995 по 2014 г. выявить среди них 52 человека с язвенной болезнью желудка, 97 – с язвенной болезнью двенадцатиперстной кишки в стадии обострения и 74 – с раком пищевода и желудка. Эти больные были переведены для лечения в профильные специализированные отделения.

Обсуждение. В первый период нашей работы у больных пожилого и старческого возраста с АП после изолированной или симультанной операции в 5,1% клинических наблюдений возникли РПЭГДК. При этом из категории плановых урологических больных они перешли в категорию ургентных хирургических. Во втором периоде нашей работы на основании данных ЭГДС и эндоскопической пристеночной рН-метрии и проведения антисекреторной терапии 32% больных с гиперацидностью удалось снизить частоту РПЭГДК до 0,5% (p<0,01). Сравнительная характеристика эндоскопических методов определения желудочной секреции показала преимущество хромогастроскопии по отношению к методу желудочной рН-метрии с использованием ацидогастрометра «АГМ-03». Приоритет этого метода состоял в точности метода, более высоком уровне показателя гиперхлоргидрии у больных основной группы (соответственно 52,1 и 32%, p<0,01); он оказался легковыполнимым и экономически более выгодным. Дифференцированный подход к прогнозированию риска и профилактике РПЭГДК у больных 3-й группы с применением ингибиторов протонной помпы позволил избежать развития данного осложнения. Профилактика РПЭГДК для этой категории гериатрических больных должна стать такой же обязательной, как предупреждение тромбоэмболических, легочных, сердечно-сосудистых и гнойно-септических осложнений.


