Туберкулез рассматривали как процесс, антагоничный раку, и именно на этом постулате была основана теория БЦЖ-терапии поверхностной карциномы мочевого пузыря. Развитие опухоли в почке, пораженной туберкулезом, считается необычайно редким, практически невозможным процессом с вероятностью 1 случай на 1 млрд [1]. Однако в литературе описан случай повторной гематурии в течение года, по поводу чего была выполнена биопсия почки и по результатам патоморфологического исследования был установлен диагноз туберкулеза и рака почечной лоханки [2].
Сообщалось о двух случаях развития карциномы лоханки почки при наличии туберкулеза в контралатеральной [3]; заболевание было установлено после тщательного обследования по поводу макрогематурии. Была описана серия из 201 случая рака, предшествовавшего туберкулезу [4]. Авторы полагали, что рак развивался первично и в ходе распространения опухоль нарушала целостность мелких туберкулом с персистирующими «спящими» микобактериями, что вызывало их активацию.
В большом популяционном исследовании было показано, что хронический инфекционно-воспалительный процесс в стенке мочевого пузыря вдвое увеличивает риск развития злокачественной опухоли [5].
Описан случай развития аденокарциномы в артифициальном мочевом пузыре через 49 лет после выполнения аугментационной цистопластики по поводу туберкулеза мочевого пузыря. Опухоль поразила кишечный трансплантат с глубоким распространением, впервые проявилась макрогематурией с тампонадой мочевого пузыря [6]. Еще в одном наблюдении опухоль развилась через 41 год после аугментации по поводу туберкулеза мочевого пузыря [7].
Известен также случай нефрогенной аденомы мочевого пузыря, развившейся после перенесенного туберкулеза [8].
Наблюдая за 135 142 больными туберкулезом Тайваня (69% из них были мужчины), исследователи обнаружили достоверно больший риск развития рака уротелия для молодых женщин, больных туберкулезом. Несвоевременная диагностика урогенитального туберкулеза приводит к хронизации инфекционно-воспалительного процесса, избыточному формированию фиброзных тканей, что способствует развитию злокачественной опухоли [9].
В целом у 1,2% больных туберкулезом мочевой системы развилась уротелиальная карцинома, в то время как у лиц, не больных туберкулезом, опухоль была диагностирована в 0,3% случаев (p<0,001).
В литературе есть данные о последовательном развитии туберкулеза женских половых органов и рака [10]. Авторы подчеркивают схожесть симптомов этих заболеваний, что затрудняет дифференциальную диагностику [11–13]. Во время радикальной цистэктомии по поводу рака туберкулез был обнаружен в региональных лимфатических узлах [14].
О возможности лечения поверхностного рака мочевого пузыря инстилляциями вакцины БЦЖ – суть аттенуированные живые микобактерии бычьего вида – хорошо известно, равно как и о потенциальном риске развития туберкулеза вплоть до генерализованных форм после такой терапии [15, 16].
Туберкулез и рак легкого также имеют тесные патогенетические связи. Чаще всего туберкулез предшествует развитию злокачественной опухоли, что позволяет отнести больных длительно существующим или перенесенным в прошлом туберкулезом в группу риска в отношении развития рака легкого. Также установлено, что не только длительно существующий или перенесенный в прошлом туберкулез является фактором риска развития рака легкого, но и рак легкого потенцирует развитие туберкулезного процесса, о чем свидетельствует выявление активных форм туберкулеза в сочетании с раком [17, 18].
Урогенитальный туберкулез и рак органов мочеполовой системы стоят в одном дифференциально-диагностическом ряду, поскольку многие клинические проявления этих заболеваний схожи [19–20]. Изолированный туберкулез придатка яичка диагностируют у 21,5% больных урогенитальным туберкулезом [21]. В литературе описано клиническое наблюдение: у 20-летнего мужчины в течение двух месяцев сформировалась медленнорастущая безболезненная опухоль в мошонке, которую лечащий врач счел злокачественной и запланировал хирургическое вмешательство. Однако в день операции появилась сильная боль и покраснение кожи мошонки; ультразвуковое исследование показало признаки воспаления придатка яичка. Выполнена биопсия, и патоморфологически подтвержден туберкулез [22].
В другом наблюдении 44-летнему мужчине по поводу большой опухоли левого яичка, сформировавшейся за 4 мес, не приняв во внимание недавний туберкулез легких, выполнили орхэктомию. Гистологически обнаружен туберкулез [23]. Подобные ситуации описаны и другими авторами [24, 25].
Известны случаи, когда каверну почки ошибочно принимали за рак [26]. У пациента с болью в области левой почки, дизурией и повторной макрогематурией компьютерная томография выявила гидронефроз, гидроуретер слева со значительным утолщением нижней трети левого мочеточника. На этом основании больному был поставлен диагноз «опухоль мочеточника». Однако у пациента прогрессировала дизурия, развился острый эпидидимит, была обнаружена пиоспермия. Ввиду явной генерализации инфекционно-воспалительного процесса моча была исследована на M. tuberculosis; положительный результат позволил установить правильный диагноз [27].
Рак предстательной железы стоит на первом месте среди злокачественных опухолей и на втором – среди причин смерти от онкологических заболеваний в европейских странах [28]. T. Silberstein и соавт. обнаружили начальные признаки озлокачествления в биоптатах простаты у 30% мужчин в возрасте 20–40 лет [28]. В Японии из 115 881 мужчины, подвергнутого скринингу на рак простаты, 6099 потребовалось углубленное обследование; 2320 из них была выполнена биопсия простаты и у 1073 диагностирован рак [29].
Точная причина развития рака предстательной железы неизвестна. K. Hemminki и соавт. [30] предположили, что аллергические реакции могут провоцировать формирование опухоли, однако сравнительный анализ не подтвердил эту гипотезу. Туберкулез мужских половых органов считается редким заболеванием, однако у 77% мужчин, умерших от туберкулеза всех локализаций, на аутопсии был выявлен туберкулез простаты, как правило, прижизненно не диагностированный [31].
Представляем клиническое наблюдение развития рака на месте перенесенного и излеченного туберкулеза предстательной железы.
П а ц и е н т Т. 72 лет обратился к врачу с жалобами на учащенное болезненное мочеиспускание, ослабление струи мочи, боль в промежности и над лобком.
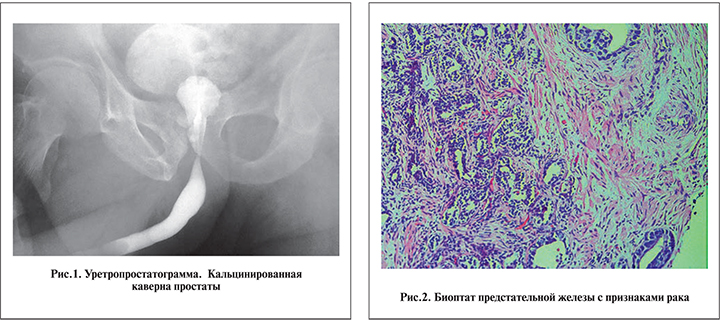
В 1987 г. пациент впервые заболел туберкулезом легких, в 1990 г. также был диагностирован туберкулез предстательной железы. Пациент получил противотуберкулезную терапию в полном объеме, неоднократно – курсы противорецидивного и санаторно-курортного лечения и в 2003 г. был снят с учета как излеченный. До марта 2011 г. пациент чувствовал себя хорошо, затем появилась боль и дизурия, пиурия и гематурия. Антибактериальная терапия фторхинолонами облегчения не принесла. Уровень простатспецифического антигена – 11 нг/мл. На уретропростатограмме обнаружена крупная каверна предстательной железы с обызвествлением (рис. 1).
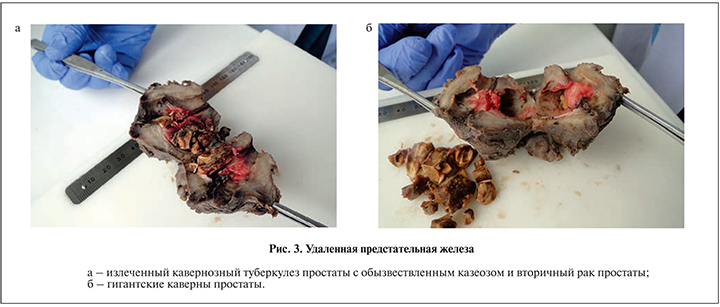
Под ультразвуковым наведением пациенту трансректально выполнена биопсия предстательной железы. Патоморфологическое исследование биоптатов выявило солидно-гландулярный рак по шкале Глисона 7 (3+4). Признаков туберкулезного воспаления обнаружено не было (рис. 2).
Проведена радикальная простатэктомия; каверны железы на разрезе были заполнены крупными фрагментами обызвествившегося казеоза (рис. 3).
Патоморфологическое исследование операционного материала выявило пролиферативный железистый рак простаты с инвазией в капсулу обеих долей. Стенки полостей выстланы переходным эпителием, инкрустированы солями кальция. В семенных пузырьках – прорастание в мышечный слой. Реактивный региональный лимфаденит.
Приведенный пример показывает, что туберкулез может создавать предпосылки для развития злокачественной опухоли. В любом случае повышение уровня ПСА служит показанием к биопсии простаты, особенно если у пациента в анамнезе был длительный инфекционно-воспалительный процесс в предстательной железе.


