Введение. Обрезание крайней плоти (циркумцизио) считается одной из наиболее часто выполняемых хирургических процедур в мире. Циркумцизио – важная часть религиозного обряда посвящения в веру, и в подавляющем большинстве случаев эта операция не имеет объективных медицинских показаний [1, 2]. По примерным оценкам, во всем мире обрезаны четверть мужчин, по медицинским показаниям – не более 10%. В некоторых религиозных общинах почти все мальчики проходят ритуал обрезания в новорожденном или грудном возрасте. В США 65% новорожденных мужского пола выполнено обрезание [1]. В зависимости от культурного и социального происхождения пациента процедура проводится хирургами, врачам нехирургических специальностей, медицинскими работниками с различным уровнем знаний и немедицинским персоналом околорелигиозной сферы.
В результате могут возникать самые разные по частоте и тяжести хирургические осложнения [1, 2]. Причем даже в странах с жестким контролем осложнений хирургической деятельности к выполнению ритуального обрезания допускаются лица с различным уровнем подготовки и специализации, и это спокойно воспринимается законодательством и общественностью [1]. Неудивительно, что частота осложнений, связанных с обрезанием, варьируется в широких пределах, составляя 0,02% после внутрибольничных обрезаний, в основном проводимых квалифицированными медицинскими работниками в странах, где нет традиции проводить обрезание новорожденным, 0,2% среди оперированных в новорожденном возрасте [1–3], более 20% после внебольничных процедур, часто выполняемых неспециалистами [2, 3].
Среди осложнений встречаются кровотечения, которые возникают в отсутствие тщательного гемостаза или при нарушении свертывающей системы крови; давящая повязка и гемотрансфузия или переливание плазмы позволяют решить эту проблему. Нередко после отсечения крайней плоти развиваются воспаление, отек раны, успешно купируемые длительным назначением антибактериальных мазей. Повреждение головки полового члена во время обрезания является сравнительно редким осложнением, но чрезвычайно опасным по разрушительным последствиям в случае его недооценки. Сталкиваясь с подобным осложнением, малоопытные люди, выполняющие обрезание, могут пытаться скрыть повреждение головки, создавая предпосылки к серьезным последствиям неоказания своевременной профессиональной помощи. Частичная или полная ампутация головки, вызванная непреднамеренным отсечением во время процесса удаления крайней плоти, особенно опасна из-за интенсивного кровотечения, нарушения мочеиспускания, дефекта кожных покровов головки, укорочения длины полового члена и других осложнений, возникающих в отдаленные сроки [1–4].
Для профилактики подобных осложнений необходимо понять факторы, связанные с возникновением этой ятрогенной травмы, провести ретроспективный анализ описанных случаев ампутации головки, предположить возможный механизм повреждений, которые могут предрасполагать к травме головки во время этой процедуры.
Цель исследования: определить причины ампутации головки, предположить механизм ее травмы и предложить меры профилактики.
Материалы и методы. Проведен ретроспективный анализ шести случаев травматической ампутации части или всей головки полового члена, возникших как осложнение обрезания крайней плоти в других лечебных учреждениях или дома. Все пациенты были направлены на лечение в отделение детской урологии-андрологии НИИ урологии и интервенционной радиологии им. Н. А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России и в урологическое отделение ДГКБ Св. Владимира в 2005–2019 гг. Изучены данные истории болезни: анамнез заболевания, результаты физикального осмотра детей, анализ методов хирургического лечения, оценка ближайших и отдаленных результатов.
Результаты исследования. Проведен анализ лечения 6 мальчиков в возрасте от 6 мес. до 6 лет, которым было проведено иссечение крайней плоти по религиозным соображениям без медицинских показаний. Во всех наблюдениях обрезание проведено гильотинным методом (без открывания головки) под местной анестезией. У 2 больных была частичная ампутация головки, у 4 – полная. В 5 случаях процедура была выполнена на дому, в 1 случае – в амбулаторных условиях молодым детским хирургом районной детской поликлиники. Четверым пациентам операцию проводили лица без медицинского образования (по рекомендации других родителей, служителей мечети), одному – взрослый уролог.
Двое детей направлены на лечение через 1–3 мес. после частичной ампутации головки с нарушением потока мочи и рубцеванием наружного отверстия уретры в области послеоперационной раны. Один ребенок обратился за помощью через 1 сут. после травмы головки. В остром состоянии через 8–15 ч после ампутации головки поступили три ребенка. Отсеченную часть головки доставили в двух случаях, но из-за неправильного сохранения и длительных сроков после травмы реимплантацию головки выполнить не удалось.
Общее состояние всех пациентов при поступлении было стабильное. Признаков продолжающегося кровотечения на момент осмотра не было. Троим детям гемостаз был обеспечен давящей повязкой, одному ребенку – прошиванием (оперировавшим хирургом) с вовлечением в шов мочеиспускательного канала.
Переливание крови больным не потребовалось, хотя снижение уровня гемоглобина отмечалась у 4 из 6 пациентов.
Частичная ампутация головки у двоих больных произошла косым способом, оставив больше гланулярной ткани на дорсальной поверхности. У них отмечалось рубцевание меатуса и нарушение потока мочи. Этим детям для восстановления свободного мочеиспускания проведены мобилизация дистальной уретры и формирование наружного отверстия уретры на уретральном катетере.
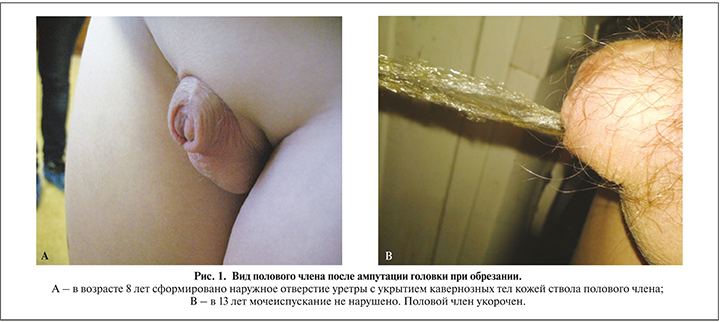
Ушивание дефекта кавернозных тел и укрытие его остатками кожи ствола полового члена с формированием наружного отверстия уретры выполнены двум детям с полной ампутацией головки. Данная методика лечения считается наиболее простой, однако косметический эффект лечения, по нашему мнению, нельзя признать оптимальным (рис. 1).
Двоим детям, у которых крайняя плоть полностью отсутствовала, на область отсеченных верхушек кавернозных тел имплантирован свободный лоскут слизистой губы.
В качестве примера приводим клиническое наблюдение.
Ритуальное обрезание крайней плоти ребенку 3 лет в домашних условиях под местной анестезией выполнял человек (со слов родителей) с незаконченным высшим медицинским образованием и отсутствием лицензии на хирургическую деятельность. Непреднамеренно была отсечена головка полового члена на уровне венечной борозды. Кровотечение из кавернозных тел было остановлено узловыми швами кетгутом, что привело к нарушению проходимости уретры. В лечебном учрежденииМосквы на следующие сутки после операции швы сняты, установлен уретральный катетер и наложена гемостатическая повязка.
На 4-е сутки после повреждения головки полового члена 09.02.2019 в НИИ урологии была выполнена операция: первичная хирургическая обработка раны. Имплантация слизистой губы в область верхушек отсеченных кавернозных тел, формирование наружного отверстия уретры. Пластика крайней плоти.
При ревизии раны выявлены отсеченные верхушки кавернозных тел на уровне венечной борозды (рис.2, А, B). Наблюдалось невыраженное кровотечение из кавернозных тел. Края кавернозных тел обработаны, очищены от налета фибрина. По внутренней поверхности слизистая нижней губы инфильтрирована физиологическим раствором 5 мл, выкроен лоскут размером 40мм×10мм (рис.2, С, D). Наложены отдельные сопоставляющие швы на слизистую губы. Лоскут слизистой очищен от жировой ткани и имплантирован в область верхушек кавернозных тел, воссоздавая контур головки полового члена (рис.2, E). Лоскут слизистой губы был фиксирован множественными отдельными узловыми швами PDS7/0. Наружное отверстие уретры сформировано в области вентральной поверхности имплантированного лоскута на уретральном катетере Фолея (рис.2, F). Крайняя плоть фиксирована к лоскуту слизистой губы отдельными узловыми швами. Давящая повязка на область созданной головки. При контрольных перевязках пересаженный лоскут слизистой губы был розового цвета, без признаков некроза. Послеоперационная рана обрабатывалась левомеколем. Уретральный катетер Фолея удален на 8-е сутки. Мочеиспускание восстановлено. Ребенок мочится свободно широкой струей.
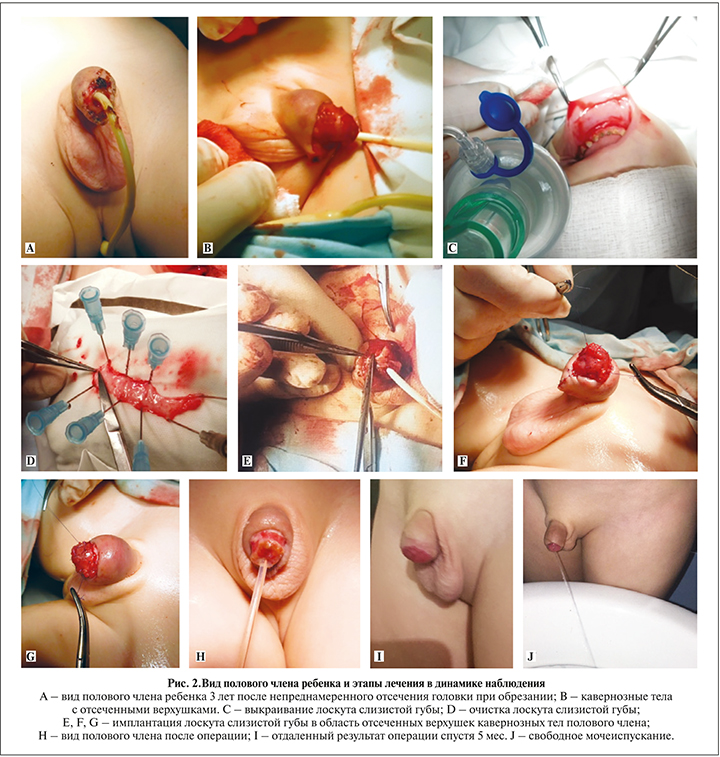
При осмотре ребенка через 5 мес. после операции сохраняется свободное мочеиспускание. Косметический и функциональный результат признан удовлетворительным (рис. 2, G).
Отдаленные результаты лечения повреждения головки полового члена после обрезания прослежены в сроки от 6 мес. до 12 лет. У 2 (33,3%) отмечены явления стеноза наружного отверстия уретры в первые 2 мес. после операции. Одному ребенку потребовалась повторная операция формирования наружного отверстия, у другого отмечено восстановление нормальных показателей потока мочи по данным урофлоуметрии после проведения дилатации наружного отверстия и продленной катетеризации уретры стентом (4 нед.). У всех мальчиков отмечается укорочение длины полового члена. Удовлетворительный косметический эффект получен у 2 детей, которым выполнено замещение дефекта кожи головки имплантированной слизистой губы.
Обсуждение. Осложнения, связанные с обрезанием, являются одной из наиболее распространенных причин травмы полового члена у детей – 0,1–35% случаев [2, 3]. К счастью, в Российской Федерации подобные осложнения фиксируются с более низкой частотой (0,1–7,5%) [6]. Информация крайне скудная, неполная, но меньшее число осложнений, вероятно, связано с отсутствием традиции выполнения неонатального циркумцизио, низкой распространенностью обрезания вне медицинских учреждений и объективным ограничением практики использования механических приспособлений для иссечения крайней плоти.
К важным факторам риска повреждения головки полового члена при обрезании относятся хирургическая техника, возраст пациента, а также опыт лица, выполняющего процедуру [1, 4, 5].
При проведении вмешательств вне медицинских учреждений людьми, не имеющими медицинского образования, частота осложнений увеличивается в десятки раз. Риски осложнений многократно возрастают у детей с аномалиями и пороками развития полового члена, включая дистальные формы гипоспадии, варианты скрытого полового члена и т.д. [1–6].

В странах, где распространено неонатальное обрезание (США, Канада, Израиль), данная операция обычно проводится по одной из трех основных хирургических схем: классическое (без применения особых зажимов), гильотинное отсечение крайней плоти после захвата и раздавливания ткани, планируемой к удалению (чаще всего с помощью зажима Mogen или Gomco) (рис. 3, А, B), резекция крайней плоти после механического сдавления нитью с защитой головки с помощью колпачка (как видно из устройства обрезания PlastiBell) (рис.4).

Используются и стандартные операции отсечения препуция с визуальным контролем положения головки и с выполнением техники двойного циркулярного разреза [1, 5, 7, 8, 11]. У каждого метода есть свои сторонники. Вероятно, предпочтения хирурга обусловлены накопленным опытом выполнения определенной техники. Важно понимать, что уровень сложности каждого устройства для выполнения обрезания отличается и имеет специфические особенности. Зажим Mogen является одним из наиболее распространенных устройств, пользующихся популярностью у многих хирургов, обрезание с его помощью выполняют легко и быстро, с хорошим результатом и небольшим числом осложнений [7, 8]. По мнению B. S. Strimling [7], использование зажима Mogen имеет важные преимущества: нет необходимости подгонять инструмент к размеру полового члена, в опытных руках операция проходит быстро, а инструмент позволяет визуализировать крайнюю плоть, подлежащую удалению. Основным недостатком является то, что головка не визуализируется непосредственно во время размещения зажима и отсечения кожи, поэтому любое попадание ткани головки можно заподозрить только при прощупывании крайней плоти или (постфактум) после того, как уже произошло повреждение. В отличие от зажимов Mogen, устройства PlastiBell и Gomco имеют механизм, защищающий головку, который снижает до минимума опасность ее повреждения во время обрезания [1, 7, 8].
Наиболее распространенными осложнениями, связанными с процедурой, являются инфекция (особенно при выполнении вне медицинских учреждений) и кровотечение. Лечение обоих довольно простое и редко приводит к долгосрочным последствиям. Кровотечение относительно легко контролировать с помощью тщательной коагуляции сосудов и наложения гемостатических швов в сочетании с использованием компрессионных повязок.
Наибольшие риски имеют предварительно не обследованные пациенты с нарушением свертываемости крови: если ребенок не получает квалифицированной помощи и заместительной терапии препаратами крови, возможно серьезное кровотечение с гиповолемическим шоком и даже летальным исходом [9].
Наиболее опасным и разрушительным по последствиям осложнением циркумцизио считают ампутацию головки полового члена. J. PippiSalle et al. сообща.т о серии шести случаев ампутаций головки во время неонатального обрезания с использованием зажима Mogen [1, 7, 10, 12]. Интересно, что все повреждения были нанесены под углом в дорсальном направлении с вовлечением дистального отдела уретры, что предполагает общий механизм повреждения. Авторы полагают, что, возможно, полученная травма головки, связана с неполным высвобождением физиологических синехий, балано-препуциальных сращений вокруг уздечки, которые смещают вентральную часть головки при вытягивании крайней плоти в момент закрепления зажима [1]. Ампутацию головки во время обрезания, по мнению исследователей, можно предотвратить путем предварительного полного и тщательного освобождения внутреннего листка крайней плоти от головки до размещения зажима (рис. 5). Возможно, причиной отказа от полного разделения синехий в области уздечки перед операцией является опасение хирургов получить повреждение артерии уздечки полового члена, которое оказывается наиболее частой причиной серьезного кровотечения после обрезания. Нередко уздечка является короткой и довольно плотной, что требует предварительного рассечения или выполнения пластики уздечки перед обрезанием. Тем не менее медицинские работники, выполняющие обрезание с помощью этого устройства, могут снизить риск осложнения, следуя этой довольно простой рекомендации. О важности разделения синехий и высвобождения головки от этих спаек говорили уже в древние времена. Раби Моше Бен Мимон (Маймонид), один из самых известных древних врачей и философов, живших в Испании и Египте, объяснил, что Моэль (специалист по обрезанию) должен выполнять PRIA (preputial release of internal adhesions, разделение крайней плоти с головкой) ногтем своего пальца, пока головка не станет видна, прежде чем начать отсекать крайнюю плоть. Сегодня большинство еврейских ритуалистов используют зонд для выполнения обведения головки во время ритуального обрезания [1].
Использование зажимов-ловушек для детского обрезания поддерживается многими авторами, которые подтверждают его безопасность [8, 10, 12]. Хотя есть сведения в непропорционально высоком проценте осложнений по сравнению с другими методами [13–17], популярность этих устройств для обрезания по-прежнему велика.
Кроме того, частота осложнений, вероятно, связана с опытом оператора независимо от места, где проводится процедура [1, 12, 13]. В ретроспективном обзоре 270 последовательных медицинских манипуляций, выполняемых средним медицинским персоналом (60%), врачами (35%) и традиционными специалистами по обрезанию (circumcisors) (5%) у детей моложе 1 мес. в семьях из Великобритании, сообщается о 20% осложнений и тревожной частоте ампутаций головки (1,5%) [1, 4].
Лечение повреждения головки зависит от интервала времени после нанесения травмы, активности кровотечения, наличия и правильности сохранения ампутированного сегмента головки. Если ткань головки отсечена полностью, есть возможность ее реимплантации. Для правильного сохранения рекомендуется обернуть ее влажным куском марли и поместить в полиэтиленовый пакет, погруженный в холодную воду со льдом. Ткань не следует помещать непосредственно на лед, чтобы избежать замораживания [1]. Если есть возможность, отсеченный сегмент головки должен быть немедленно реимплантирован после локальной обработки раны в случае необходимости.
Наложить микрохирургический сосудистый анастомоз не представляется возможным даже при наличии микроскопа и технически подготовленных специалистов из-за малого калибра раздавленных сосудов [17]. Трансплантат головки должен быть тщательно подшит в соответствии с нормальной анатомией, соединяя края спонгиозной ткани и восстанавливая проходимость мочеиспускательного канала. Зона анастомоза уретры должна дренироваться коротким стентом в течение 2–3 нед., так как стеноз наружного отверстия довольно часто возникает в отдаленном послеоперационном периоде [17–19]. Успешно реимплантировать головку чаще можно у детей, оперированных в короткие сроки после повреждения. Максимальный срок приживления головки зарегистрирован у ребенка – через 8 часов после травмы [17].
Если ампутированный сегмент головки не удалось правильно сохранить или он не подходит для реконструкции, дефект тканей головки может быть закрыт кожей ствола полового члена, крайней плоти или слизистой щеки [1, 19], при этом уретра требует также стентирования для предотвращения стеноза.
В ряде случаев (воспаление или грубый рубец) пересадку кожи целесообразно отложить на несколько месяцев. Для достижения хорошего косметического результата некоторым больным требуется несколько хирургических вмешательств. Возможны повторные операции для коррекции осложнений, связанных со стенозом уретры.
Реимплантация головки может иметь разные отдаленные результаты, наблюдаются случаи прогрессирования склероза спонгиозной ткани головки за счет нарушения кровообращения, возникает ее деформация. Наружное отверстие уретры может смещаться из-за грубого рубцевания, кроме того, может возникнуть меатостеноз или облитерация препуциального мешка, сращения головки с крайней плотью [18–20]. Такие больные требуют этапного лечения, включающего пластику головки полового члена, наружного отверстия уретры с мобилизацией мочеиспускательного канала и использованием трансплантации свободных лоскутов слизистой полости рта для реконструкции венечной борозды [20–23].
В настоящей статье проведен анализ малого числа наблюдений осложнений обрезания крайней плоти, трудно отследить какие-либо закономерности и серьезные причинно-следственные связи. Анализ подобных осложнений, представленный многими авторами в дискуссии, может помочь понять механизм травмы и принять необходимые меры профилактики.
Гипотеза о предполагаемом механизме травмы головки полового члена, основанная на наличии неразрушенных физиологических сращений головки с препуциальным мешком, либо наличии короткой уздечки с плотной мало растягивающейся тканью, опирается на небольшое число наблюдений. Очевидно, что полное разрушение этих сращений и пластика короткой уздечки не смогут предупредить все возможные случаи ампутации головки. Однако информацию о подобных физиологических особенностях целесообразно учитывать, а легкий способ предупреждения этих возможных осложнений поможет сократить число повреждений головки вне зависимости от применяемой техники операции.
Кроме того, отек и инфильтрация тканей крайней плоти несут дополнительную угрозу возникновения повреждения головки. Затруднения в определении контуров головки при прощупывании должны заставить хирурга отказаться от использования «слепых», «гильотинных» методик отсечения препуциального мешка. Более того, целесообразно отложить на некоторое время выполнение обрезания больным с выраженным отеком крайней плоти, обусловленным явлениями баланита, баланопастита либо травматичным вправлением парафимоза. Довольно сложно бывает равномерно циркулярно иссечь отечную крайнюю плоть. После уменьшения отека препуциального мешка результат обрезания будет иметь значительно лучший косметический эффект [24].
Некоторые авторы [1] считают причиной травмы головки отсечение крайней плоти в косом направлении в дорсальную сторону, в связи с чем рекомендуют отсекать препуциальный мешок в строго горизонтальном направлении. Однако отсечение крайней плоти с уклоном в дорсальную сторону имеет практическое значение и целесообразно для увеличения диаметра отверстия крайней плоти с целью предупреждения возникновения рецидива фимоза. Кроме того, отсечение крайней плоти с дорсальным уклоном позволяет снижать число кровотечений из уздечки при рассечении уздечной артерии.
Заключение. Ампутация головки является опасным осложнением с последующими серьезными разрушительными последствиями, которое требует оказания максимально быстрой и квалифицированной помощи. Своевременная (до 8 ч) реимплантация правильно сохраненного отсеченного сегмента головки дает шанс на приживление.
Нам представляется, что основная причина травмы головки заключается в отсутствии надлежащего контроля положения головки в момент отсечения крайней плоти вне зависимости от техники или метода выполнения обрезания.
Таким образом, по нашему мнению, можно выделить следующие основные причины повреждения головки при обрезании:
1. Использование закрытых «гильотинных», или «слепых», методик обрезания, не позволяющих контролировать положение головки.
2. Недостаточный опыт хирурга.
3. Выполнение обрезания без общего обезболивания, когда хирург стремится иссечь крайнюю плоть максимально быстро у бодрствующего, активно двигающегося пациента.
4. Малый возраст ребенка. Новорожденные дети представляют особую группу риска из-за малых размеров полового члена и сложности прощупывания края головки (при использовании гильотинных методик).
5. Признаки воспаления препуциального мешка, более плотная и отечная крайняя плоть затрудняет определение контура головки и усложняет достижение хорошего отдаленного косметического результата.
6. Синехии крайней плоти с головкой и короткая уздечка затрудняют смещение головки в препуциальном мешке при выполнении обрезания.
7. Механические приспособления для выполнения обрезания, не обеспечивающие контроль положения головки полового члена (зажим Mogen), необходимо признать потенциально опасными.
8. Обрезание с предварительным открыванием головки и разрушением всех синехий, при необходимости пластикой уздечки и тщательным гемостазом, позволяет практически полностью исключить возникновение тяжелых осложнений, связанных с повреждением или отсечением головки полового члена и исключить сочетанную патологию в виде гипоспадии, эписпадии, скрытого полового члена.



