Введение. Хронический простатит представляет актуальную проблему в современной урологии, так как является самым распространенным урологическим заболеванием среди мужского населения. В связи с большой распространенностью бесплодных браков в последние годы возникла проблема дальнейшей тактики при выявлении асимптомной бактериоспермии. На сегодняшний день это наименее изученная категория пациентов с хроническим простатитом категории IV [1]. Так как у этих больных отсутствует специфическая симптоматика простатита, пациенты обычно попадают на прием к урологу по поводу планирования беременности, бесплодия, инфекций мочеполовой системы супруги, повышенного уровня простатического специфического антигена (ПСА) и доброкачественной гиперплазии предстательной железы. В клинических рекомендациях последних лет [2] бактериологический анализ эякулята служит обязательным методом диагностики мужского фактора бесплодия. По данным зарубежных и российских национальных клинических рекомендаций, общепризнанным способом лечения бактериального простатита считается назначение препаратов фторхинолонового ряда. Но на сегодняшний день не разработано четких рекомендаций по ведению пациентов с хроническим простатитом категории IV. Общепринятым на сегодня считается назначение антибактериальной терапии курсом 3–4 недели.

Бесконтрольное и порой необоснованное, т.е. без идентификации микроорганизма, вызывающего воспалительный процесс в предстательной железе, назначение антибактериальных препаратов в амбулаторной практике приводит к росту резистентных штаммов микроорганизмов, что существенно снижает эффективность антибактериального лечения – особенно у людей с иммуносупрессией. Рост числа урологических манипуляций, проводимых с диагностической и лечебной целью, также способствует возникновению асимптомной бактериоспермии. При хроническом простатите нарушается барьерная функция простаты. Нарушается как фагоцитарное, так и клеточное, а также гуморальное звенья иммунитета [3]. В случае развития воспалительного процесса в предстательной железе она утрачивает свою защитную функцию, превращается в постоянно или длительно действующий очаг инфекции [4].

Общепризнанная классификация простатита [1] включает четыре формы хронического простатита. Первым трем нозологическим формам посвящено огромное количество исследований и публикаций как в зарубежных, так и в отечественных научных изданиях. О категории 4 в доступной нам литературе найдены единичные публикации. Ни европейские [5], ни отечественные [6] клинические рекомендации не содержат четких указаний по диагностике и лечению пациентов с хроническим простатитом этой категории. Американские ученые проводили исследование, в котором из 504 опрошенных урологов только 4% всегда проводили пробу Meares–Stamey, а 47% никогда не использовали эту методику [7]. На наш взгляд, наиболее рациональным методом диагностики простатита категории 4, особенно для мужчин с бесплодием, служит бактериологический анализ эякулята. У многих урологов при выявлении асимптомной бактериоспермии у мужчин возникает закономерный вопрос: лечить такого пациента антибактериальными препаратами, динамически наблюдать или назначать неантибактериальные схемы лечения? С учетом отсутствия ясности в вопросе этиологии большинства простатитов становится очевидным, что обоснованный подбор антибиотикотерапии и другие методы лечения являются непростой задачей [8]. Возможно, что в ходе динамического наблюдения у пациентов с асимптомной бактериоспермией при определенных неблагоприятных условиях может развиться патологический процесс в предстательной железе в виде острого бактериального простатита или обострения хронического бактериального простатита в связи с наличием не санированного резервуара микробных возбудителей. Доказано, что супруг с асимптомной бактериоспермией является причиной подавления нормальной микрофлоры влагалища у жены, что ведет к увеличению частоты бактериального вагиноза. В свою очередь бактериальный вагиноз часто является причиной неспецифических инфекционно-воспалительных заболеваний половых органов и мочевых путей у женщин, а в случае беременности приводят к внутриутробному инфицированию плода [12].

В обзоре литературы нам встретилась публикация по применению лиофилизированного лизата 18 штаммов уропатогенной E. coli ОМ-89 (Уро-Ваксом®) у 23 пациентов с бактериальным простатитом, с хорошим эффектом, в качестве профилактики рецидивов после проведенного антибактериального лечения [9]. Наиболее часто применяется ОМ-89 (Уро-Ваксом®) в комбинации с антибиотиками для лечения бактериальных простатитов категории II [10]. Опубликовано двойное слепое плацебо-контролируемое исследование, в котором ОМ-89 использовался при хроническом простатите категории III [11]. В доступной литературе мы не обнаружили использования ОМ-89 (Уро-Ваксом®) при простатите категории 4. На сегодняшний день доказано, что ОМ-89 (Уро-Ваксом®) вызывает выраженную дозозависмую пролиферацию лимфоцитов, кроме того, он усиливает образование активных кислородных радикалов, таких как супероксидный анион и перекись водорода, вызывающих деструкцию микроорганизмов [13, 17]. Доказано, что ОМ-89 (Уро-Ваксом®) активизирует макрофаги, тем самым повышает их способность к уничтожению не только бактерий, но и грибов: чем выше концентрация ОМ-89 (Уро-Ваксом®), тем более выраженный эффект наблюдается клинически [14]. Результаты исследований достоверно показали, что ОМ-89 (Уро-Ваксом®) усиливает продукцию интерлейкина-1 [15]. Достоверно прослеживается эффект ОМ-89 (Уро-Ваксом®) в повышении секреции фактора некроза опухоли и интерлейкина-2 [16]. Общепринятым считается, что антигены различных микроорганизмов, проникающих в организм, перехватываются антигенпрезентирующими клетками, которые расщепляют бактерии и экспрессируют антигены на своей поверхности.
В присутствии антигенов и высвободившегося интерлекина-1 Т-клетки начинают дифференциацию и пролиферацию, обеспечивая лизис инфицированных клеток [16].
Целью проведенного исследования является оценка эффективности лечения асимптомной бактериоспермии у мужчин ОМ-89 (Уро-Ваксом®) в течение 3 месяцев по сравнению с 3–4-недельным курсом фторхинолонов.
Материалы и методы. Под наблюдением находились 106 пациентов, обратившихся в урологическую клинику ИвГМА в период с 2010 по 2015 г., с асимптомной бактериоспермией в возрасте от 18 до 54 лет (медиана 34). По поводу бесплодия или планирования беременности обратился 71 пациент, а после биопсии простаты или направленые гинекологом по поводу неспецифических инфекций мочеполовой системы у супруги – 35 мужчин. Пациенты были разделены на две равные группы, не отличающиеся по возрасту, бактериологическим анализам эякулята и выраженности лейкоспермии. При этом 53 человека получали стандартную терапию фторхинолонами, другие 53 человека получали лиофилизированный лизат 18 штаммов уропатогенной E. coli – ОМ-89 (Уро-Ваксом®). Всем пациентам проведен бактериологический анализ спермы до и после лечения. Забор эякулята сделан до назначения антибактериальной терапии в стерильные пробирки с транспортной средой и доставлен в лабораторию в течении 1–2 ч от момента забора. Бактериологический анализ спермы и определение чувствительности к антибиотикам выполнены на базе бактериологической лаборатории ОБУЗ «Противотуберкулезный диспансер им. М. Б. Стоюнина» г. Иванова. Посев проб осуществлен методом секторных посевов по Голду–Родоману на чашках Петри с кровяным агаром, а также на средах Эндо и Сабуро. По капле материала помещали в селенитовую или магниевую среду в соотношении 1:9 для накопления энтеропатогенных бактерий. Посевы поместили в термостат на 18–24 ч при 35–37°. По окончании инкубации произведены количественный учет и идентификация микроорганизмов, определение концентрации аэробных, факультативно анаэробных и анаэробных бактерий. Чувствительность выделенных микроорганизмов определен к основным антибиотикам разных групп. Пациентам с бесплодием выполнена спермограмма, параметры которой оценивались по критериям WHO [18].
При первичном обследовании у всех пациентов была выявлена E. coli в количестве 103 и более КОЕ в мл (медиана – 105). Диагноз хронического простатита был подтвержден ТРУЗИ простаты, данными секрета предстательной железы или лейкоспермии в спермограмме. Для исключения ложной бактериоспермии обязательным условием перед сбором спермы были предварительное мочеиспускание, обработка мыльным раствором и окончательная обработка водным хлоргексидином половых органов и рук.
 Пациенты первой группы получали в течение 3–4 недель фторхинолон, назначаемый в зависимости от максимальной чувствительности по данным антибиотикограммы. Пациенты второй группы получали ОМ-89 (Уро-Ваксом®) в стандартной дозировке в течение 3 мес.
Пациенты первой группы получали в течение 3–4 недель фторхинолон, назначаемый в зависимости от максимальной чувствительности по данным антибиотикограммы. Пациенты второй группы получали ОМ-89 (Уро-Ваксом®) в стандартной дозировке в течение 3 мес.
Статистический анализ проведен с использованием пакета прикладных программ Statistica 7.0, Exel 2010. Достоверность полученных данных анализирована с использованием критерия знаков. Данные представлены в виде медианы (интерквартильный размах).
Результаты. Группы были сопоставимыми по возрасту, бактериологическим анализам эякулята и выраженности лейкоспермии. Необходимо отметить, что штаммы, высеянные первоначально, имели высокую резистентность к основным антибактериальным препаратам. Это, на наш взгляд, в будущем может приводить к росту осложнений у данной категории пациентов и способствовать распространению резистентных штаммов в Ивановском регионе (рис. 1).
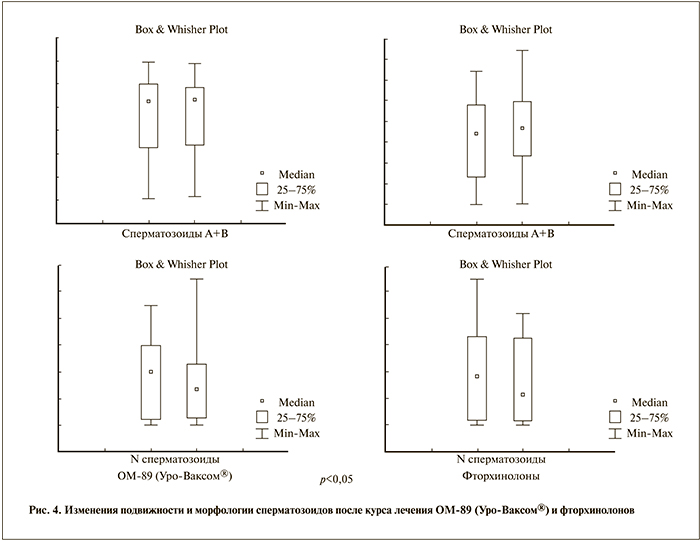
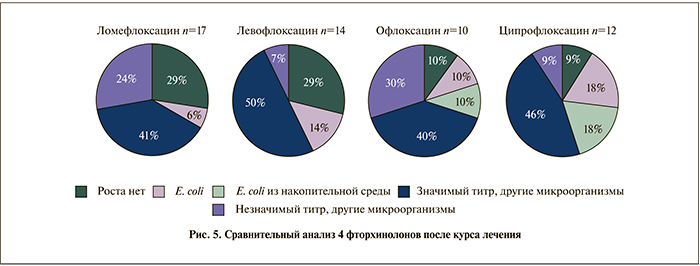
После проведенного лечения фторхинолонами в контрольном посеве E. coli не встречалась у 45 (84,9%) пациентов, в 8 (15,1%) случаях она сохранялась. При этом только у 22 (41,5%) пациентов контрольный эякулят был стерилен или высеян в незначимом количестве Staphylococcus и Streptococcus. У 23 (43,4%) мужчин вместо E. coli в контрольном эякуляте выявлены: Enterococcus – у 16 (30,2%), Enterobacter – у 3 (5,7%), Citrobacter – у 2 (3,8%), Klebsiella и Streptococcus по одному пациенту (рис. 2 а). При анализе спермограмм до и после лечения выявлено статистически достоверное снижение концентрации сперматозоидов, показатели подвижности и морфологии статистически не изменились, но отмечена тенденция к их ухудшению после курса фторхинолонов (рис. 3, 4). После проведенного курса лечения только у 6 (11,3%) мужчин нормализовался уровень лейкоцитов в спермограмме или секрете простаты, у остальных пациентов этот параметр сохранялся выше нормы. При анализе эффективности фторхинолонов наилучшие результаты после курса лечения отмечены у пациентов, получавших ломефлоксацин и левофлоксацин по сравнению с офлоксацином и ципрофлоксацином (рис. 5).
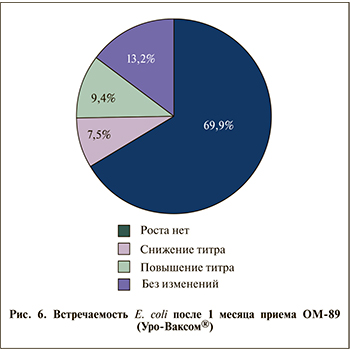
 У пациентов второй группы E. сoli встречалась в ассоциации с Enterococcus у 14 (26,4%) мужчин, со Staphylococcus – в 6 (11,3%) случаях и по 1 (1,9%) пациенту – с Proteus, Entеrobacter и Streptococcus. Через месяц приема ОМ-89 (Уро-Ваксом®) эрадикация от E. coli произошла у 37 (69,9%) пациентов (медиана КОЕ 1×104), у 5 (9,4%) мужчин число КОЕ выросло, в 4 (7,5%) случаях снизилось и у 7 (13,2%) осталось без изменений (рис. 6). Через 2 мес E. coli в диагностически значимом титре высевалась у 11 (20,7%) человек (медиана КОЕ 5×103), через 3 мес – только у 1 пациента (рис. 7).
У пациентов второй группы E. сoli встречалась в ассоциации с Enterococcus у 14 (26,4%) мужчин, со Staphylococcus – в 6 (11,3%) случаях и по 1 (1,9%) пациенту – с Proteus, Entеrobacter и Streptococcus. Через месяц приема ОМ-89 (Уро-Ваксом®) эрадикация от E. coli произошла у 37 (69,9%) пациентов (медиана КОЕ 1×104), у 5 (9,4%) мужчин число КОЕ выросло, в 4 (7,5%) случаях снизилось и у 7 (13,2%) осталось без изменений (рис. 6). Через 2 мес E. coli в диагностически значимом титре высевалась у 11 (20,7%) человек (медиана КОЕ 5×103), через 3 мес – только у 1 пациента (рис. 7).
Через 3 мес приема ОМ-89 (Уро-Ваксом®) высеялись следующие микроорганизмы: Enterococcus – у 8 (15%) мужчин (медиана КОЕ 1×104), Citrobacter – у 3 (5,6%) (медиана КОЕ 1×107), Klebsiella – у 2 (3,7%) (медиана КОЕ 5×105) и Staphylococccus – 4 (7,5%) пациентов (медиана КОЕ 1×106). Установлено, что через 3 мес лечения спектр микроорганизмов изменился – исчез Proteus, появились Citrobacter и Klebsiella, а у Enterococcus и Staphylococccus снизилось количество КОЕ (рис. 2 б).
После курса лечения фторхинолонами стерильных посевов было намного меньше, чем после курса лечения ОМ-89 (Уро-Ваксом®). После лечения фторхинолонами появилось гораздо больше микроорганизмов с доказанной патогенностью в отношении простатита, чем после курса ОМ-89 (Уро-Ваксом®) (рис. 2).
При анализе спермограмм до и после лечения выявлено статистически достоверное повышение концентрации сперматозоидов в 1 мл эякулята в группе пациентов, получавших ОМ-89 (Уро-Ваксом®) (рис. 3, 4).
До лечения в группе, принимавших фторхинолоны, лейкоспермия наблюдалась у 41% пациентов, а после лечения – у 18% мужчин и сопровождалась сопутствующей бактериоспермией. В группе приема ОМ-89 (Уро-Ваксом®) до лечения лейкоспермия встречалась у 30%, а после лечения – у 28,5% пациентов и не сопровождалась бактериоспермией. Необходимо отметить, что в группе пациентов, получавших ОМ-89 (Уро-Ваксом®), в контрольном анализе появилась лейкоспермия, хотя в первичных анализах она отсутствовала, в дальнейшем исчезла в течении месяца без дополнительной терапии.
Такие же серьезные отличия между группами наблюдались и в фертильном статусе. Частота THB (Take Home Baby – это отношение родившихся младенцев к количеству пролеченных пар) в естественном цикле для группы ОМ-89 (Уро-Ваксом®) составила 21% (все беременности закончились родами); для группы с лечением фторхинолонами – 7% (2 беременности из 4 закончились самопроизвольным прерыванием в 1-м триместре).
На протяжении всего курса лечения ОМ-89 (Уро-Ваксом®) не было отмечено ни одного случая развития побочных реакций, в том числе аллергических проявлений.
Обсуждение. Проведенная терапия ОМ-89 (Уро-Ваксом®) в течение 3 мес у пациентов с асимптомной бактериоспермией имеет более выраженный эффект санации эякулята по сравнению с 3–4-недельным курсом фторхинолонов. После курса ОМ-89 по сравнению с фторхинолонами достоверно увеличивается концентрация сперматозоидов и наступает больше спонтанных беременностей. Исследование выявило, что назначение 3–4-недельного курса фторхинолонов способствовало появлению в эякуляте вместо Е. coli другой патогенной грамотрицательной флоры, такой как Proteus, Citrobacter, Klebsiella. На сегодняшний день использование ранних фторхинолонов при лечении бессимптомной бактериоспермии не всегда позволяет получать эрадикацию микроорганизмов, несмотря на длительный курс приема. Необходимо искать более эффективные схемы лечения пациентов с хроническим простатитом категории 4.
Заключение. На основании полученных в исследовании данных можно утверждать, что лечение асимптомной бактериоспермии препаратом ОМ-89 (Уро-Ваксом®) эффективно при высоком уровне безопасности, что подтверждено клиническими данными, и может послужить рекомендацией для использования данной методики в клинической практике у пациентов с хроническим простатитом категории 4. Ограничение использования антибиотиков в свою очередь должно способствовать снижению селекции резистентных штаммов микроорганизмов и сохранению антибиотиков, прежде всего фторхинолонового ряда, для лечения более тяжелых инфекций.
Вместе с тем лечение мужчин с асимптомной бактериоспермией, вероятно, может способствовать снижению частоты бактериального вагиноза и неспецифических вагинитов, а также рецидивирующих инфекций мочевых путей у половых партнерш.



