Введение. Реконструктивно-пластическая хирургия верхних мочевыводящих путей при протяженных дефектах мочеточника в настоящее время является одним из самых сложных и актуальных вопросов урологии. Расширение показаний к оперативному лечению новообразований малого таза и брюшной полости, внедрение в широкую практику эндоурологических и лапароскопических вмешательств, а также частое применение агрессивной лучевой терапии привели к увеличению числа больных с рубцовой обструкцией мочеточников. Многообразие вариантов оперативных пособий является следствием отсутствия четких рекомендаций по лечению таких больных, неудовлетворенности урологов и пациентов результатами лечения [1]. Значительная протяженность рубцовых изменений мочеточников ставит под сомнение возможность выполнения реконструктивно-пластических операций с использованием неизмененных мочевыводящих путей. В таких условиях выбор метода коррекции, как правило, ограничен лишь выполнением кишечной пластики мочеточника или аутотрансплантации почки. Однако данные оперативные вмешательства относятся к категории повышенной сложности и не всегда заканчиваются успешно [2]. В реальной же клинической практике альтернативой реконструктивно-пластическим операциям зачастую остается пожизненное дренирование мочевыводящих путей или нефрэктомия [3]. Кроме того, несмотря на определенные успехи в восстановительной хирургии протяженных дефектов мочеточников, сохраняется высокая частота неудач и рецидивов заболевания. В связи с этим особенно актуален поиск новых технических решений лечения больных с протяженными стриктурами и облитерациями мочеточника с лучшими показателями эффективности и безопасности.
В последнее время интерес многих исследователей направлен на изучение возможности применения в реконструктивной хирургии мочевыводящих путей новых материалов (аутотрансплантатов, ксенотрансплантатов и материалов, полученных на основе биоинженерии). Одним из наиболее часто применяемых в современной реконструктивной урологии аутотрансплантатов является свободный лоскут слизистой полости рта (буккальный или лингвальный). Это обусловлено высокими адаптивными возможностями многослойного неороговевающего плоского эпителия буккальной слизистой, высокой приживляемостью свободного лоскута, в то же время – хорошей доступностью и низкой частотой осложнений, связанных с получением лоскута [4, 5].
Впервые использование слизистой полости рта для коррекции дефектов уретры было предложено проф. К.М. Сапежко в 1894 г. На международном конгрессе в Риме им были представлены результаты двух таких операций [6, 7]. В 1941 г. G. Humby [8] опубликовал результаты применения буккальной слизистой в коррекции стволовой формы гипоспадии. Однако только после опубликования в 1993 г. A. El-Kasaby и соавт. результатов применения свободного трансплантата слизистой щеки при стриктурах уретры начался новый этап повсеместного использования этого метода [9]. К настоящему времени в мире и в нашей стране многими исследователями получены обнадеживающие результаты его применения [10, 11]. Некоторые из них рассматривают применение свободного трансплантата слизистой щеки уже как «золотой» стандарт лечения больных протяженными и осложненными стриктурами передней уретры [12].
Высокая эффективность данных операций при стриктурах уретры привела к попыткам применения свободного трансплантата буккальной слизистой и в реконструктивно-пластических операциях на верхних мочевыводящих путях. Ранее уже публиковались результаты использования тубуляризированного свободного лоскута буккальной слизистой при замещении протяженных участков мочеточника у павианов [13].
В 1999 г. J. Naude [14] представил свой опыт применения лоскута слизистой щеки на 6 пациентах с протяженными стриктурами и облитерациями мочеточника. При сроке наблюдения до 6 лет рецидивов не отмечено. До настоящего времени опубликованы результаты 25 реконструктивно-пластических операций на верхних мочевыводящих путях с использованием трансплантата буккальной слизистой при протяженных сужениях мочеточника. Целью данной работы было изучить возможности применения свободного трансплантата буккальной слизистой в реконструктивно-пластических операциях при протяженных сужениях мочеточника.
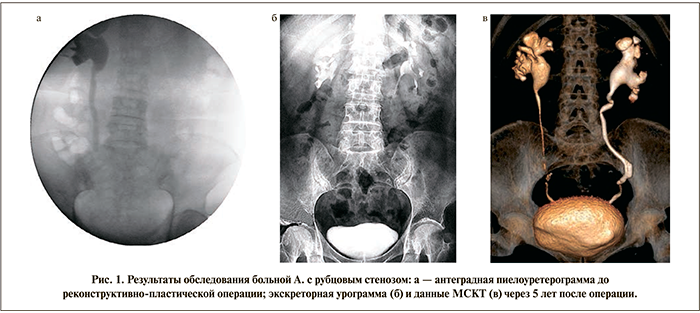
Материалы и методы. С 2007 по 2013 г. 8 пациенткам (средний возраст – 54,5±7,2 [42–67] года) выполнено 9 операций. В связи с развитием обструктивного пиелонефрита ранее всем больным была выполнена чрескожная пункционная нефростомия. После стихания воспалительного процесса проводилось комплексное рентгеноурологическое обследование. Всем больным выполняли антеградную пиелоуретерографию (рис. 1а), в ряде наблюдений ее совмещали с восходящей уретерографией, МСКТ с контрастированием. Протяженность рубцового сужения мочеточников составила в среднем 5,1±0,7 (3,5–7,0) см. По локализации поражения мочеточников пациенты распределялись следующим образом: верхняя треть мочеточника (1), средняя (4) и нижняя (4). Причина развития протяженных сужений мочеточников была различной: длительно стоящие камни (3), повреждение мочеточника при уретеролитотрипсии (2) и низведении камня петлей (1), лучевая терапия (3; у одной пациентки двустороннее поражение). Всем пациентам выполнена пластика мочеточника с помощью аутотрансплантата буккальной слизистой по типу накладки on-lay.
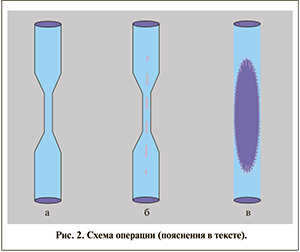 Методика операции. Операцию проводили из срединного лапаротомического доступа. После лапаротомии выполняли вскрытие бокового канала (в зависимости от стороны поражения). Из окружающих тканей выделяли мочеточник в области рубцового сужения (рис. 2, а). Просвет мочеточника вскрывали по вентральной поверхности, определяли истинную протяженность измененной стенки. Разрез продлевали за пределы измененного участка и захватывали неизмененные отделы мочеточника на 1,5–2,0 см (рис. 2, б). В просвет мочеточника интраоперационно устанавливали катетер-стент. Принципиальной особенностью аугментирующей пластики мочеточника аутотрансплантатом буккальной слизистой является отсутствие необходимости широкой резекции рубцово измененной стенки мочеточника. Измеряли измененный участок. На основе полученных данных переходили к выделению трансплантата буккальной слизистой. Взятие буккального лоскута и его подготовка к аутотрансплантации осуществляли по стандартной методике [11]. Полученный лоскут после префабрикации располагали на раскрытом участке мочеточника в виде накладки on-lay. Лоскут фиксировали по краям к мочеточнику узловыми швами (шовный материал Vicryl 4/0 («Johnson&Johnson», США); рис. 2, в). Двум больным было выполнено укутывание зоны операции мобилизованным участком большого сальника на сосудистой ножке. К зоне операции устанавливали отводящий дренаж (ретроперитонеально), восстанавливали целостность париетальной брюшины и передней брюшной стенки. Ведение послеоперационного периода не имело никаких особенностей. Отводящий дренаж удаляли на 3–5-е сутки, нефростомический дренаж — на 14-е. Через 1,5–3,0 мес после операции удаляли катетер-стент и через 7 дней выполняли экскреторную урографию.
Методика операции. Операцию проводили из срединного лапаротомического доступа. После лапаротомии выполняли вскрытие бокового канала (в зависимости от стороны поражения). Из окружающих тканей выделяли мочеточник в области рубцового сужения (рис. 2, а). Просвет мочеточника вскрывали по вентральной поверхности, определяли истинную протяженность измененной стенки. Разрез продлевали за пределы измененного участка и захватывали неизмененные отделы мочеточника на 1,5–2,0 см (рис. 2, б). В просвет мочеточника интраоперационно устанавливали катетер-стент. Принципиальной особенностью аугментирующей пластики мочеточника аутотрансплантатом буккальной слизистой является отсутствие необходимости широкой резекции рубцово измененной стенки мочеточника. Измеряли измененный участок. На основе полученных данных переходили к выделению трансплантата буккальной слизистой. Взятие буккального лоскута и его подготовка к аутотрансплантации осуществляли по стандартной методике [11]. Полученный лоскут после префабрикации располагали на раскрытом участке мочеточника в виде накладки on-lay. Лоскут фиксировали по краям к мочеточнику узловыми швами (шовный материал Vicryl 4/0 («Johnson&Johnson», США); рис. 2, в). Двум больным было выполнено укутывание зоны операции мобилизованным участком большого сальника на сосудистой ножке. К зоне операции устанавливали отводящий дренаж (ретроперитонеально), восстанавливали целостность париетальной брюшины и передней брюшной стенки. Ведение послеоперационного периода не имело никаких особенностей. Отводящий дренаж удаляли на 3–5-е сутки, нефростомический дренаж — на 14-е. Через 1,5–3,0 мес после операции удаляли катетер-стент и через 7 дней выполняли экскреторную урографию.
Пациенток обследовали через 3, 6 мес после операции и далее 1 раз в год. Хорошим результатом считали отсутствие нарушений уродинамики верхних мочевыводящих путей как в зоне операции, так и выше. Удовлетворительным результатом считали наличие незначительной дилатации мочеточника в области операции и/или выше ее в отсутствие клинических проявлений (боли, обострение пиелонефрита, снижение функции почки). Результат оценивали как неудовлетворительный при выраженном нарушении уродинамики мочевыводящих путей выше зоны операции и дилатации ЧЛС почки, сопровождающихся клиническими проявлениями (боли, обострение пиелонефрита, снижение функции почки).
Результаты. Сроки наблюдения составили 38±9 (3–72) мес. Течение послеоперационного периода у всех пациенток не имело никаких особенностей. У 7 (88,9%) из 8 (8 операций) пациентов рецидивов стриктур мочеточника не наблюдалось. У всех из них отмечалась удовлетворительная выделительная функция почек без выраженных нарушений пассажа мочи по мочеточникам (по данным экскреторной урографии и МСКТ с контрастированием) (рис. 1 б, 1 в). У 6 из них при экскреторной урографии выявлено умеренное расширение мочеточника в области операции. У одной пациентки через 6 мес после операции в просвете мочеточника в зоне операции образовался лигатурный камень, удаленный при уретероскопии. Одной пациентке в связи с прогрессированием вторичного сморщивания почки через 1,5 года выполнена нефрэктомия. При этом адекватный просвет мочеточника в области реконструктивно-пластической операции был сохранен. У данной пациентки выраженные анатомо-функциональными изменения почки имели место и до операции.
Обсуждение. При значительной протяженности рубцовых сужений мочеточника использование неизмененных мочевыводящих путей для реконструктивно-пластических операций становится невозможным. До недавнего времени в такой ситуации почку (со стороны поражения) можно было попытаться сохранить, только выполнив кишечную пластику мочеточника или аутотрансплантацию почки. Однако оба метода сопряжены с риском серьезных осложнений (интра- и послеоперационных) и отличаются трудоемкостью [2, 3, 15]. По этой причине продолжаются поиски более приемлемого решения этой задачи. Успехи реконструктивной хирургии уретры последних лет связаны с широким внедрением заместительной/аугментирующей пластики с использованием свободного аутотрансплантата слизистой полости рта (буккальный или лингвальный лоскут).
Основываясь на опыте J.J. Somerville, J.H. Naude; J.H. Naude и S.A. Shah et al. [13, 14, 16] в применении свободного трансплантата слизистой полости рта при реконструктивно-пластических операциях на верхних мочевыводящих путях, в 2007 г. в урологической клинике МОНИКИ впервые в РФ была выполнена операция по данной методике [17, 18]. Мы обладаем опытом выполнения 9 таких операций. В литературе доступны сведения еще о 25 подобных операциях.
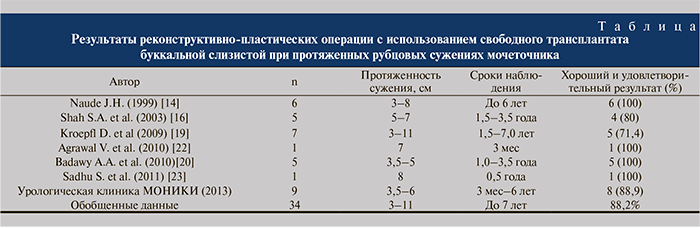
В таблице приведены обобщенные результаты применения различными авторами свободного трансплантата буккальной слизистой при реконструктивно-пластических операциях при протяженных (до 11 см) стриктурах мочеточников различного генеза и локализации. Авторами применялся как тубуляризированный лоскут, так и лоскут в виде накладки on-lay. Мы в своей работе тубуляризированный лоскут не применяли. Часть авторов указывают на необходимость укутывания зоны операции мобилизованным сальником для лучшей приживаемости [14, 16, 19]. Другие при описании методики операций внимание на этом не акцентируют [20]. Однако, по данным О.Б. Лорана и соавт. [21], наихудшая приживляемость свободного трансплантата слизистой полости рта наблюдается при имплантации его на основание из жировой ткани.
В большинстве наблюдений (7 из 9 операций) дополнительного укутывания сальником мы не применяли. Различий в течение послеоперационного периода (по длительности дренирования раны, незапланированным вмешательствам) у больных отмечено не было, хотя окончательные выводы, учитывая относительно небольшую выборку, делать рано.
В нашей серии ко всем пациентам мы применили технику on-lay, хорошо зарекомендовавшую себя при реконструкции уретры. Данная методика отличается простотой и хорошей воспроизводимостью. Большинство описанных в литературе операций (19 из 25) с применением свободного лоскута буккальной слизистой при протяженных сужениях мочеточника также было выполнено по этой методике [16, 19]. Ряд авторов, начиная с экспериментальной работы J. Somerville (1984), используют тубуляризированный лоскут для замещения сегмента мочеточника [14, 20]. Впрочем, результаты (непосредственные и отдаленные) применения обоих вариантов оказались близкими: хорошие и удовлетворительные наблюдались в 71,4–100,0% случаев (см. таблицу). По данным нашего исследования, 7 пациентами (8 операций из 9; 88,9%) достигнуто восстановление пассажа мочи по мочеточнику. При сроке наблюдения более 5 лет (медиана – 42 мес) рецидивов не выявлено.
Вне зависимости от методики операции (с окутыванием сальником и без него, on-lay и тубуляризированный лоскут) практически все авторы отмечают у большинства пациентов умеренное расширение мочеточника в области операции. Причиной может служить отсутствие в аутотрансплантате мышечной стенки. Несмотря на это, все авторы отмечают хорошие функциональные результаты и отсутствие рецидивов в сроки наблюдения до 7 лет (см. таблицу) как при методике on-lay, так и при использовании тубуляризированного лоскута.
Данные, полученные в нашем исследовании, подтверждают высокую эффективность применения свободного лоскута буккальной слизистой при реконструктивно-пластических операциях по поводу протяженных рубцовых сужений мочеточника. Эта методика позволяет в ряде случаев избегать применения более сложных и потенциально более опасных вмешательств, как то аутотрансплантация почки или кишечная пластика мочеточника.
Заключение. Таким образом, на основании данных литературы и нашего опыта можно заключить, что применение аутотрансплантата буккальной слизистой в реконструктивно-пластических операциях при протяженных рубцовых сужениях мочеточника высокоэффективно, связано с относительно низким уровнем ранних и поздних послеоперационных осложнений, низким уровнем рецидивов. Первые обнадеживающие результаты дают основание продолжить исследования в данном направлении.


