Кишечные каловые камни, или копролиты, – это плотные образования, формирующиеся в толстой или прямой кишке [1–3]. Они могут достигать плотности природного камня [2]. Копролиты возникают при длительных запорах, вызванных нарушением моторной функции или аномалиями толстой кишки. Обычно имеют шаровидную форму, иногда достигая в диаметре 15 см и более. Вызывают кишечную непроходимость, могут симулировать опухоль органов брюшной полости [4].
С. В. Клепиков, В. А. Шарманов [5] наблюдали гигантский копролит массой 3 кг, а В. Ф. Царюк [6] – диаметром 20 см. Конкременты больших размеров иногда могут вызывать расстройства мочеиспускания, вплоть до острой задержки мочеиспускания [7]. За 39 лет работы в практической урологии мы наблюдали 6 больных, у которых причиной острой задержки мочеиспускания послужил копролит прямой или сигмовидной кишки. Однако в литературе нам не встретилось описания одновременного сочетания таких осложнений, как острая задержка мочеиспускания, гидронефроз и острый пиелонефрит, вызванных гигантским копролитом, симулировавшим опухоль брюшной полости.
Приводим клиническое наблюдение.
Б о л ь н о й А. 30 лет поступил в клинику факультетской хирургии с курсом урологии ПГМУ им. акад. Е. А. Вагнера 15.09.2014 с жалобами на невозможность самостоятельного мочеиспускания, тупые боли в правой поясничной и надлобковой областях, запоры до 10–15 дней, чувство распирания в животе, повышение температуры тела до 37,8°С, озноб. Из анамнеза: с детства страдает запорами, обусловленными болезнью Гиршпрунга. Регулярно принимает слабительные средства, нередко опорожняет кишечник клизмами. В мае 2014 г. появились тупые ноющие боли в правой поясничной области при нормальной температуре тела и цвете мочи. В начале сентября 2014 г. боли в пояснице усилились, моча стала мутной, а акт мочеиспускания начал осуществляться с большим натуживанием, очень вялой прерывистой струей. Обращался в поликлинику к терапевту, где было проведено рентгенологическое исследование с контрастированием, но результаты исследования больной не знает. За сутки до госпитализации (14.09.) появился озноб, повысилась температура тела до 37,7°С. Прощупал у себя опухоль в животе. При подтягивании ее ладонью кверху струя мочи становилась лучше. 15.09.2014 в 8 ч утра возникла острая задержка мочеиспускания, в связи с чем больной машиной скорой помощи доставлен в приемное отделение клиники факультетской хирургии с урологией с диагнозом: острая задержка мочеиспускания, острый пиелонефрит справа. При катетеризации мочевого пузыря дежурным врачом выпущено 350 мл мутной мочи. Однако «опухоль» в животе, принятая первоначально врачом за переполненный мочевой пузырь, не исчезла. Установлен постоянный катетер в мочевой пузырь. Больной госпитализирован в хирургическое отделение клиники с диагнозом «внеорганная опухоль брюшной полости».
При осмотре в отделении: общее состояние средней тяжести. Температура тела – 37,8°С. Легкие и сердце без патологии. Артериальное давление – 120/80 мм рт.ст. Пульс – 88 в 1 мин. Живот значительно увеличен в объеме, мягкий при пальпации, болезненный над лоном и в правом подреберье. Перитонеальных симптомов нет. Между лоном и пупком при осмотре видно шаровидное выпячивание, деформирующее живот. Пальпаторно определяется очень плотное, малоподвижное образование округлой формы размером 20х18х18 см, расположенное между лоном и пупком и уходящее нижней частью в малый таз. Перкуторно над образованием тупой звук. Печень и селезенка не пальпируются. Прощупывается нижний полюс правой почки. Пальпация правой поясничной области резко болезненная. Положительный симптом Пастернацкого справа. Наружные половые органы сформированы правильно. Оба яичка в мошонке, не увеличены. Per rectum: анус зияет, опухоли в прямой кишке не определяются, простата – 4х3х3 см, без патологии. После очистительной клизмы был скудный стул.
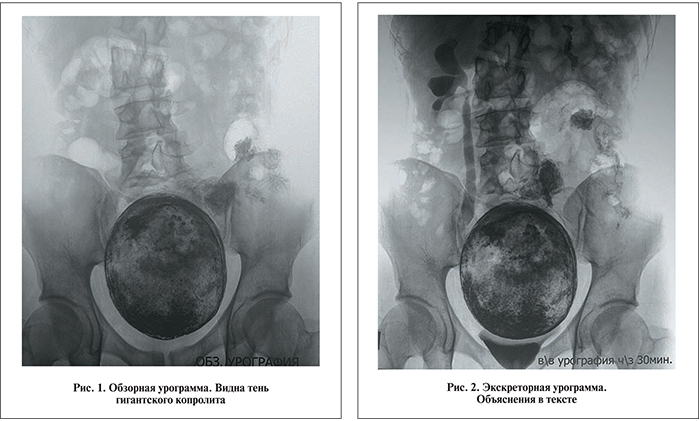
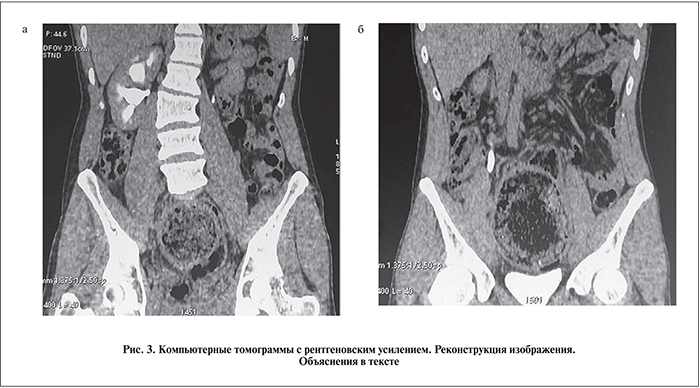
 Анализ крови: л. 16×109/л, н. 13%, СОЭ 32 мм/ч. Анализ мочи: лейкоциты сплошь в поле зрения. Бактериальный посев мочи: E. coli, микробное число – 106. На обзорной урограмме (рис. 1): в малом тазу в зоне нижнего этажа брюшной полости видно округлой формы негомогенное образование размером 20×17 см, импрегнированное барием, данным больному в поликлинике до госпитализации. На экскреторной урограмме (рис. 2) с введением 50 мл ультрависта-370 функция левой почки хорошая. Справа визуализируется расширение лоханки, чашечек и мочеточника до уровня тени образования. Мочевой пузырь резко деформирован, имеет форму неправильного треугольника, смещен книзу, наслаиваясь на лонное сочленение. Ультразвуковое исследование: в нижней части брюшной полости лоцируется эхопозитивное образование огромных размеров с акустической тенью. На компьютерных томограммах с рентгеновским усилением определяются увеличение правой почки до 14×6 см, расширение ее полостей, дилатация правого мочеточника (рис. 3, а), плотное негомогенное шаровидной формы образование в малом тазу и нижнем этаже брюшной полости, которое резко смещает контратированный мочевой пузырь книзу и деформирует его (рис. 3, б). Ректороманоскопия: инструмент встречает непреодолимое препятствие на расстоянии 6 см от ануса. Диагноз: копролит прямой и сигмовидной кишки гигантских размеров. Болезнь Гиршпрунга. Правосторонний уретерогидронефроз. Острый обструктивный пиелонефрит справа.
Анализ крови: л. 16×109/л, н. 13%, СОЭ 32 мм/ч. Анализ мочи: лейкоциты сплошь в поле зрения. Бактериальный посев мочи: E. coli, микробное число – 106. На обзорной урограмме (рис. 1): в малом тазу в зоне нижнего этажа брюшной полости видно округлой формы негомогенное образование размером 20×17 см, импрегнированное барием, данным больному в поликлинике до госпитализации. На экскреторной урограмме (рис. 2) с введением 50 мл ультрависта-370 функция левой почки хорошая. Справа визуализируется расширение лоханки, чашечек и мочеточника до уровня тени образования. Мочевой пузырь резко деформирован, имеет форму неправильного треугольника, смещен книзу, наслаиваясь на лонное сочленение. Ультразвуковое исследование: в нижней части брюшной полости лоцируется эхопозитивное образование огромных размеров с акустической тенью. На компьютерных томограммах с рентгеновским усилением определяются увеличение правой почки до 14×6 см, расширение ее полостей, дилатация правого мочеточника (рис. 3, а), плотное негомогенное шаровидной формы образование в малом тазу и нижнем этаже брюшной полости, которое резко смещает контратированный мочевой пузырь книзу и деформирует его (рис. 3, б). Ректороманоскопия: инструмент встречает непреодолимое препятствие на расстоянии 6 см от ануса. Диагноз: копролит прямой и сигмовидной кишки гигантских размеров. Болезнь Гиршпрунга. Правосторонний уретерогидронефроз. Острый обструктивный пиелонефрит справа.
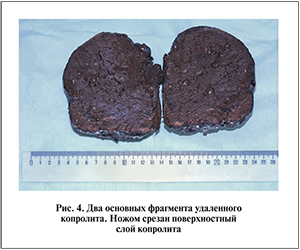
Под эндотрахеальным наркозом выполнена операция. Нижняя срединная лапаротомия. Выпота в брюшной полости нет. Сигмовидная кишка, ректосигмоидный и среднеампулярный отделы прямой кишки резко увеличены в диаметре (до 17 см) и содержат плотное округлое образование. Стенка кишки истончена в виде «пергаментной бумаги». После вскрытия сигмовидной кишки из просвета расширенных сигмовидной и прямой кишки удален гигантский каловый камень. Его размер – 20×17×17 см, масса – 3,5 кг. При извлечении копролит разделился на два фрагмента. На разрезе копролит коричневого цвета, содержит белые и темно-серые включения (участки солей и мелких косточек) (рис. 4).
После удаления копролита выполнена резекция расширенных и аганглионарного отделов прямой и сигмовидной кишки, наложен противоестественный задний проход. Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением. Острый пиелонефрит купирован антибактериальной, дезинтоксикационной и иммуномодулирующей терапией. Восстановлено самостоятельное мочеиспускание. Выписан через 14 сут после операции в удовлетворительном состоянии. Через 4 мес повторной операцией восстановлена целостность толстой кишки.
Через год проведено контрольное обследование. Рецидива кишечного камня нет. Анализы мочи и результаты бакпосева мочи без патологии. Мочится широкой струей мочи, максимальная объемная скорость мочеиспускания – 22 мл/с. По данным УЗИ остаточной мочи нет. Объем мочевого пузыря – 380 мл. По данным УЗИ и экскреторной урографии уретерогидронефроза нет, функция обеих почек хорошая, чашечно-лоханочные системы не расширены, размеры почек не увеличены. Клубочковая фильтрация по пробе Реберга – 98 мл/мин.
Таким образом, гигантский копролит прямой и сигмовидной кишки диаметром 20 см и массой 3,5 кг вызвал сдавление тазового отдела правого мочеточника, деформацию и оттеснение книзу мочевого пузыря. Это осложнилось правосторонним уретерогидронефрозом и острым обструктивным пиелонефритом, острой задержкой мочеиспускания. Удаление копролита привело к излечению и нормализации состояния мочевых путей и функции почек. Данное наблюдение с сочетанием сразу трех серьезных урологических осложнений копролита не имеет аналогов в мировой литературе.



