Повсеместное внедрение эндоскопических технологий в лечении мочекаменной болезни (МКБ) закономерно привело к росту числа стриктур, облитераций и обширных дефектов мочеточников. Так, ятрогенные доброкачественные стриктуры составляют 3–11% от всех оперированных пациентов на мочеточнике [1]. Применение гибких фиброскопов, катетеров наименьшего диаметра, лазера в качестве источника энергии позволяет снизить количество столь грозных осложнений до 0,3–1,4% [2]. Тем не менее с учетом числа выполняемых диагностических и лечебных уретероскопий доля пациентов с рубцовыми стриктурами мочеточников не имеет тенденции к уменьшению. Полная утрата мочеточника в связи с протяженной стриктурой, облитерацией на всем протяжении встречается крайне редко [3], а замещение облитерированного мочеточника кишечным аутотрансплантатом служит «золотым» стандартом хирургической коррекции данной патологии [4]. В мировой литературе публикации, посвященные илеоуретеропластике облитерированного на всем протяжении мочеточника, носят единичный характер.
Приводим собственное клиническое наблюдение хирургического лечения пациента с данной патологией.
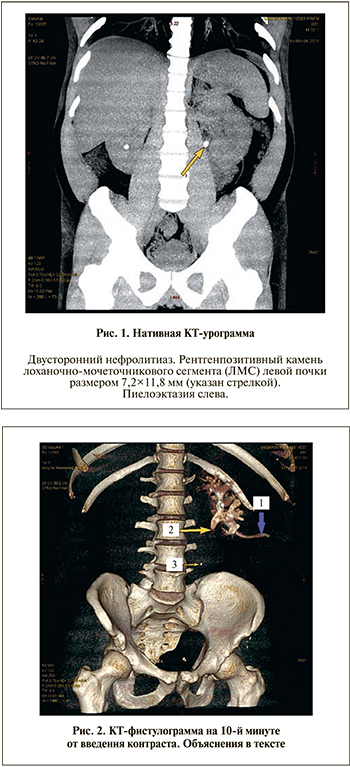 П а ц и е н т В. 32 лет, обратился в урологическое отделение 06.11.2015 с клиникой почечной колики слева. Из анамнеза известно, что пациент страдает МКБ в течение последних 3 лет, тогда же впервые стал отмечать боли в поясничной области справа и слева, периодическое появление крови при мочеиспускании. Также в анамнезе имелась аллергическая реакция на йодсодержащие препараты. В общем анализе крови от 06.11.2015: Hb 150 г/л, эр. 4,94×1012/л, л. 8,6×109/л, лейкоцитарная формула без особенностей. Общий анализ мочи: реакция кислая, белок 660 мг/л, глюкоза слабоположительная, лейкоцитов 1–3 в поле зрения, эпителий плоский 0–1, эритроцитов большое количество. 06.11.2015 выполнена КТ-урография (рис. 1). От предложенной трансуретральной эндоскопической пиелолитотрипсии с литоэкстракцией пациент отказался.
П а ц и е н т В. 32 лет, обратился в урологическое отделение 06.11.2015 с клиникой почечной колики слева. Из анамнеза известно, что пациент страдает МКБ в течение последних 3 лет, тогда же впервые стал отмечать боли в поясничной области справа и слева, периодическое появление крови при мочеиспускании. Также в анамнезе имелась аллергическая реакция на йодсодержащие препараты. В общем анализе крови от 06.11.2015: Hb 150 г/л, эр. 4,94×1012/л, л. 8,6×109/л, лейкоцитарная формула без особенностей. Общий анализ мочи: реакция кислая, белок 660 мг/л, глюкоза слабоположительная, лейкоцитов 1–3 в поле зрения, эпителий плоский 0–1, эритроцитов большое количество. 06.11.2015 выполнена КТ-урография (рис. 1). От предложенной трансуретральной эндоскопической пиелолитотрипсии с литоэкстракцией пациент отказался.
Назначены спазмолитические, анальгетические, уросептические лекарственные средства. 13.11.2015 констатировано отсутствие эффекта от консервативной терапии. Отмечено повышение уровня лейкоцитов до 15×109/л в общем анализе крови, повышение температуры тела до 37,7°С, развилась клиника обструктивного пиелонефрита. 13.11.2015 выполнена операция: трансуретральная эндоскопическая пиелолитотрипсия с литоэкстракцией. Под спинномозговой анестезией выполнена уретероцистоскопия. Устья мочеточников расположены на 5 и 7 часах условного циферблата, щелевидной формы. В устье левого мочеточника заведен уретероскоп, доведен до ЛМС почки, в котором визуализировался конкремент до 1,2 см в диаметре. Выполнена контактная литотрипсия, камень фрагментирован. Два фрагмента мигрировали в чашечки, часть фрагментов низведена в мочевой пузырь. Выполнено стентирование левой почки стентом фирмы «Teleflex Medical» (Ирландия) серии RUSCH 4,8 Ch 26 см. На 7-е сутки 20.11.2015 пациент выписан в удовлетворительном состоянии. В общем анализе крови сохранялся лейкоцитоз до 13×109/л.
В декабре 2015 г. с жалобами на боли в левой поясничной области обратился в медико-санитарную часть «Нефтяник» в Тюмени, где на КТ-урограмме выявлен дефект левого мочеточника. При уретероскопии подтвержден дефект левого мочеточника протяженностью 2 см. Выполнена замена стента. Следующее обращение пациента через 1 мес. 29.01.2016 с жалобами на боли в левой поясничной области. 29.01.2016 выполнена уретероскопия: из правого устья выстоит стент, устье отечное, гиперемированное, поступления мочи из него нет, диагностирована непроходимость стента. Стент извлечен. Под контролем уретероскопа в устье левого мочеточника заведен катетер-стент фирмы «B. Braun Melsungen AG» (Германия) 5 Ch 25 см. На 20 см встречено преодолимое препятствие, которое устранено, после чего получен стаз мочи.
15.02.2016 вновь госпитализирован с клиникой почечной колики слева и явлениями обструктивного пиелонефрита. Выполнена пункционная чрескожная нефростомия слева. Стент извлечен. В марте 2016 г. пациент находился на лечении в Областной клинической больнице г. Челябинска, где 01.03.2016 выполнена операция: чрескожная нефролитоэкстракция слева и справа. Выписан в удовлетворительном состоянии с функционирующей нефростомой слева и рекомендациями проведения пластики мочеточника слева в плановом порядке.
 20.04.2016 обратился за помощью в Окружную клиническую больницу г. Нижневартовска с жалобами на наличие нефростомы слева. Госпитализирован в хирургическое отделение № 3. Общеклинические анализы и данные термометрии были в норме. При урологическом КТ-исследовании (фистулографии) от 21.04.2016 (рис. 2) выявлено: правая почка не увеличена, форма обычная, чашечно-лоханочная система (ЧЛС) не расширена, конкрементов не выявлено. Мочеточник не расширен, проходим. Левая почка расположена обычно, не увеличена, форма обычная, ЧЛС расширена, лоханка – 25 мм, чашечки – 15 мм. В полости катетер Фолея (см. рис. 2, стрелка 1). На 10-й минуте от введения контраста в полостную систему отмечается его блок на уровне ЛМС слева (см. рис. 2, стрелка 2), дистально контраст не визуализируется. В средней трети мочеточника конкремент 4 мм (см. рис. 2, стрелка 3), в нижней трети осыпь 2–3 мм. Заключение: МКБ. Уретеролитиаз слева. Нефростома слева (рис. 2).
20.04.2016 обратился за помощью в Окружную клиническую больницу г. Нижневартовска с жалобами на наличие нефростомы слева. Госпитализирован в хирургическое отделение № 3. Общеклинические анализы и данные термометрии были в норме. При урологическом КТ-исследовании (фистулографии) от 21.04.2016 (рис. 2) выявлено: правая почка не увеличена, форма обычная, чашечно-лоханочная система (ЧЛС) не расширена, конкрементов не выявлено. Мочеточник не расширен, проходим. Левая почка расположена обычно, не увеличена, форма обычная, ЧЛС расширена, лоханка – 25 мм, чашечки – 15 мм. В полости катетер Фолея (см. рис. 2, стрелка 1). На 10-й минуте от введения контраста в полостную систему отмечается его блок на уровне ЛМС слева (см. рис. 2, стрелка 2), дистально контраст не визуализируется. В средней трети мочеточника конкремент 4 мм (см. рис. 2, стрелка 3), в нижней трети осыпь 2–3 мм. Заключение: МКБ. Уретеролитиаз слева. Нефростома слева (рис. 2).
При уретероскопии от 21.04.2016 выявлено, что устье левого мочеточника точечное, попытки катетеризации безуспешны. Поставлен диагноз: МКБ. Протяженная стриктура (облитерация) левого мочеточника. Нефростома слева. Учтя молодой возраст пациента, сохраненную паренхиму левой почки, а также настойчивое желание пациента сохранить орган, решено выполнить полное замещение мочеточника сегментом подвздошной кишки.
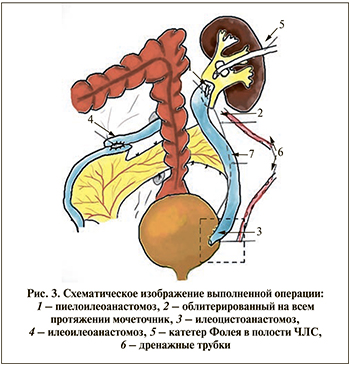
22.04.2016 смешанной операционной бригадой в составе хирурга и уролога выполнена операция: срединная лапаротомия. Пластика левого мочеточника сегментом подвздошной кишки с формированием пиелоилеоанастмоза и антирефлюксного илеоцистоанастомоза. Илеоилеостомия. Нефростомия. Дренирование брюшной полости и забрюшинного пространства (рис. 3).
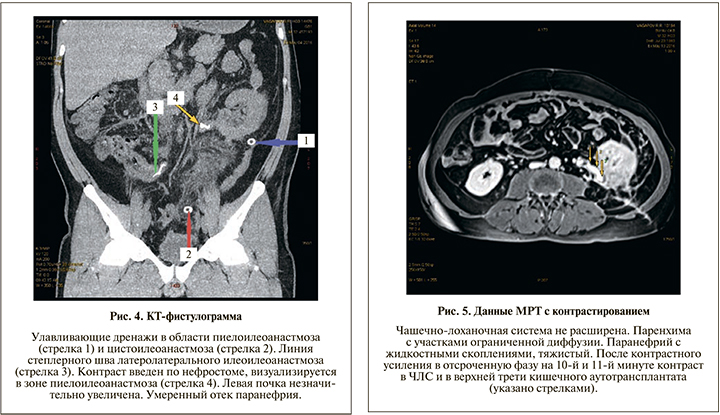
Ход операции. Под эндотрахеальным наркозом выполнена срединная лапаротомия. Рассечена брюшина по латеральному краю ободочной кишки, забрюшинная клетчатка по левому фланку деревянистой плотности с явлениями склероза. Мочеточник плохо дифференцировался, представлен рубцовым тяжом на всем протяжении. Левая почка несколько увеличена, мобилизована от паранефральной клетчатки, капсула рыхлая, под капсулой единичные апостемы (интраоперационная находка). Выполнена декапсуляция почки. Визуализирована лоханка, на уровне мочеточника – склероз. Лоханка рассечена на 1,2 см. Осуществлена мобилизация мочевого пузыря в ректовезикальном пространстве. Петля подвздошной кишки до 30 см мобилизована, отступя на 15 см от илеоцекального угла с сохранением сосудистой аркады, резецирована линейным степлером 30 мм. Непрерывность подвздошной кишки восстановлена формированием латеролатерального илеоилеоанастмоза в один ряд нитью ПДС 3/0. Изолированная петля подвздошной кишки перемещена в окне брыжейки сигмовидной кишки, расположена в изоперистальтическом направлении. Сформирован прямой пиелоилеоанастмоз непрерывным швом нитью Advantime 4/0. На заднюю губу анастомоза наложен дополнительный ряд швов. Дистальный конец подвздошного сегмента сформирован в виде конуса, наложен ручной однорядный илеоцистоанастмоз внебрюшинно, в подслизистом слое узловыми швами нитью Advantime 4/0 с дополнительной герметизацией мышечной частью стенки мочевого пузыря. Нефростомический дренаж установлен внебрюшинно и выведен в левой поясничной области. Поскольку полной герметизации нефростомы достичь не удалось (декапсуляция, рыхлая паренхима почки), через отдельные контрапертуры слева установлены улавливающие дренажи к пиелоилеоанастмозу и к цистоилеоанастмозу. Проведен контроль гемостаза, наложены послойные швы на рану. Асептическая наклейка. В послеоперационном периоде пациент получал антибиотикотерапию, прокинетическую, уросептическую терапию. Состояние постепенно улучшилось. Суточный диурез составил 1000–1200 мл. В течение 10 дней констатировали значительное отделяемое по улавливающим дренажам – от 160 до 300 мл в сутки, с постепенным снижением количества отделяемого. По нефростоме отделяемого ежесуточно до 60 мл мочи. Дренажи поэтапно удалены на 14-е сутки. Гипертермии не было. Контрольная КТ-фистулография выполнена 04.05.2016 (рис. 4): левая почка незначительно увеличена, вокруг почки отек паранефрия, чашечки умеренно расширены. 13.05.2016 выполнена МРТ с контрастом (рис. 5). В удовлетворительном состоянии в отсутствие жалоб, нормальной температуры тела и удовлетворительных лабораторных показателяей пациент выписан из отделения на 26-е сутки.
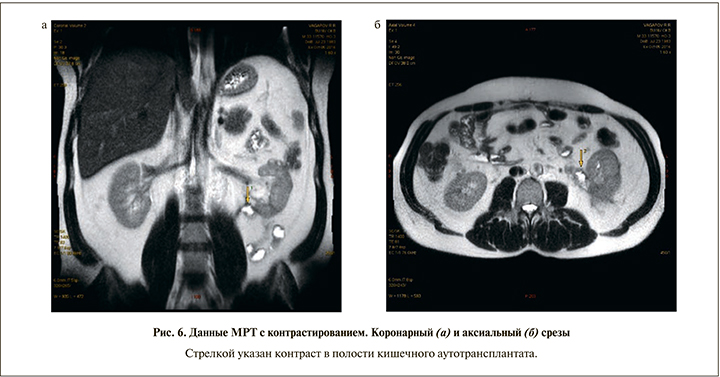
Осмотрен через 5 мес. после операции 05.10.2016. Состояние пациента удовлетворительное. Жалоб нет. Работает по специальности (мастер-нефтяник). При амбулаторно выполненном УЗИ от 04.10.2016: правая почка с конкрементом в средней чашечке до 0,7 см. Левая почка расположена несколько ниже нормы, контуры ровные, длина – 10 см, ширина – 6 см, толщина – 5 см. Толщина паренхимы – 1,8 см, эхогенность ее обычная, ЧЛС не расширена, в нижней чашечке конкремент до 0,7 см. Данные МРТ от 05.10.2016: ЧЛС не расширена, МР-признаки хронического пиелонефрита (рис. 6).
Желтой стрелкой указан контраст в полости кишечного аутотрансплантата.
Заключение. Считаем, что предиктором данного осложнения стали в первую очередь отказ пациента от предложенного трансуретрального эндоскопического вмешательства при поступлении и как следствие – затянувшаяся консервативная терапия при конкременте 12 мм, что привело к развитию дегенеративно-дистрофических изменений в стенке мочеточника, а явления воспалительного периуретерита осложнили эндоскопические манипуляции в совокупности с использованием полужесткого уретероскопа. Данным клиническим примером мы хотели показать возможности комплексного подхода к лечению при настойчивом желании пациента и специалистов спасти погибающую почку, а также еще раз напомнить о возможности развития таких редких и серьезных осложнений при проведении лечебных и диагностических уретероскопий, что в дальнейшем требует серьезных реконструктивных вмешательств, обусловливает неудовлетворенность пациента лечением, а также потенциальную инвалидность.



