Введение. Внедрение дистанционной и контактной нефроуретеролитотрипсии в корне изменило тактику лечения мочекаменной болезни (МКБ). В настоящее время показания к открытой хирургии МКБ лимитированы и, по данным литературы, она применяется только в 0,47–5,4% случаев [1, 2]. Показанием к ней служат коралловидный нефролитиаз (К4), камни аномальных почек и неэффективность эндоскопических вмешательств [3]. Основным методом оперативного лечения больных с крупными и множественными камнями почек остается перкутанная нефролитотрипсия (ПНЛ), которая получила «второе дыхание» после внедрения нефроскопов небольшого диаметра и лазерных литотриптеров. Данная операция активно выполняется в большинстве урологических стационаров и показала свою высокую эффективность. Однако для нее характерны серьезные геморрагические и инфекционные осложнения, связанные с техническими особенностями выполнения [4–9]. Кроме того, с увеличением размера и плотности камня, при наличии множественных отрогов в чашечках снижается процент освобождения чашечно-лоханочной системы (ЧЛС) от камней при ПНЛ [3, 10].
Активное развитие эндовидеохирургии в лечении урологических заболеваний позволило внедрить лапароскопическое удаление крупных камней почки и мочеточника. Согласно рекомендациям Европейкой ассоциации урологов, эти операции показаны при неэффективности эндоскопических вмешательств и сложных камнях почки [3]. К ней также можно прибегать в тех случаях, когда наряду с удалением камня показано проведение реконструктивных операций на пиелоуретеральном сегменте или мочеточнике. Однако для лапароскопического лечения сложных коралловидных камней необходимы достаточный опыт и навыки выполнения эндовидеохирургических вмешательств. Преимуществами лапароскопической пиелолитотомии (ЛП) также могут быть отсутствие кровотечения вследствие травмы паренхимы почки и уросепсиса на фоне повышения интраренального давления. В урологических центрах с достаточным опытом в лапароскопической реконструктивной хирургии ЛП может быть альтернативой ПНЛ для отдельной группы пациентов [3, 11 – 15].
Целью нашей работы стало проведение сравнительного анализа результатов ПНЛ и ЛП у больных с крупными камнями почечной лоханки.
Материалы и методы. В исследование включены результаты оперативного лечения 60 больных с единичными крупными камнями почечной лоханки. Мужчин было 37 (61,7%), женщин – 23 (38,3%), средний возраст пациентов составил 46,8 (36 – 72) года. Сорока (66,7%) из них была выполнена ПНЛ, 20 (33,3%) – ЛП (табл. 1).
В исследование были включены пациенты с камнем лоханки размером ≥2,5 см, с индексом массы тела менее 30 кг/м², не имевших в анамнезе операций на почке. Диагноз МКБ устанавливали на основании жалоб и данных анамнеза больного, результатов проведенного обследования: УЗИ почек, экскреторной урографии и спиральной компьютерной томографии. Эти методы диагностики позволяли уточнить размеры и плотность камня, его стереометрическое расположение, изменения морфофункционального состояния почек и верхних мочевых путей (ВМП). Функцию почек определяли с помощью динамической сцинтиграфии. При воспалительных изменениях в анализах мочи до операции проводили антибактериальную терапию.
Перкутанную нефролитотрипсию начинали с цистоcкопии и установки мочеточникового катетера. После перекладывания пациента на живот выполняли УЗИ почки и определяли оптимальную точку для пункции ЧЛС. При необходимости для расширения ЧЛС ретроградно вводили стерильный раствор. Во всех случаях пункцию ЧЛС осуществляли по задней аксиллярной линии под XII ребром. Далее под рентгенологическим контролем по жесткой струне 0,035 дюйма проводили дилатацию пункционного хода с установкой кожуха Amplatz. Нефроскопию выполняли жестким эндоскопом 24 Шр, для контактной литотрипсии использовали ультразвуковой литотриптер. В конце ПНЛ отмывали сгустки крови и мелкие осколки из ЧЛС, устанавливали баллонный нефростомический катетер. Объем интраоперационной кровопотери определяли по формуле, предложенной Moore: V (мл) = вес (кг) х 0,07 х [Ht (до операции) – Ht (после операции) ]/Ht (до операции).
Лапароскопическую пиелолитотомию выполняли чресбрюшинным доступом в положении больного на боку с использованием 3 или 4 трокаров. Выделяли лоханку, после ее инцизии извлекали камень, который удаляли с помощью эндомешка. Полостную систему отмывали от сгустков крови. Нефростомический дренаж или стент не устанавливали. Далее ушивали дефект лоханки. После проведения страхового дренажа выполняли экстраперитонизацию зоны операции для исключения попадания мочи в брюшную полость. Для определения кровопотери при лапароскопии измеряли объем жидкости в отсосной банке и вычитали из него количество использованного во время операции промывного раствора.
Сравнение проводили по таким показателям, как продолжительность и эффективность операции, количество интра- и послеоперационных осложнений, объем кровопотери и сроки госпитализации. Для оценки достоверности сравниваемых параметров использовали критерий Стьюдента для параметрических и Манна–Уитни для непараметрических данных.
Результаты. Операции оказались успешными во всех случаях. В группе ЛП конверсии ни в одном наблюдении не потребовалось. Значимой разницы между двумя группами по предоперационным характеристикам пациентов и размерам камня не отмечено.
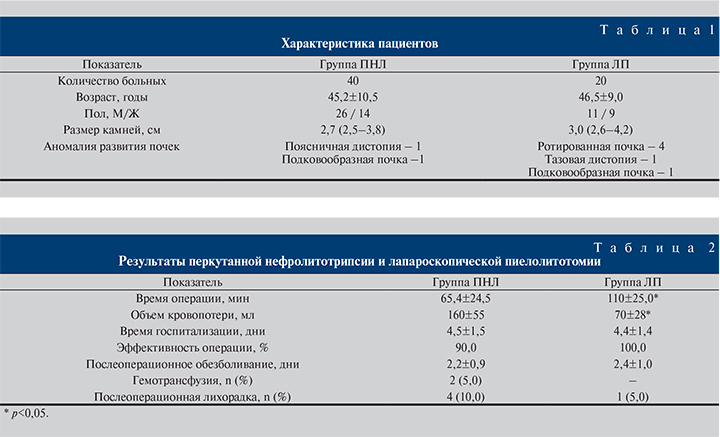
Как видно из табл. 2, статистически значимые различия касались продолжительности операции, которая была почти в 2 раза выше в группе ЛП (p≤0,05), и объема кровопотери, который, наоборот, был больше в группе ПНЛ (p≤0,05). Другие показатели (время госпитализации и послеоперационного обезболивания) значимо не различались. В группе ПНЛ эффективность составила 90%, к дополнительным вмешательствам прибегали в 4 (10%) случаях. В группе ЛП камень был полностью удален у всех пациентов, т.е. эффективность операции составила 100%.
В группе ПНЛ высокая лихорадка имела место у 4 (10%), кровотечение – у 3 (7,5%) пациентов. У одного из них оно было остановлено временным пережатием нефростомического дренажа (Клавьен I), двум другим проведено переливание крови (Клавьен II). Перфорация ЧСЛ наблюдалась у 2 (5%) пациентов при ПНЛ, в обоих случаях лечение было консервативным. В группе ЛП только 1 (5%) пациент имел высокую лихорадку, в 2 (10%) наблюдениях возник послеоперационный парез кишечника. Все осложнения были ликвидированы консервативно. Результаты динамической сцинтиграфии в послеоперационном периоде свидетельствовали о нормализации уродинамики ВМП и улучшении функции почки. Приводим клиническое наблюдение успешной ЛП у больной с коралловидным камнем правой почки.
Пациентка 56 лет госпитализирована в клинику урологии с жалобами на боли в поясничной области справа. По данным УЗИ и экскреторной урографии выявлены камень правой почки, расширение ее полостной системы, ротирование лоханки кпереди (рис. 1). С учетом больших размеров камня и сложности пункции задней чашечки из-за ротации почки решено выполнить ЛП справа. Под общей анестезией в положении больной на боку установлено 4 троакара, чрезбрюшинным доступом выделена лоханка правой почки, произведен разрез по ее передней поверхности. После извлечения камня выполнена пиелоскопия ригидным уретероскопом, удалены конкременты из нижней чашки. Далее пиелотомический разрез ушит непрерывным швом, установлен дренаж, камень удален с помощью эндомешка (рис. 2). Послеоперационных осложнений не было. На контрольной обзорной рентгенограмме мочевых путей теней конкрементов в проекции правой почки нет. На 4-е сутки дренаж извлечен и больная выписана на амбулаторное лечение.
В данном клиническом случае лапароскопическим доступом удалось полностью и без осложнений удалить крупный камень ротированной правой почки.
Обсуждение. Перкутанная нефролитотрипсия остается основным методом лечения больных с крупными камнями почек, и большинство клиник имеет достаточный опыт ее выполнения. Первая ЛП была впервые описана еще в 1990 г. [11], однако из-за активного внедрения ПНЛ и длительности кривой обучения ЛП она не приобрела должной популярности среди урологов. По той же причине в литературе мало публикаций о результатах данной операции, и нередко авторы приводят небольшие серии ЛП в виде монотерапии без сравнения с ПНЛ [12 – 16]. Сравнительному анализу результатов ПНЛ и ЛП посвящены единичные работы [11, 17 – 21].
Лапароскопическая пиелолитотомия, согласно рекомендациям Европейской ассоциации урологов, показана при безуспешных эндоскопических вмешательствах и сложных камнях почки [3]. К ней также можно прибегать в тех случаях, когда наряду с удалением камня показано проведение реконструктивных операций на пиелоуретеральном сегменте и мочеточнике. В настоящей работе мы провели сравнительный анализ результатов ПНЛ и ЛП у больных с крупными камнями почки. Группы были сопоставимыми по возрасту, полу пациентов, размерам камня. В то же время по ряду показателей были получены различия как между группами, так и с данными других авторов. В нашей серии время ЛП составило 110±25,0 мин, что было короче такового у H. Al-Azaby [22] (135 мин) и A. Nouralizadeh et al. [23] – 177 мин. P. Meria et al. [17] и A. Goel et al. [11] также отметили большую продолжительность ЛП по сравнению с ПНЛ (184 против 139 мин, р=0,02; и 142 против 72 мин, р<0,0001).

При ЛП возможны сложности с ушиванием пиелотомической раны из-за поствоспалительных изменений ткани почечной лоханки, что также может увеличивать время операции. Продолжительность ЛП обычно связана с длительной кривой обучения, необходимостью наложения интракорпоральных швов и удаления камня с помощью эндомешка. Однако S. Li et al. [18] в рандомизированном исследовании с участием 178 пациентов с крупными камнями почечной лоханки обнаружили, что среднее время операции было достоверно короче при ЛП, чем при ПНЛ. Это, вероятно, было связано с тем, что при ЛП камни удалялись целиком. Их извлечение из лоханки является одним из ограничений ЛП. Для этой цели J. Lee et al. [19] выполняли нефроскопию гибким эндоскопом, который легко проводился через троакар. Мы в своей практике используем жесткий уретероскоп, который свободно вводится через 6-мм троакар, позволяет осмотреть все чашечки почки и удалить труднодоступные камни [24]. Роботическая техника может облегчить диссекцию тканей, экстракцию камня и интракорпоральное ушивание лоханки, тем самым улучшить результаты операции и сократить время обучения хирурга [25]. Однако еще мало публикаций о результатах робот-асисcтированной пиелолитотомии, а ее высокая стоимость не позволяет широко применять ее в лечении пациентов с МКБ.
Одним из преимуществ ЛП перед ПНЛ можно назвать отсутствие травмы паренхимы почки. При ПНЛ доступ осуществляется непосредственно через паренхиму, поэтому всегда есть опасность травмы нефронов и сосудов, а следовательно, риск кровотечения. Это особенно актуально для пациентов с камнем единственной почки, аномалией развития ВМП и коагулопатией. Останавливать кровотечение можно консервативно, а при неэффективности приходится прибегать к суперселективной эмболизации артерии, что может быть причиной ишемического повреждения части нефронов. При сравнительном анализе ПНЛ и ЛП P. Meria et al. [17] обнаружили значимое венозное кровотечение у 3 из 16 пациентов при ПНЛ, и объем кровопотери был достоверно большей в группе ПНЛ (210/70 мл). Средний объем кровопотери в нашем исследовании также был значительно меньше при ЛП (160±55/70±28 мл; p≤0,05); случаев гемотрансфузии не было. Кровотечение после ПНЛ встречается часто и в 1–12% случаев требует проведения гемотрансфузий [4, 5, 7]. При ПНЛ с увеличением размера камня не только снижается процент освобождения от камня, но и увеличивается риск гемонтрансфузии.
К факторам риска развития тяжелого кровотечения относятся доступ через верхнюю чашку, единственная почка, коралловидный камень, множественные пункции и недостаточный опыт хирурга [5, 7]. В связи с этим у пациентов с высоким риском кровотечения методом выбора может быть ЛП. Наши данные и результаты других авторов свидетельствуют о низком уровне кровотечений и гемотрансфузии при ЛП, что в первую очередь связано с отсутствием травмы паренхимы почки.
Послеоперационная лихорадка является наиболее частым осложнением ПНЛ (23–25%), а в 1–2% случаев развивается уросепсис [4, 6, 8, 9]. Среди оперированных нами пациентов лихорадку чаще регистрировали в группе ПНЛ (10%) против 5% в группе ЛП. Фактором риска развития септического шока наряду с позитивной культурой мочи, женским полом, наличием почечной недостаточности и сахарного диабета, коралловидного нефролитиаза и инфекционных камней является высокое давление ирригационной жидкости во время ПНЛ [8, 9].
Увеличение продолжительности операции из-за размеров камня, постоянное высокое интраренальное давление в ЧЛС приводят к пиеловенозным и пиелотубулярным рефлюксам, к развитию инфекционного процесса. При ЛП ирригация ЧЛС почки не проводится, поэтому даже при наличии инфекционных камней рефлюксы практически исключаются.
При ЛП осложнения обычно связаны с закрытием пиелотомического разреза и удаления камня. В работах [17, 26] подтекание мочи после операции наблюдалось в 12,5% (2/160) и 10% (2 / 20) случаев соответственно.
По эффективности ПНЛ и ЛП приводятся разноречивые данные, но большинство авторов указывают на отсутствие достоверных различий. Y. Bai et al. [23], проведя сравнительный анализ результатов ЛП и ПНЛ при крупных камнях почки, отметили, что при ЛП через 3 мес. после операции наблюдается высокий процент освобождения от камней. Это связано с тем, что в большинстве случаев они были удалены полностью без дробления. В группе ПНЛ после дезинтеграции крупного камня возможны резидуальные осколки, которые могут снизить процент успеха, ассоциироваться с необходимостью дополнительных вмешательств и быть причиной рецидивирования нефролитиаза. В исследовании [17] разница в показателях эффективности ЛП (88%) и ПНЛ (82%) оказалась статистически не значимой. А. Tefekli et al. [22] выполнили ЛП 26 пациентам, у которых процент освобождения от камней составил 100% в отличие 88,4% при ПНЛ. В нашей группе эффективность ЛП и ПНЛ также достоверно не различалась (100/90,0%; р>0,05).
В большинстве случаев ЛП выполняли ретроперитонеальным доступом, позволяющим быстро выделять заднюю поверхность почечной лоханки, избегать излишней диссекции тканей и затекания мочи и крови в брюшную полость. Несмотря на эти преимущества забрюшинного доступа, мы, как и некоторые урологи [17, 22, 23], операцию проводили чрезбрюшинным доступом, более удобным для большинства урологов, обеспечивающим достаточное пространство для манипуляций и хорошую ориентацию в анатомических структурах, что обусловливает короткую кривую обучения. В отличие от него ретроперитонеальный доступ обеспечивает лимитированное рабочее пространство для наложения швов и завязывания узлов, что особенно проявляется у пациентов с ожирением.
Заключение. За последние десятилетия лапароскопическая хирургия получила широкое распространение в лечении урологических заболеваний, однако редко применяется в отношении пациентов с нефролитиазом. Это связано с улучшениями в технологии перкутанных операций на почке, активным внедрением гибких уретеропиелоскопов и лазерных литотриптеров. Более того, ЛП ассоциируется с длительным операционным временем, большей инвазивностью и требованием к наличию навыков в эндовидеохирургии по сравнению с ПНЛ. Лапароскопия технически сложна для пациентов с выраженными прилоханочными спайками, интрапочечной лоханкой или предыдущими операциями на почке. Однако ЛП может быть показана больным аномальными почками при сочетании нефролитиаза с обструкцией ПУС, требующего проведения реконструктивных операций, а также при неэффективности эндоскопических методов лечения МКБ.



