Введение. Синдром гиперактивного мочевого пузыря (ГАМП) характеризуется ургентными позывами, частым мочеиспусканием и ноктурией с/без недержания мочи в отсутствие инфекций мочевыводящих путей или других патологических факторов [1]. ГАМП диагностируют с глобальной частотой до 14,6%, которая ежегодно увеличивается [2–4]. Повторяющиеся эпизоды ГАМП серьезно снижают качество жизни, включая повседневную социальную активность и сексуальную жизнь. Показано, что ургентное недержание мочи тяжелее переносится женщинами, чем мужчинами: у них выше уровень стресса, депрессии, более выражена сексуальная дисфункция [5]. Juliato et al. [6] оценивали влияние ГАМП на женскую сексуальную функцию 267 пациенток с впервые диагностированным ГАМП. Их cредний возраст составил 50,2±11,9 года. Более половины (54,3%) из них были замужем, имели минимум троих детей и находились в постменопаузе. Средний общий балл при оценке индекса женской сексуальной дисфункции (ИЖСД) составлял 19,2±9,8, причем у женщин в пременопаузе риск развития сексуальной дисфункции был 65,6%, у женщин в постменопаузе – 86,2%. У женщин в постменопаузе более тяжелая степень ГАМП отчетливо коррелировала с худшими показателями по доменам «возбуждение», «любрикация», «оргазм», «боль во время полового акта». В то же время у более молодых женщин зависимость между ГАМП и женской сексуальной дисфункцией (ЖСД) статистической значимости не имела [6]. Частота ЖСД среди здоровых женщин составила 22%, наличие ГАМП этот показатель удваивает (47%) [7].
Материалы и методы. Нами проведено проспективное открытое двуцентровое сравнительное неинтервенционное исследование. Под нашим наблюдением находились 47 пациенток в возрасте в среднем 54,6±3,5 года, колебания от 49 до 63 лет, страдавших ГАМП. В оценке гиперактивности мочевого пузыря мы использовали международную шкалу симптомов ГАМП (Overactive Bladder Symptom Score – OABSS), включившую оценку частоты дневных (0–2 балла) и ночных (0–3 балла) мочеиспусканий раздельно, ургентные позывы (0–5 баллов) и частоту ургентного недержания мочи (0–5 баллов) в течение 2 дней подряд [8]. ГАМП диагностируют, если общая сумма баллов три и выше, а уровень ургентности оценен как минимум в два балла. Легкая степень ГАМП определяется при сумме баллов 3–5, средняя – 6–11, тяжелая – если баллов 12 и больше. Эта шкала апробирована и поддержана многими исследователи [9–10].
Сексуальную функцию пациенток оценивали посредством Индекса женской сексуальной дисфункции (ИЖСД), который включает 19 вопросов по шести доменам, охватывающим либидо, возбуждение, любрикацию, боль, оргазм и общее сексуальное удовлетворение; каждый домен оценивают от 0 до 5 баллов. ЖСД диагностируют при сумме баллов менее 25 [11].
Когнитивную функцию пациенток определяли при помощи шкалы исследования психического состояния (Mini Mental State Examination, MMSE), предложенную Folstein в 1975 г. [12]. Впоследствии MMSE многими исследователями незначительно модифицировалась, но общий принцип оставался неизменным. Эта шкала состоит из вопросов, оценивающих в баллах память, ориентацию во времени и пространстве, способность к концентрации внимания и устному счету, речь и способность нарисовать два пересекающихся пятиугольника с равными углами (или циферблат часов, показывающих определенное время). Правильный ответ оценивается в 3 или 5 баллов, максимальная сумма баллов – 30.
Результаты теста трактуют следующим образом:
- 28–30 баллов – нет нарушений когнитивных функций;
- 24–27 баллов – преддементные когнитивные нарушения;
- 20–23 балла – деменция легкой степени выраженности;
- 11–19 баллов – деменция умеренной степени выраженности;
- 0–10 баллов – тяжелая деменция.
Критерии включения:
- Наличие постоянного полового партнера
- Заинтересованность в сексуальной жизни
- Соответствие критериям ГАМП (оценка ургентности по шкале OABSS не менее 2 баллов, общая оценка не менее 3 баллов, длительность заболевания – 3 мес. и дольше).
- Способность самостоятельно заполнить опросники.
- Согласие участвовать в исследовании.
Критерии исключения:
- Беременность или кормление грудью.
- Инфекции мочевыводящих путей.
- Недержание мочи при напряжении.
- Воспалительные заболевания половых органов.
- Прием антихолинергических препаратов в течение 3 мес. до включения в исследование.
- Плохие семейные отношения.
- Заболевания/состояния, при которых противопоказано применение М-холинолитиков (частичная кишечная непроходимость, мегаколон, глаукома, тахиаритмия, миастения, сердечная недостаточность, нарушения функции печени и почек).
Также для определения влияния ГАМП на сексуальную функцию сформирована группа сравнения (ГС), идентичная по социально-демографическим признакам, но без симптомов ГАМП; в ГС вошли 22 женщины.
Больные ГАМП и женщины из ГС проходили следующие обследования:
- Тщательный сбор анамнеза, в том числе эпидемического, поскольку гиперактивный мочевой пузырь может быть маской ряда заболеваний, включая урогенитальный туберкулез [13–14]; учитывали все сопутствовавшие заболевания, принимаемые лекарственные препараты и биологически активные добавки.
- Осмотр на гинекологическом кресле с целью исключения аномального расположения наружного отверстия уретры, наличия патологических влагалищных выделений.
- Общий анализ мочи для исключения инфекции мочевыводящих путей.
- Самостоятельное заполнение анкеты OABSS.
- Самостоятельное заполнение ИЖСД.
- Анкетирование по опроснику MMSE.
Пациенткам группы ГАМП назначали троспия хлорид по 15 мг дважды в день в течение 3 мес. По истечении этого времени пациентки приходили на контрольное обследование, которое включало заполнение опросников OABSS, ИЖСД и MMSE, а также оценку переносимости троспия хлорида. Пациенткам была дана инструкция о необходимости немедленной связи с врачом при возникновении каких-либо побочных явлений или острых состояний, обострения хронических заболеваний.
Результаты. Основные социально-демографические характеристики групп представлены в табл. 1.
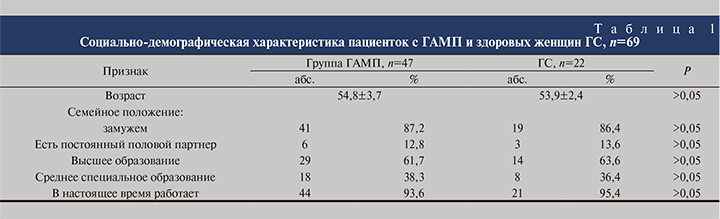
Как следует из таблицы, по социально-демографическим признакам группы были сопоставимыми. Пациентки в течение длительного времени наблюдались у врачей различного профиля по поводу эндокринных заболеваний, заболеваний сердечно-сосудистой системы, бронхолегочной системы, желудочно-кишечного тракта. Список лекарственных препаратов, принимаемых пациентками, включал β-адреноблокаторы (метопролол, бисопролол), α-адреноблокаторы (доксазозин), лозартан, нифедепин, лизиноприл, статины, гипогликемические средства (метформин, глимеперид, онглиза), ингибитор протонной помпы омепразол, пищеварительные ферменты (мезим, фестал), галидор, цитофлавин, курантил, мотилиум, дюспаталин, верошпирон, гипотиазид, панангин, кардиомагнил, нестероидные противовоспалительные препараты (нимесулид, кетопрофен, ибупрофен), миорелаксанты, тирозол, бронхолитики, витамины группы В, витамины А, Е, Д, рыбий жир, афобазол, персен, донормил. В среднем каждая пациентка принимала ежедневно 4,7±2,3 каких-либо препарата.
Все пациентки с ГАМП отмечали те или иные нарушения сексуальной функции; сопоставление их спектра с аналогичными показателями здоровых женщин представлено в табл. 2.

Как следует из таблицы, у здоровых женщин из ГС тоже присутствовали некоторые нарушения сексуальной функции, мы объяснили это возрастной генитоуринарной атрофией. Тем не менее по всем показателям, как и в общем индексе, выраженность сексуальных нарушений у пациенток с ГАМП была статистически значимо выше, чем в ГС. Средняя оценка когнитивных способностей пациенток с ГАМП составила 27,9±1,4, т.е. они были ментально полностью сохранны. Средний балл по шкале OABSS составил 11,8±2,7, причем легкая степень ГАМП была только у 11 (23,4%) женщин, у остальных 36 (76,6%) диагностирован ГАМП средней степени тяжести; тяжелой формы ГАМП не было ни в одном наблюдении. В течение 12 нед. ежедневно все пациентки получали 30 мг троспия хлорид (Спазмекс®). Этот м-холинолитик был выбран за свои уникальные свойства: препарат не проникает через гематоэнцефалический барьер, следовательно, не оказывает негативного влияния на когнитивную функцию, а также метаболизируется без участия фермента цитохром Р-450, что означает отсутствие конкуренции с другими лекарственными препаратами [15]. Результат терапии показан в табл. 3.
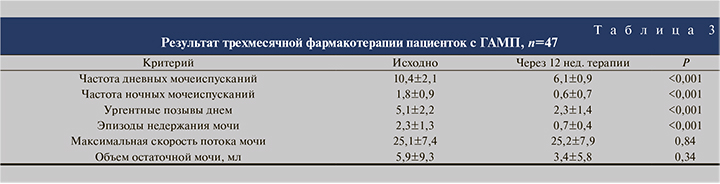
Таким образом, прием троспия хлорида в дозе 30 мг в сутки в течение 12 нед. позволил статистически значимо улучшить все параметры мочеиспускания; средний балл по шкале OABSS уменьшился вдвое, в среднем до 5,4±1,2 балла. Улучшение мочеиспускания закономерно сказалось на сексуальной функции пациенток, что отражают данные, представленные в табл. 4. Как следует из табл. 4, трехмесячный прием М-холинолитика позволил статистически значимо улучшить сексуальную функцию пациенток: общий балл ИЖСД возрос практически до уровня здоровых женщин (соответственно 20,64 и 22,46). При повторной оценке ментального статуса пациенток с ГАМП после трехмесячного курса лечения троспия хлоридом изменения показателей не отмечено, сумма баллов составила 27,8±1,3, т.е. негативного влияния на когнитивные способности отмечено не было.

Ни в одном наблюдении не отмечено каких-либо значимых побочных эффектов. Ни одной пациентке с ГАМП во время приема троспия хлорида не потребовалась коррекция дозы лекарственных препаратов, которые она планово получала по поводу сопутствовавших заболеваний.
Обсуждение. Негативное влияние ГАМП на сексуальную функцию женщин отмечали многие исследователи [16–22]. Отмечено, что при частоте ЖСД в общей популяции 22%, у пациенток с ГАМП распространенность ЖСД удваивается, достигая 47% [7]. Показано, что симптомы ГАМП вынуждали пациенток прерывать половой акт [18]. Страх подтекания мочи и частого мочеиспускания также служат поводом избегать интимных отношений [23]. Недержание мочи или ургентные позывы, вызванные ГАМП, непредсказуемы и неизбежны. Женщины с ургентными позывами могут не удерживать мочу во время оргазма, что приводит к тревоге [24]. Кроме того, из-за недержания мочи некоторые женщины чувствуют себя нечистыми и непривлекательными, поэтому они избегают секса [25]. Кроме того, потеря мочи, вызванная ГАМП, влияет на кислотность слизистой влагалища, нарушая нормальную флору, приводя к сухости влагалища и нарушению вагинальной любрикации, что в конечном итоге приводит к боли и затруднениям при половом акте. Страх утечки или позывов во время полового акта или оргазма, разочарование и низкая самооценка приводят к снижению полового влечения. Боль, расстройство сексуального возбуждения и проблемы с оргазмом заставляют пациенток избегать секса [7]. Наиболее драматично ухудшение сексуальной функции наступает у женщин в постменопаузе с тяжелой формой ГАМП [6]. Традиционно ЖСД уделяется недостаточно внимания, хотя ее распространенность колеблется от 30 до 63% [26–28]. Однако некоторые исследователи заявили, что, хотя ГАМП серьезно влияет на качество жизни женщин, это не приводит к соответствующему снижению качества их сексуальной жизни [29]. Есть ряд исследований, показывающих улучшение сексуальной функции и общего качества жизни женщин с ГАМП на фоне фармакотерапии М-холинолитиками [30–32], однако нам не встретились работы, комплексно оценивающие сексуальную и ментальную функции, а также влияние М-холинолитиков на полипрагмазию. Нижние мочевыводящие пути женщин эмбриологически и анатомически тесно связаны с репродуктивной системой, что обусловливает взаимовлияние заболеваний мочевой и половой систем. Эстрогенный дефицит, возникающий в климактерии, способствует развитию атрофических процессов в урогенитальной сфере женщины, что приводит к появлению или усугублению проблемы недержания мочи. Онтофилогенетическое единство мочевого пузыря и половых органов женщины обусловливает их взаимное влияние, особенно в случае каких-либо физиологических нарушений и в период климактерия [17, 33, 34]. Подбор фармакотерапии данной категории больных требует особо тщательного подхода.
При назначении фармакотерапии пациенткам с ГАМП следует принимать во внимание возможность лекарственного взаимодействия. Возрастные изменения организма могут приводить к выраженным нарушениям фармакокинетики лекарственных средств, так как могут колебаться количество, плотность и чувствительность рецепторов, что способствует усилению или ослаблению основного фармакологического эффекта [35]. Наши данные показали, что назначение троспия хлорида безопасно для полиморбидных пациенток с полипрагмазией.
Заключение. В проведенном исследовании сексуальная функция всех женщин, страдавших синдромом гиперактивного мочевого пузыря, была снижена по сравнению со здоровыми женщинами того же возраста и социального статуса. Трехмесячный курс троспия хлорида (Спазмексс®) по 30 мг ежедневно статистически значимо улучшил как параметры мочеиспускания, так и сексуальную функцию пациенток, при этом не оказав никакого влияния на их когнитивные способности и не потребовав корректировки доз препаратов, принимаемых по поводу сопутствовавших заболеваний.



