Введение. Проблема расстройств мочеиспускания актуальна как для женщин, так и для мужчин [1, 2]. Нарушения функции мочевыводящих путей вызывают тяжелые физические и моральные страдания, обусловленные глубокой психической травмой, сексуальным конфликтом, часто сопровождаются развитием психических расстройств, невроза и неврастении [3]. Патогенез дисфункций мочевого пузыря сложен, так как последние затрагивают не только мочевой пузырь, но и рядом расположенные органы [1].
В настоящее время одним из наиболее значимых мочеполовых расстройств является ГАМП [4]. Известна трудность лечения указанного заболевания [5]. Установлено, что 17% взрослого населения шести наиболее развитых стран Европы имеют признаки ГАМП. Частота и распространенность ГАМП увеличиваются с возрастом. По данным исследователей, распространенность ГАМП в возрасте до 25 лет составляет 4,8%, у лиц старше 65 лет – 30,9%. Полагают, что ургентными позывами на мочеиспускание страдают 16–19% взрослого населения России [4]. В общей популяции ГАМП чаще возникает у женщин [2].
Увеличение в структуре травматизма доли высокоэнергетических травм [6–8] обусловило появление большого числа пациентов с повреждениями таза [9, 10], часто сопровождающимися развитием осложнений [11], в том числе и со стороны мочеполовой системы [12, 13], которые наименее изучены [14].
До настоящего времени у пациентов с переломами таза не изучены заболеваемость и распространенность ГАМП, механизмы его развития; не разработаны достоверные методы диагностики, эффективные схемы лечения и алгоритмы профилактики [15]. В исследованиях последних лет представлены данные, свидетельствующие о росте числа пациентов с расстройствами акта мочеиспускания в отсут-ствие патологических изменений в анализах мочи [1]. Интерес к проблеме ГАМП значительно вырос. В клинической практике нашли применение различные методы его профилактики и лечения [5]. Тем не менее остается ряд нерешенных вопросов, касающихся распространенности и заболеваемости ГАМП, лечения и профилактики у пациентов, перенесших травму таза. Ответов на указанные вопросы в доступной литературе мы не нашли.
Перечисленные обстоятельства определяют актуальность проведения исследований, направленных на профилактику, раннюю диагностику, снижение количества осложнений и неудовлетворительных исходов лечения ГАМП. Наше исследование направлено на улучшение ближайших и отдаленных результатов у пациентов с травмой таза.
Материалы и методы. На I этапе исследования проведен ретроспективный анализ результатов лечения пациентов с переломами тазового кольца с оценкой частоты развития нарушений функции мочевыводящих путей, в том числе ГАМП. Изучены истории болезни 1493 человек, из них у 486 человек наблюдались нарушения мочеиспускания. Клинические признаки ГАМП были выявлены у 282 пациентов в возрасте от 16 до 78 лет (средний возраст – 47,0±4,5 года).
Второй этап предусматривал проведение проспективного исследования с целью определения факторов, способствующих развитию ГАМП, и профилактических мероприятий в отношении пациентов с нестабильными повреждениями тазового кольца. В исследование вошли 250 больных в возрасте от 18 до 45 лет (средний возраст – 31,5±4,8 года).
В зависимости от методов лечения пациенты были разделены на 2 группы: пациентам 1-й (n=113) группы было проведено консервативное лечение, 2-й (n=137) – оперативное. В отношении 109 (79,6%) больных использовали внутренний остеосинтез винтами и пластинами, 10 (7,3%) – аппараты наружной фиксации, 18 (13,1%) – комбинацию методов. На амбулаторное лечение выписаны 178 человек. Из исследования на II и III этапах исключены пациенты с разрывами мочевого пузыря и уретры.
На III этапе было проведено проспективное исследование с целью выработки терапевтических методов профилактики и лечения ГАМП у пациентов с нестабильными повреждениями тазового кольца, которым было выполнено оперативное лечение. Обследованы 184 больных в возрасте от 18 до 45 лет (средний возраст – 31,5±4,3 года), которые были разделены на 3 группы: в 1-й (n=59) группе каких-либо мер медикаментозной или физиотерапевтической профилактики ГАМП не проводилось, во 2-й (n=61) в раннем послеоперационном периоде осуществляли физиотерапевтическое воздействие на область мочевого пузыря с использованием синусоидальных модулированных токов в расслабляющем режиме, в 3-й (n=64) группе пациенты принимали м-холиноблокаторы и α1-адреноблокаторы.
На всех этапах исследования объективизация нарушений функции мочевыводящих путей проведена при анализе дневника мочеиспусканий, который пациенты заполняли самостоятельно в течение 3 дней. В нем указывалось время мочеиспускания, количество выделенной мочи, наличие эпизодов ее потери и обстоятельств, при которых она произошла. Помимо сведений о режиме мочеиспусканий пациенты отмечали количество ургентных позывов, не приведших к мочеиспусканию по каким-либо причинам.
С помощью анкеты оценки мочеиспускания проведен анализ количества позывов к мочеиспусканию, эпизодов ургентного НМ, числа мочеиспусканий ночью, чувства неполного опорожнения мочевого пузыря и оценивался суммарный балл симптоматики.
Рентгенологическое обследование черепа, грудной клетки, таза, поврежденных сегментов конечностей и позвоночника сделано при поступлении всем пациентам. Рентгенологический контроль состояния отломков осуществлен после репозиции, остеосинтеза и по окончании каждого месяца до сращения перелома. Для диагностики неполных разрывов заднего полукольца и детализации повреждений использована мультиспиральная компьютерная томография.
Ультразвуковое исследование почек и мочевого пузыря проведено для определения патологических процессов, объема мочевого пузыря и остаточной мочи на диагностическом ультразвуковом комплексе «Akuson Antares Premium Edition» (Siemens, Германия), линейным датчиком с частотой 3,5 МГц.
Цистоскопия была проведена больным с отклонениями в анализах мочи при помощи цистофиброскопа CYF 5A (Olympus, Япония).
Уродинамические методы (урофлоуметрия, цистометрия) исследования применены к пациентам с нарушением функции мочеиспускания на аппарате Picflow (Италия) и Medtronic Duet (Дания). Урофлоуметрия является скрининг-тестом и объективно подтверждает нарушения мочеиспускания. Другие уродинамические исследования, такие как цистометрия, позволили выяснить причину и патогенетические особенности дисфункций мочевого пузыря.
Электромиография (ЭМГ) – это комплекс методов оценки функционального состояния нервно-мышечной системы, основанный на регистрации и качественно-количественном анализе различных видов электрической активности нервов и мышц. Пациент находился в положении лежа на спине с разведенными и согнутыми в коленях ногами. Заземляющий электрод накладывался отдельно на нижнюю треть голени. Для отведения биопотенциалов осуществлено монополярное отведение посредством специальных электродов — катетеров различных калибров по шкале Шарьера (с 8-го по 12-й номер). Референтный (неактивный) электрод размещался в области надколенника. Отведение биопотенциалов детрузора производили путем непосредственного контакта электродов с его стенкой. Перед исследованием пациент самостоятельно мочился, а затем исследовали электрическую активность сфинктера уретры, детрузора и дна мочевого пузыря. ЭМГ мочевого пузыря и его замыкательного аппарата проведено на аппарате «ЭМГ-Микро» (компания «Нейрософт», Россия).
Методы лечения. На I и II этапах при частично стабильных переломах применяли консервативный метод – положение по Волковичу с согнутыми в тазобедренных и коленных суставах и разведенными нижними конечностями до 4–6 нед.
Оперативные методы лечения применяли в отношении пациентов с нестабильными повреждениями таза. Всего выполнено 539 операций остеосинтеза, из них 202 чрескостного, 260 погружного и 77 комбинированного.
На III этапе во 2-й (n=61) группе в раннем послеоперационном периоде осуществлено физиотерапевтическое воздействие (аппарат Амплипульс) на область мочевого пузыря синусоидальными модулированными токами в расслабляющем режиме (частота – 50 Гц, сила тока – 7–14 мА, 10 процедур по 10 мин); в 3-й (n=64) группе пациенты принимали м-холиноблокаторы (солифенацин [Везикар] 5 мг) и α1-адреноблокаторы (тамсулозин [Омник] 0,4 мг) утром в течение 3 мес.
Статистическая обработка данных осущствлна с помощью программ Statistica 6.0. В случае нормального распределения, а также равенства выборочных дисперсий для сравнения средних использовали t-критерий Стьюдента. Равенство выборочных дисперсий оценивали по F-критерию. Для сравнения связанных выборок использовали парный t-критерий Стьюдента. В случае распределений, не соответствовавших нормальному, а также при неравенстве дисперсий использовали непараметрические U-критерий Манна–Уитни (для независимых выборок) и T-критерий Вилкоксона (для связанных выборок). Для сравнения частот качественных признаков использовали критерий χ2. При наличии малых частот (менее 10) для данного критерия использовали поправку Йейтса на непрерывность, при частотах меньше 5 – точный метод Фишера. Уровень статистической значимости при проверке нулевой гипотезы принимали равным р<0,05. Во всех случаях использовали двусторонние варианты критериев.
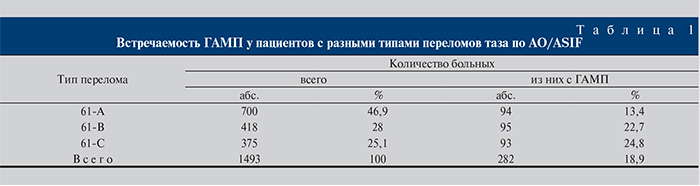
Результаты и обсуждение. Среди 1493 больных с переломами тазового кольца у 64 были открытые повреждения мочевого пузыря и уретры. Дневник мочеиспускания и анкету оценки мочеиспускания заполнили 709 человек, из них 486 (32,5%) отметили те или иные расстройства мочеиспускания. Пролапс тазовых органов I степени обнаружен у 10 женщин, II степени – у 2. Органические заболевания как причина дисфункции мочевого пузыря обнаружены у 93 (6,2%) пациентов. У остальных 393 (26,3%) человек органической патологии не выявлено. В результате обследования ГАМП диагностирован у 282 (58%) человек, в том числе с ургентным НМ у 242 (85,8%), без недержания – у 40 (14,2%).
Как видно из табл. 1, у пациентов со стабильными повреждениями тазового кольца (тип 61-А) при интактной диафрагме таза ГАМП регистрировали реже всего – в 13,4% случаев, при частично стабильных (тип 61-В) и нестабильных (тип 61-С) повреждениях – почти в 2 раза чаще: в 22,7 и 24,8% наблюдений соответственно. Различия в распространенности ГАМП среди пациентов со стабильными повреждениями, когда диафрагма таза интактна, с одной стороны, частично стабильными и нестабильными повреждениями, с другой, оказались статистически значимыми (р<0,05).
На II этапе в сроки от года до 3 лет после выписки из стационара осмотрены 154 человека, что составило 86,5% от первичного контингента больных с нестабильными повреждениями тазового кольца, выписанных на амбулаторное лечение. Из них пациентов 1-й группы было 48, 2-й – 106. Всем больным выполнено рентгенологическое обследование таза. По результатам дневника мочеиспускания и анкеты оценки мочеиспускания у 64 пациентов выявлены расстройства мочеиспускания. Урофлоуметрия была проведена 54 пациентам. У 13 пациентов 1-й группы с нарушением мочеиспускания отмечена более высокая по сравнению со 2-й группой максимальная скорость мочеиспускания (Qmax) – 30,8 мл/с при низком времени мочеиспускания (TQ) 16,7 с. По данным УЗИ снижение объема мочевого пузыря в среднем на 100 мл констатировали у 22 и 25 пациентов 1-й и 2-й групп соответственно. После опорожнения мочевого пузыря остаточная моча (более 50 мл) определялась у 17 пациентов 1-й и у 24 – 2-й групп.
С учетом клинических признаков и данных дополнительных исследований диагноз ГАМП в 1-й группе установлен 18 (37,5%) пациентам, во 2-й – 22 (20,8%). Оперативное восстановление целостности тазового кольца при нестабильных переломах приводило к снижению частоты развития ГАМП.
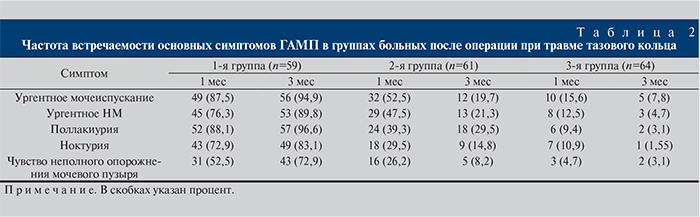
Анализ проведенных мер профилактики развития ГАМП у пациентов после травмы таза (III этап) показал, что в 1-й (n=59) группе через 3 мес после операции число больных ургентным мочеиспусканием составило 56 (94,9%), ургентное НМ регистрировали у 53 (89,8%) больных, поллакиурию — у 49 (83,1%), чувство неполного опорожнения мочевого пузыря – у 43 (72,9%), ноктурию – у 49 (83,1%; табл. 2). Группы пациентов были сопоставимыми по типам переломов.
Во 2-й (n=61) группе через 1 мес после операции у 32 (52,5%) больных наблюдалось ургентное мочеиспускание, у 29 (47,5%) – ургентное НМ, у 16 (26,2 %) – чувство неполного опорожнения мочевого пузыря, у 18 (29,5%) – ноктурия, у 24 (39,3%) – поллакиурия. Через 3 мес в данной группе уменьшилось число пациентов, отмечающих ургентное мочеиспускание, ургентное НМ и поллакиурию на 32,8, 26,2 и 9,8% соответственно, а чувство неполного опорожнения мочевого пузыря сохранялось лишь у 5 (8,2%) человек.
В 3-й (n=64) группе в раннем периоде после травмы тазового кольца через 3 мес терапии императивные позывы к мочеиспусканию отмечались лишь у 5 (7,8%) больных, императивное НМ – у 3 (4,7%), а поллакиурия – у 2 (3,1%) пациентов.
Сравнительный анализ результатов показал, что профилактическое назначение м-холинолитиков и α1-адреноблокаторов в раннем периоде после травмы тазового кольца способствует снижению клинических признаков ГАМП в 4,3 и 16,6 раза эффективнее по сравнению со 2-й и 1-й группами больных.
При анализе анкет через 3 мес после операции в 1-й группе пациентов средний суммарный балл симптоматики в 3,6 раза превышал контрольный уровень (р<0,05) и составил 22,1±12,7 балла. При этом средний балл ургентных позывов к мочеиспусканию ургентного НМ, а чувства неполного опорожнения мочевого пузыря превышали контрольный уровень в 2,7; 6,5 и 2 раза соответственно (во всех случаях р<0,05). Во 2-й группе на фоне физиотерапевтического воздействия через 3 мес после операции суммарный балл симптоматики составил 12,2±1,7 балла и превысил контрольный уровень в 2 раза (р<0,001). При этом средний балл ургентных позывов к мочеиспусканию в 1,7 раза превысил контрольный уровень, а ургентного НМ – в 3,2 раза (в обоих случаях р<0,05). В 3-й группе на фоне терапии м-холиноблокаторами и α1-адреноблокаторами через 3 мес после операции суммарный балл симптоматики ургентного НМ статистически значимо не отличался от контроля.
Сравнительный анализ показал, что терапия м-холиноблокаторами и α1-адреноблокаторами (3-я группа) в раннем послеоперационном периоде способствует снижению выраженности симптоматики ургентного НМ, в отличие от пациентов 1 и 2-й групп, где суммарный балл в 2 и 3,8 раза соответственно превышал контрольный уровень.
По данным дневника мочеиспусканий у пациентов 1-й (n=59) группы через 3 мес после операции наблюдались клинические проявления ургентного НМ. Так, количество мочеиспусканий за сутки, количество ургентных позывов и эпизодов ургентного НМ в 2,9, 9,5 и 8,4 раза превысили соответствующие контрольные показатели (во всех случаях p<0,05). Наряду с этим средний объем одного мочеиспускания составил лишь 50,4±10,11 мл (р<0,05). У пациентов 2-й группы через 3 мес после операции средний объем мочеиспускания составил 120,5±12,28 мл и не отличался от контрольной величины. Однако количество мочеиспусканий за сутки, ургентных позывов и эпизодов ургентного НМ было в 1,3, 3,8 и 2,4 раза больше, чем в контроле (во всех случаях p<0,05).
У пациентов 3-й группы через 3 мес после операции количество мочеиспусканий за сутки, ургентных позывов и эпизодов ургентного НМ статистически значимо не отличалось от контрольных показателей, при этом функциональная емкость мочевого пузыря составила 190,6±12,84 мл.
Сравнительный анализ полученных результатов показал, что профилактическое назначение м-холинолитиков и α1-адреноблокаторов в раннем периоде после травмы тазового кольца способствует снижению частоты ургентных позывов к мочеиспусканию в 3,8 и 7,3 и эпизодов НМ – в 2,7 и 7,2 раза соответственно по сравнению со 2-й и 1-й группами больных.
По данным урофлоуметрии в 1-й группе через 3 мес после операции нормальный тип мочеиспускания констатирован у 4 (6,8%) пациентов, прерывистый – у 31 (52,5%), обструктивный – у 24 (40,7%). При этом регистрировали увеличение времени мочеиспускания (TQ) в 5,3 раза, снижение максимальной скорости мочеиспускания (Qmax) на 31% и объем выделенной мочи (Vcomp) на 49% (во всех случаях p<0,05) по сравнению с контрольными показателями. Во 2-й группе нормальный тип мочеиспускания регистрировали у 20 (32,8%) пациентов, прерывистый – у 27 (44,3%), обструктивный – у 14 (22,9%). При этом показатели среднего объема мочевого пузыря, Qmax и TQ не отличались от контрольных значений.
В 3-й группе через 3 мес после операции нормальный тип мочеиспускания регистрировали у 59 (92,2%) пациентов, прерывистый — у 5 (7,8%). При этом показатели среднего объема мочевого пузыря, Qmax и времени мочеиспускания также значимо не отличались от контрольных величин.
Сравнительная качественная оценка урофлоуграмм показала, что у пациентов 1-й группы нормальный тип мочеиспускания имел место в 6,8% наблюдений, во 2-й группе – у 32,8 и в 3-й – у 92,2%.
По данным цистометрии в 1-й группе через 3 мес после операции регистрировали увеличение объема остаточной мочи в 2 раза, снижение максимальной цистометрической емкости мочевого пузыря в 2,6 раза и уменьшение объема мочевого пузыря при первом позыве и при неудержимом позыве к мочеиспусканию в 2,7 и 2,2 раза соответственно по сравнению с контролем (во всех случаях р<0,05). На цистометрограмме наблюдались непроизвольные сокращения детрузора в фазе наполнения, колебания внутрипузырного давления составили 19,6 см водн.ст. Во 2-й группе через 3 мес после операции объем остаточной мочи в 1,6 раза превосходил контрольный уровень (р<0,05), показатель максимальной цистометрической емкости мочевого пузыря был на 39,8% снижен, а объем мочевого пузыря при первом позыве и при неудержимом позыве к мочеиспусканию был уменьшен в 1,1 и 1,3 раза соответственно (во всех случаях р<0,05). На цистометрограмме колебания внутрипузырного давления составили 12,6 см водн.ст. В 3-й группе через 3 мес после операции все исследуемые показатели статистически значимо не отличались от контрольных величин. Так, объем остаточной мочи составил 28,6±3,42 мл, максимальная цистометрическая емкость мочевого пузыря – 421,9±12,7 мл, а объем мочевого пузыря при первом позыве и при неудержимом позыве к мочеиспусканию – 127,6±12,1 и 294,4±9,1 мл соответственно (во всех случаях р>0,05). На цистометрограмме максимальная амплитуда сокращений детрузора составила 9,8 см водн.ст.
Сравнительный анализ показал, что профилактическое назначение препаратов м-холиноблокаторов и α1-адреноблокаторов в раннем периоде после травмы тазового кольца способствует нормализации цистометрических показателей и объема остаточной мочи по сравнению со 2-й и 1-й группами больных.
С помощью ЭМГ в 1-й группе через 1 мес после операции регистрировали увеличение показателей максимальной амплитуды интерференционной кривой на уровне сфинктера уретры на 33,6%, а на уровне детрузора в 2,7 раза по сравнению с контролем (в обоих случаях р<0,05), через 3 мес отмечено увеличение показателей. Во 2-й группе через 1 мес после операции показатели максимальной амплитуды интерференционной кривой на уровне детрузора и сфинктера уретры соответственно в 1,8 и 1,2 раза превосходили контрольные значения (в обоих случаях p<0,05), через 3 мес показатели уменьшились. В 3-й группе через 1 мес после операции показатели максимальной амплитуды интерференционной кривой на уровне детрузора и сфинктера уретры статистически значимо не отличались от контрольных величин. Через 3 мес после операции данные показатели имели тенденцию к дальнейшему снижению: так, на уровне детрузора они снизились на 15,5%, а на уровне сфинктера уретры — на 3,9%.
Таким образом, использование после оперативного восстановления непрерывности тазового кольца в качестве средств профилактики комбинации препаратов м-холиноблокаторов и α1-адреноблокаторов в течение 3 мес способствует снижению частоты развития ГАМП в 10,5 раз, симптоматики ургентного НМ в 4,9 раза, позволяет достигать нормальный тип мочеиспускания 98% больных, нормализовать цистометрические показатели и объем остаточной мочи, а также восстанавливать резервуарную и эвакуаторную функции мочевого пузыря и запирательную функцию сфинктера уретры.
Выводы. Нарушения функции мочеиспускания в отдаленном периоде травмы тазового кольца отмечались у 32,5% пациентов. В 6,2% случаев в их основе лежали органические заболевания мочеполовой системы, а также других органов и систем. В 26,3% случаев они были представлены функциональными расстройствами, наиболее частыми из которых являлся ГАМП.
Распространенность ГАМП среди пациентов, перенесших травму таза, составила 18,9%. Его развитие чаще отмечалось у женщин и в старших возрастных группах. Заболевание возникало преимущественно в сроки от 1 до 12 мес после травмы.
Одним из основных факторов развития ГАМП являлось повреждение диафрагмы таза и развитие тазовой гематомы. При стабильных повреждениях таза частота развития ГАМП составила 13,4%, при частично стабильных – 22,7, при нестабильных – 24,8%. Риск развития ГАМП при нестабильных повреждениях таза наполовину выше, чем при стабильных.
Оперативное восстановление целостности тазового кольца при нестабильных повреждениях приводило к статистически значимому снижению частоты развития ГАМП. У пациентов с тяжелыми нестабильными повреждениями тазового кольца после анатомической репозиции и остеосинтеза частота развития синдрома была ниже, чем при консервативном лечении, на 16,7%.
Использование в качестве средств профилактики ГАМП комбинации м-холиноблокаторов и α1-адреноблокаторов в течение 3 мес снижало частоту развития ГАМП на 7,5%. Применение физиотерапевтического лечения мочевого пузыря в виде синусоидальных модулированных токов в расслабляющем режиме в послеоперационном периоде не оказывало влияния на частоту ГАМП.



