Введение. Пиелонефрит очень часто сопровождает мочекаменную болезнь, доброкачественную гиперплазию простаты, аномалии развития мочеполовых органов и другие урологические заболевания. Наоборот, у массы пациентов с уролитиазом, нуждающихся в неотложной урологической помощи, наблюдаются почечная колика или вторичный пиелонефрит. Несмотря на многообразие методов лечения и лекарственных средств, количество острых пиелонефритов и рецидивов хронического пиелонефрита увеличивается [1–3]. По данным исследователей Европейской ассоциации по контролю и мониторингу резистентности к антибактериальным препаратам в первом десятилетии XXI в. в европейских странах, устойчивость Escherichia coli к антибиотикам группы цефалоспоринов третьего поколения и пенициллинов при урологической инфекции повысилась до критической величины 15–25% [4].
Кроме того, за последние годы изменилась и сама клиническая картина пиелонефрита, проявивавшаяся в более частом выявлении малосимптомных форм болезни, несмотря на выраженные воспалительно-деструктивные изменения в органах мочевыделительной системы (МВС). В связи с этим в качестве альтернативы или дополнения к антибиотикам повышенный интерес представляют антимикробные пептиды (АМП), прежде всего те, которые синтезируются лейкоцитами или эпителиальными клетками МВС [5]. Некоторые из АМП, например α-дефензин, уже находят применение в дифференциальной диагностике: он обнаруживается в моче при пиелонефрите, но не у пациентов с гломерулонефритом [6, 7]. Доказано, что и активированные нейтрофилы, и эпителиоциты в моче секретируют такие АМП, как лактоферрин, липокалин, кателицидин, αи β-дефенсины и др. [8, 9].
Лактоферрин (ЛФ) – железосвязывающий транспортный белок, который является одним из компонентов иммунной системы организма [10]. Кроме того, ЛФ, синтезируемый во вторичных гранулах нейтрофилов, выполняет важную роль в антимикробной защите [11, 12]. На сегодняшний день установлены антимикробные свойства ЛФ в отношении Streptococcus mutans, Escherichia coli, Candida, Toxoplasma gondii [13]. Также ЛФ продуцируется эпителием мочеполового тракта начиная от дистальных отделов собирательных канальцев почек. Нормальное содержание ЛФ в моче колеблется от 14 до 145 нг/мл [14].
Среди различных механизмов ингибирования бактериального роста с помощью лактоферрина есть и вариант конкурирования с бактериями за атомы железа, и влияние белка на структуру клеточной мембраны бактерий, и самостоятельный антимикробный эффект короткого положительно заряженного N-концевого участка полипептидной цепи ЛФ, получившего имя лактоферрицин (ЛФЦ) [15–17]. По литературным данным, антимикробный механизм ЛФЦ во многом сравним с эффектом других АМП животного происхождения (дефенсины, протегрины или бактеницин) [9]. В других экспериментах по сравнению антимикробной активности ЛФЦ и ЛФ пептид продемонстрировал более высокую активность даже в отношении штаммов Staphylococcus aureus или Klebsiella pneumoniae, устойчивых к антибиотикам, что свидетельствует о важности дальнейших исследований в данном направлении [16, 17].
Следовательно, любые исследования, касающиеся антимикробных пептидов как нового класса индикаторов инфицирования мочевыделительной системы, актуальны и несут эффект новизны. А бактерицидный пептид лактоферрицин в данной статье исследуется как дополнительный критерий в дифференциальной диагностике пиелонефрита.
Цель данной работы – оценить роль лактоферрина и лактоферрицина в сыворотке крови и моче пациентов с приступом почечной колики на фоне МКБ и пиелонефрита.
Материалы и методы. Обследованы 149 пациентов урологического отделения ГБУЗ АО ГКБ № 3 Астрахани, поступивших по экстренным показаниям с приступом почечной колики. На основании результатов стандартного клинико-лабораторного и инструментального исследований пациенты, поступившие с приступом почечной колики, были ретроспективно распределены на три группы. К первой группе отнесены 38 больных мочекаменной болезнью (МКБ). Ко второй – 64 пациента с обструктивным пиелонефритом, к третьей группе – 47 пациентов, госпитализированных в стационар с характерными признаками первичного необструктивного пиелонефрита. Контролем служили образцы крови и мочи 25 доноров. Все три группы включили пациентов от 17 до 55 лет и были сопоставимыми по возрасту и полу, о чем свидетельствует табл. 1.
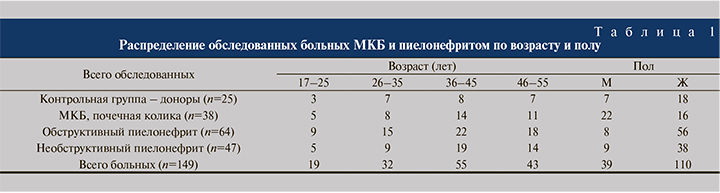
Средний возраст в контрольной группе доноров составил 38,6±10,11 года (38,1±11,13 для мужчин и 38,8±10,03 для женщин). В группе пациентов с МКБ средний возраст составил 39,2±10,1 года (38,7±9,73 и 39,8±10,88), в группе пациентов с обструктивным пиелонефритом – 38,7±10,20 года (38,5±10,35 и 39,0±10,17), а в группе пациентов с первичным необструктивным пиелонефритом – 39,9±9,61 года (39,9±10,54 и 39,9±9,53 соответственно).
Клинические исследования одобрены на заседании Этического комитетета ФГБОУ ВО «Астраханский ГМУ» МЗ РФ (протокол № 4 от 06.05.2019). Из данного исследования исключены пациенты с опухолями, аденомой простаты, циститом, аномалиями развития почек и мочевыводящих путей, пациенты с выраженными нарушениями функции почек, пациенты с инфекциями, передаваемыми половым путем (хламидиоз, микоплазменная инфекция, гоноррея, трихомониаз, папилломатозная инфекция), и беременные женщины. Исключены из исследования больные, получавшие на протяжения последних 2 нед. до поступления в стационар систематическую антибактериальную терапию.
У всех пациентов при поступлении до назначения эмпирической стартовой терапии наряду с общим анализом крови и мочи определяли концентрацию лейкоцитов в крови и осадке при микроскопии, уровня С-реактивного белка (СРБ), лактоферрина (ЛФ) и лактоферрицина (ЛФЦ). Концентрацию СРБ в сыворотке крови и моче измеряли иммунодиффузионным методом в агаре со стандартной антисывороткой производства ЗАО «Вектор-Бест» с чувствительностью метода 3–5 мкг/мл. Концентрацию ЛФ определяли с помощью набора реагентов для иммуноферментного анализа «Лактоферрин Вектор-Бест», (Новосибирск, Россия) с чувствительностью теста 5 нг/мл.
Исследования собранного у пациентов материала на пептид лактоферрицин (ЛФЦ) проводились отсроченно в лаборатории Астраханского государственного медицинского университета (ГМУ). Индивидуальные образцы сывороток крови и мочи больных и пациентов контрольной группы (доноры) закисляли до рН=2,0, добавляли раствор пепсина свиньи с активностью фермента 90 МЕ/мг от фирмы (Sigma, США) и пробы термостатировали 4 ч при 37°С. По завершении процесса ферментации белков в образцах крови и мочи пробы обрабатывали 10%-ным раствором трихлоруксусной кислоты центрифугировали, а полученные фильтраты крови или мочи защелачивали до нейтральных значений. Содержание лактоферрицина в образцах оценивали спектрофотометрически при длине волны 280 нм и выражали в условных единицах оптической плотности (Еоп/мл).
Статистическая обработка материалов проводилась с помощью программы Excel. Полученные нами цифровые результаты представили в виде средней арифметической (М) и стандартного отклонения (σ). С учетом отклонения данных во многих группах от нормального распределения для сравнения различий между группами применялся непараметрический критерий U-Манна–Уитни с уровнем значимости р<0,05. Диагностическую информативность, чувствительность и специфичность полученных значений оценивали ROC-анализом [19].
Результаты. У пациентов с МКБ, обструктивным и необструктивным пиелонефритом в крови и моче сравнивали средние значения нового индикатора лактоферрицина (ЛФЦ) с известными острофазовыми маркерами С-реактивным белком (СРБ) и лактоферрином (ЛФ) и уровнем лейкоцитов в крови и в осадке мочи.
По сравнению с донорами статистически достоверные различия выявлены в крови и моче во всех группах, кроме группы ЛФ, в сыворотке крови пациентов с МКБ, где р=0,06, поэтому далее в табл. 2 приведены результаты сравнения между группами больных МКБ и пиелонефритом.
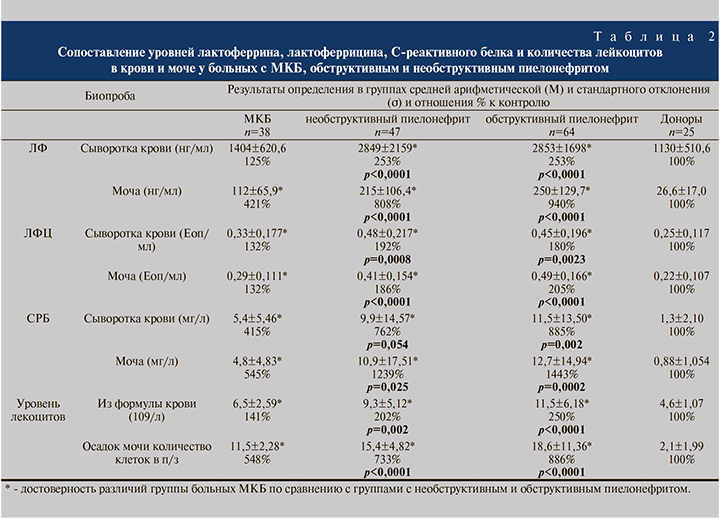
При сопоставлении группы из 38 пациентов с МКБ с группой из 47 пациентов с необструктивным пиелонефритом и 64 пенициллинов с обструктивным пиелонефритом сохранялись высокодостоверные различия (р<0,0001) по ЛФ, ЛФЦ, СРБ и количеству лейкоцитов в крови и осадке мочи во всех группах, кроме различий по СРБ в сыворотке крови между группами пациентов с МКБ и необструктивным пиелонефритом, где р=0,054 (табл. 2).
Единственным индикатором, различающим обструктивный и необструктивный пиелонефрит в нашем исследовании, служила концентрация лейкоцитов и в крови (р=0,043), и в осадке мочи при микроскопии (р=0,046).
По данным ROC-анализа, значению ЛФ в моче (250 нг/мл) соответствует диагностическая модель хорошего качества (AUC=0,798), отсекающая (cut-off) вероятность МКБ от варианта необструктивного пиелонефрита, со специфичностью 61,7% при чувствительности 81,6% (табл. 3). Наоборот, ЛФ в сыворотке крови соответствует неудовлетворительная модель (площадь AUC ROC=0,693), не позволяющая эффективно дифференцировать эти два состояния. В паре МКБ без признаков пиелонефрита и необструктивного пиелонефрита с ЛФЦ наблюдаются диагностически значимые модели очень хорошего качества и моче (AUC=0,737) и в сыворотке крови (AUC=0,707). При оптимальном пороге отсечения ЛФЦ в сыворотке (0,442 Еоп/мл) специфичность теста составила 71,1% при чувствительности 66,0%, в моче при пороге 0,338 Еоп/мл специфичность теста составила 68,4% при чувствительности 72,3%.
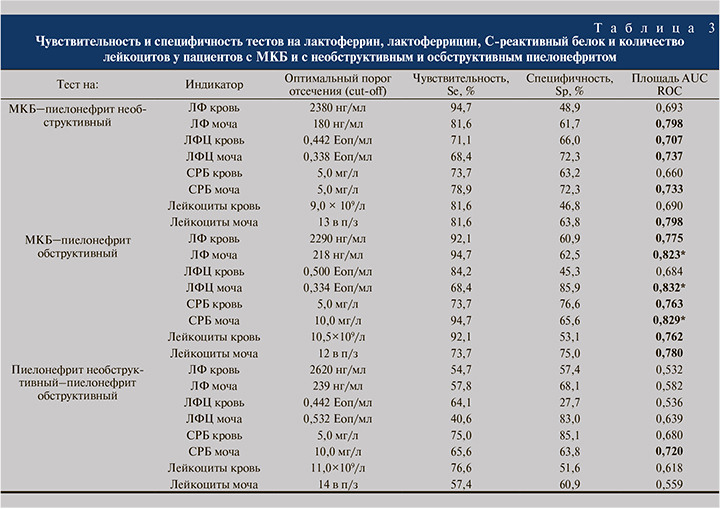
В паре МКБ и необструктивного пиелонефрита диагностическая значимость модели (AUC) в моче составила по СРБ (0,733) и количеству лейкоцитов (0,737), а в крови только AUC=0,660 и AUC=0,690 соответственно. При оптимальном пороге отсечения СРБ в моче (5 мг/л) специфичность теста составила 78,9% при чувствительности 72,3%, а количество лейкоцитов при микроскопии мочи (13 в поле зрения) специфичность теста составила 81,6% при чувствительности 63,8%.
Более значимые различия по ЛФ, ЛФЦ, СРБ и количеству лейкоцитов в крови и осадке мочи установлены по результатам ROC-анализа в парах МКБ без пиелонефрита по сравнению с обструктивным пиелонефритом (табл. 3).
В моче по результатам ROC-анализа установлены самые значимые различия для всех четырех изученных показателей: для ЛФ (AUC=0,823), для ЛФЦ (AUC=0,832), для СРБ (AUC=0,829) и количеству лейкоцитов в осадке мочи (AUC=0,780). При сопоставлении результатов ROC-анализа в парах 47 больных необструктивным пиелонефритом с 64 пациентами с обструктивным пиелонефритом диагностически значимая модель хорошего качества (AUC=0,720) обнаружена только для СРБ в моче (табл. 3).
Обсуждение. Полученные нами результаты сопоставления уровней ЛФ, СРБ и числа лейкоцитов в крови и осадке мочи по сравнению с новым индикатором ЛФЦ у пациентов с МКБ и пиелонефритом согласуются с литературными данными [18].
У пациентов, поступивших по экстренным показаниям с приступом почечной колики вследствие МКБ, обструктивного и необструктивного пиелонефрита, наряду с общим анализом крови и мочи определяли концентрацию лейкоцитов, уровня С-реактивного белка, лактоферрина и лактоферрицина. В крови и моче (табл. 2) сопоставлены эффекты бактерицидного пептида ЛФЦ [5, 18] с уровнями в этих двух биологических жидкостях СРБ, ЛФ и количества лейкоцитов [6, 7].
Уровень лактоферрина, так же как концентрация С-реактивного белка и определение концентрации лейкоцитов в крови пациентов при поступлении, то есть до начала антибактериальной терапии, коррелируют между собой и со степенью воспалительного процесса в организме. В этом ряду лактоферрицин мало отличается от других индикаторов воспаления мочеполовой системы (табл. 2 и 3). У части пациентов по показаниям проводилось бактериологическое исследование мочи с определением чувствительности к антибиотикам в лаборатории ГКБ № 3 на анализаторе Bact/Alert 3D 60 (bioMerieux Inc., США). Однако результаты посева мочи в данном исследовании не представлены, поскольку целью данной работы являлась оценка силы взаимосвязи нового индикатора лактоферрицина с общеизвестными маркерами при данной патологии. Что касается определения этих четырех параметров в моче, то их повышение по сравнению с их концентрацией в сыворотке крови при наличии урологического заболевания было более существенным [13, 17, 21]. Причем максимальный подьем отношения сывороточного уровня к уровню в моче характерен именно для пептида ЛФЦ (табл. 2).
Результаты ROC-анализа в парах МКБ–пиелонефрит (табл. 3) подтвердили более существенное влияние ЛФ и ЛФЦ на пиелонефрит, чем на мочекаменную болезнь, что согласуется с существующими литературными данными [20, 21, 23], что учтено нами при разработке патента на изобретение РФ № 2684727.
Таким образом, определение пептида ЛФЦ в моче является новым способом диагностики пиелонефрита. Несмотря на то что его концентрация увеличивается в остром периоде и при МКБ, и при пиелонефрите, наибольшую ценность тест может представлять для пациентов с обструктивным пиелонефритом как решающий диагностический критерий воспалительного процесса, развивающегося на уровне паренхимы почек.
И если уровень ЛФ в моче коррелирует с уровнями СРБ и лейкоцитурии [10, 22], что связано с каскадом иммунных механизмов, то уровень пептида ЛФЦ в моче преимущественно отражает бактерицидную составляющую ЛФ и степень инфицирования мочевыводящих путей [18, 21].
В настоящее время с ЛФЦ проводятся обширные исследования, которые должны продемонстрировать его синергизм с антибиотиками [16]. А дальнейшее изучение антимикробного пептида ЛФЦ представляет новые направления поиска лекарственных препаратов для лечения пиелонефрита и МКБ.
Выводы. Проведено сравнительное изучение тестов на ЛФЦ, СРБ, ЛФ и количества лейкоцитов в сыворотке крови и моче пациентов, поступивших в урологический стационар с приступом почечной колики. Установлено, что наибольшее диагностическое значение при изученных состояниях имеют исследованные показатели не в крови, а в моче. При этом на фоне пиелонефрита концентрация уролактоферрина и уролактоферрицина достоверно выше, чем при МКБ. Причем максимальный подьем отношения сывороточного уровня к уровню в моче характерен именно для пептида ЛФЦ. И если уровень ЛФ в моче коррелирует с уровнями СРБ и лейкоцитурии, что связано с иммунными механизмами, то уровень ЛФЦ в моче отражает бактерицидную составляющую ЛФ и степень инфицирования мочевыводящих путей. Таким образом, лактоферрин и продукт его гидролиза лактоферрицин отражают различные стороны инфекционно-воспалительного процесса при пиелонефрите. А дальнейшее изучение антимикробного пептида лактоферрицина представляет новые направления поиска лекарственных препаратов для лечения пиелонефрита и МКБ.



